昨日に続き、今日は上顎大臼歯のMBのApicoectomyのTuff caseに関して解説しよう。
どういうケースが難しいのか?
これを読めば予想できる。
患者さんは他院から外科的歯内療法で紹介された患者さん。
主訴は
右上に膿が溜まっている。それを取り除きたい
であった。
またその他の所見としては、
顎関節症で口が開かない(外科治療依頼なので関係がない?)
口腔内が小さい
偏近心撮影が無理(偏遠心は可能)
である。
歯内療法学的検査(2023.4.18)
#2 Cold+1/5, Perc.(-), Palp.(+), BT(-), Perio Probe(WNL), Mobility(WNL)
#3 Cold N/A, Perc.(-), Palp.(++), BT(-), Perio Probe(WNL), Mobility(WNL)
#4 Cold NR/20, Perc.(-), Palp.(-), BT(-), Perio Probe(WNL), Mobility(WNL)
#5 Cold+1/6, Perc.(-), Palp.(+), BT(-), Perio Probe(WNL), Mobility(WNL)
PA(2023.4.18)
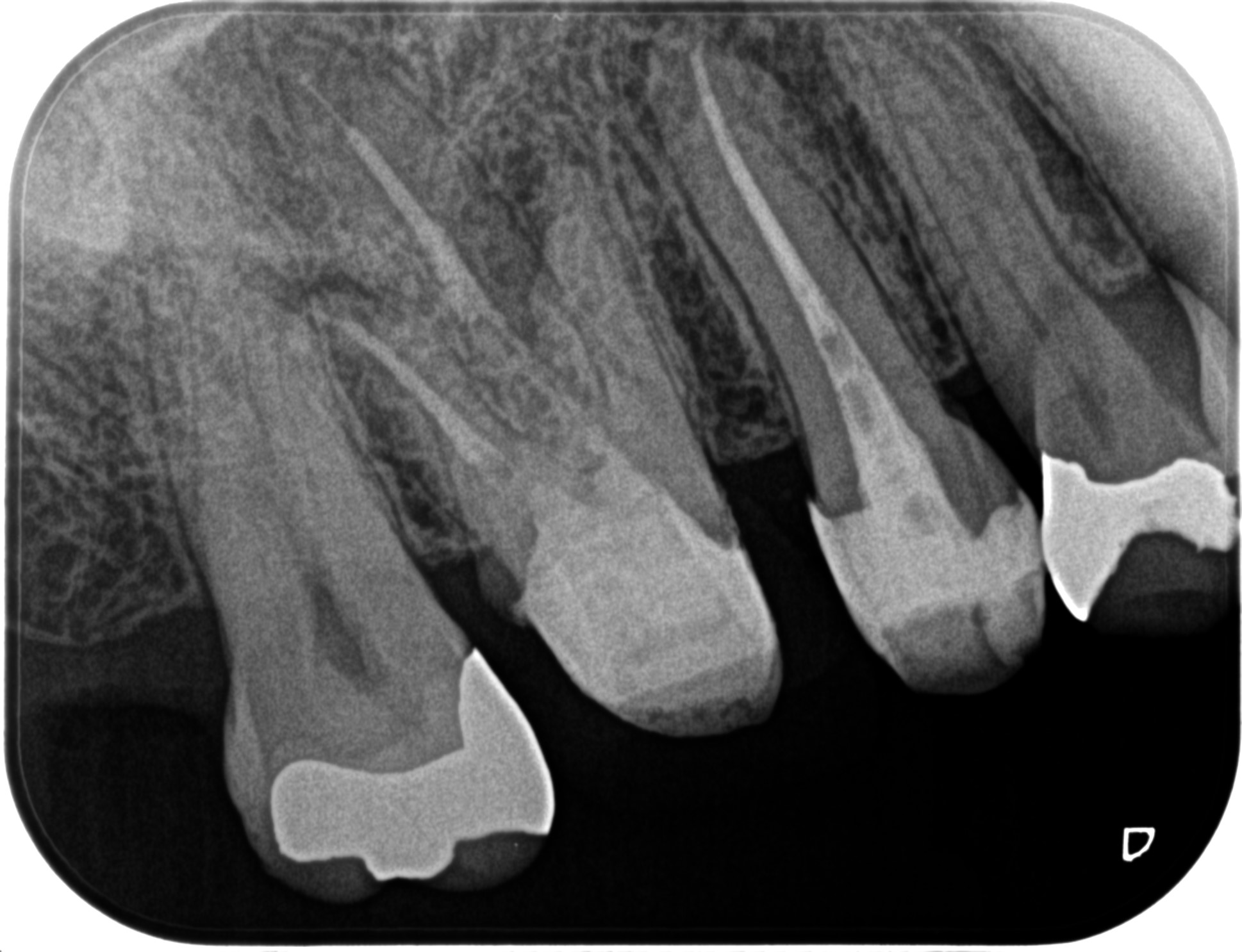
#3のMBが石灰化を起こしていて穿通ができないどころか、根管形成ができない。
その根尖部に根尖病変がある。
ここを尖通させななければ勝利はないが、これは無理だろう。
それが米国歯内療法専門医であれば穿通させることができる、根管形成ができると思ったら大間違いだ。
そんなことできるわけないだろう。
が、Apicoectomyで対応はできる。
CBCT(2023.4.18)
MB
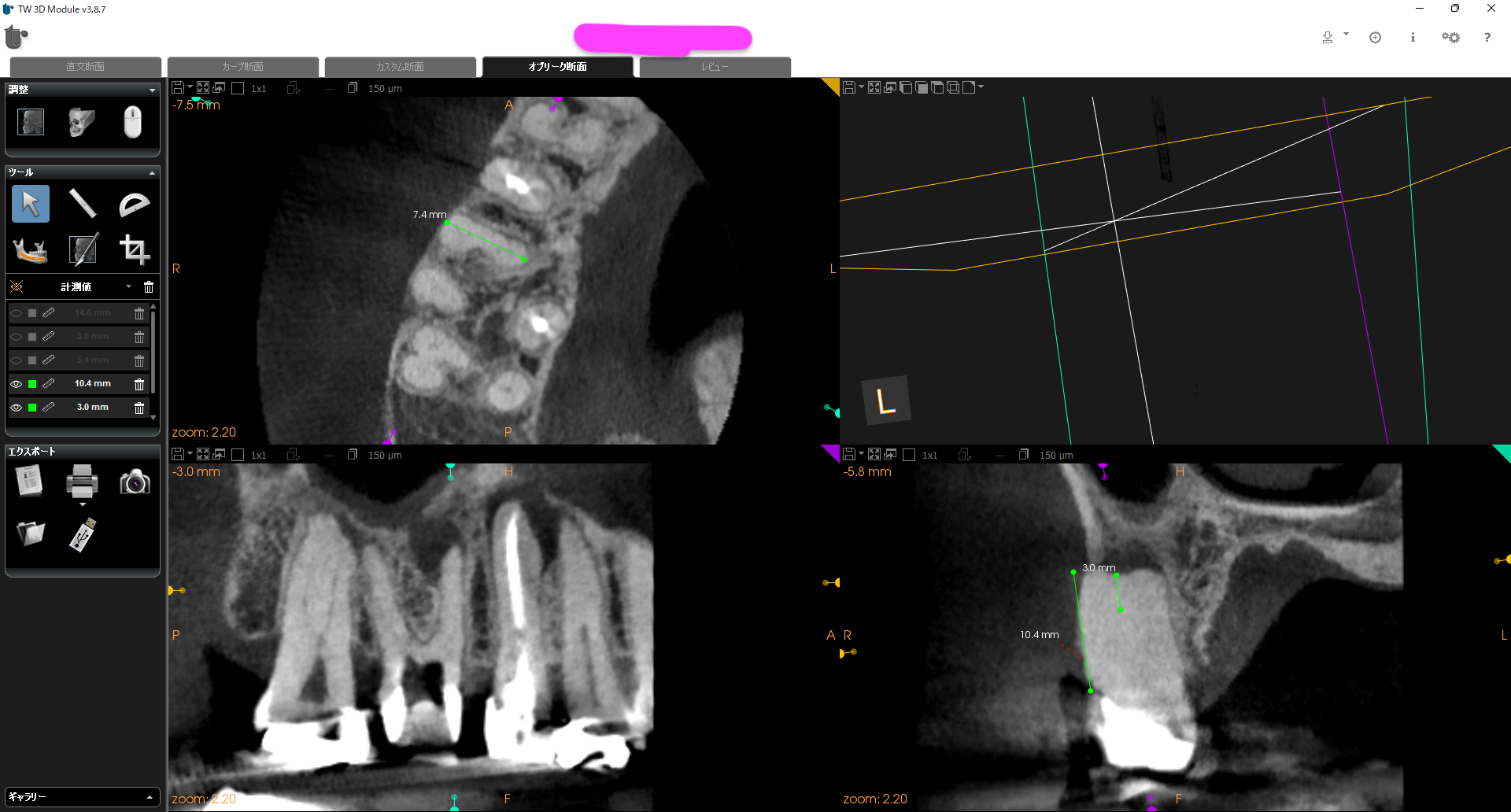
#4にも病変があるが、ここはかかりつけ医が治療している。
もちろん、ラバーダム防湿をしてだ。なのでここは介入する必要がないだろう。
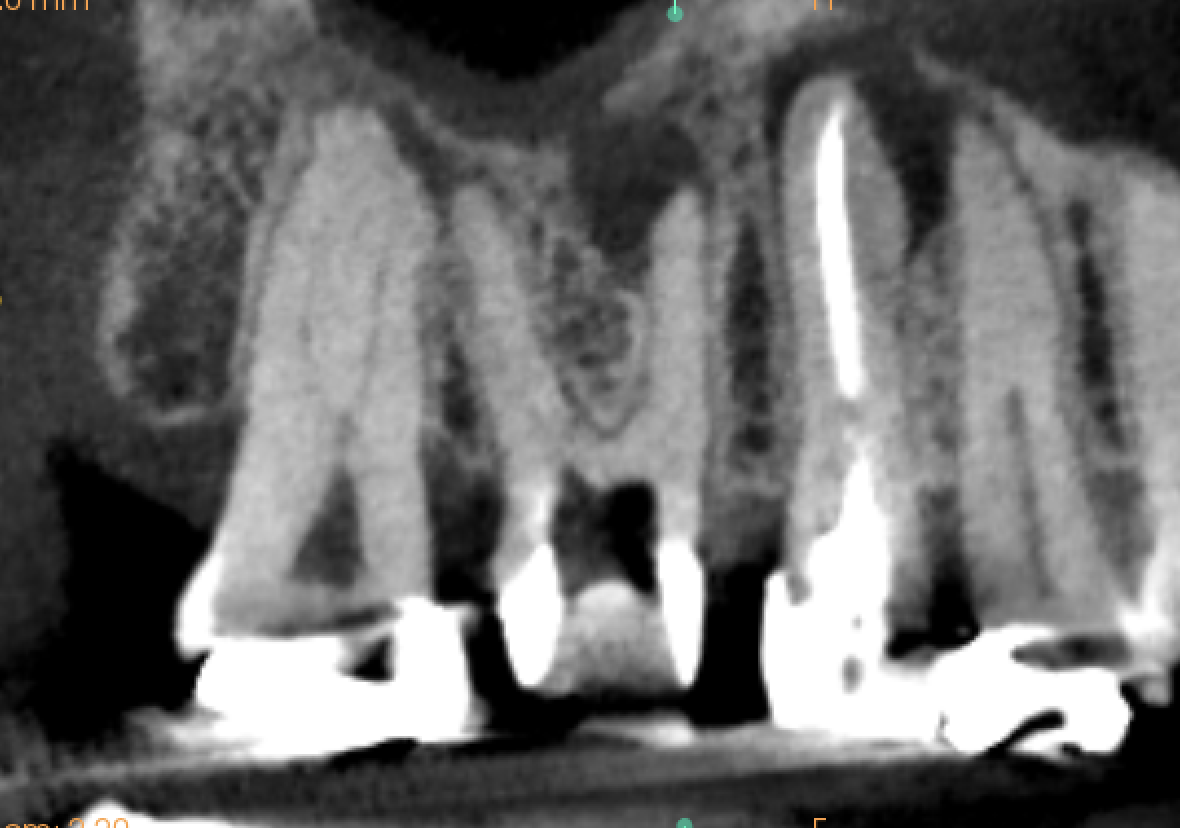
が、MBは石灰化根管で拡大すると以下になる。
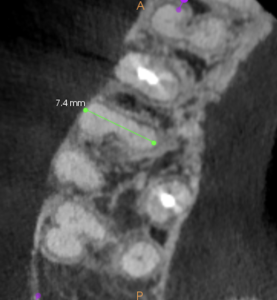
どこに根管があるだろうか?
私には見えない。
ということは、外科一択だろう。
かかりつけ医も、
根管治療ができなかったから、外科治療をお願いいたします
であった。
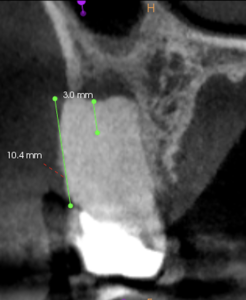
3mmで切断すると以下になる。
7.4mmである。
リンデマンバーの長さ(11mm)の半分以上ある。
しかも
MB1,MB2が揃っている。
ということは、
Osteotomyをして、
頬舌的幅7.4mm以上削合して、
逆根管形成をMB1,MB2行い、
イスムスを繋げなければならない。
これが簡単にできるだろうか?
ここでのあなたの判断は、
①自分でできるように練習する
②誰かに任せる
③知らない顔をする
④知らないままで終わる
の4択だ。
が、④はこの記事を読んでしまった以上ありえない。
③は倫理的に問題だろう。(多分、である。)
つまり、①か②である。
自分で行うようにするのであればかなりの練習が必要だ。
それはMaster Courseで早晩実現できるだろう。
少々お待ちください。
DB
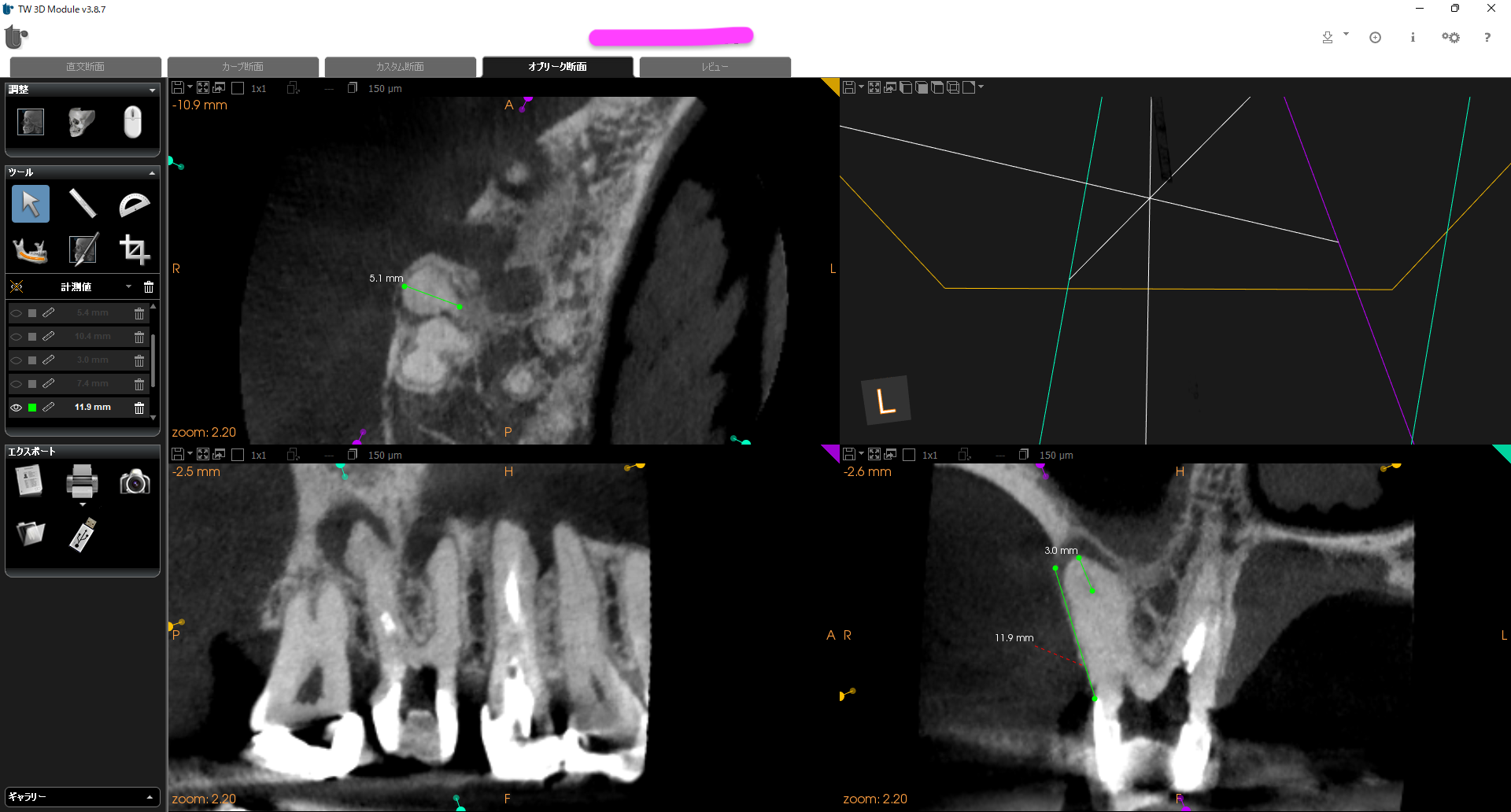
DBはすでに根管充填されているのでここは触らない。
P
Pには病変がないので心配する必要はない。
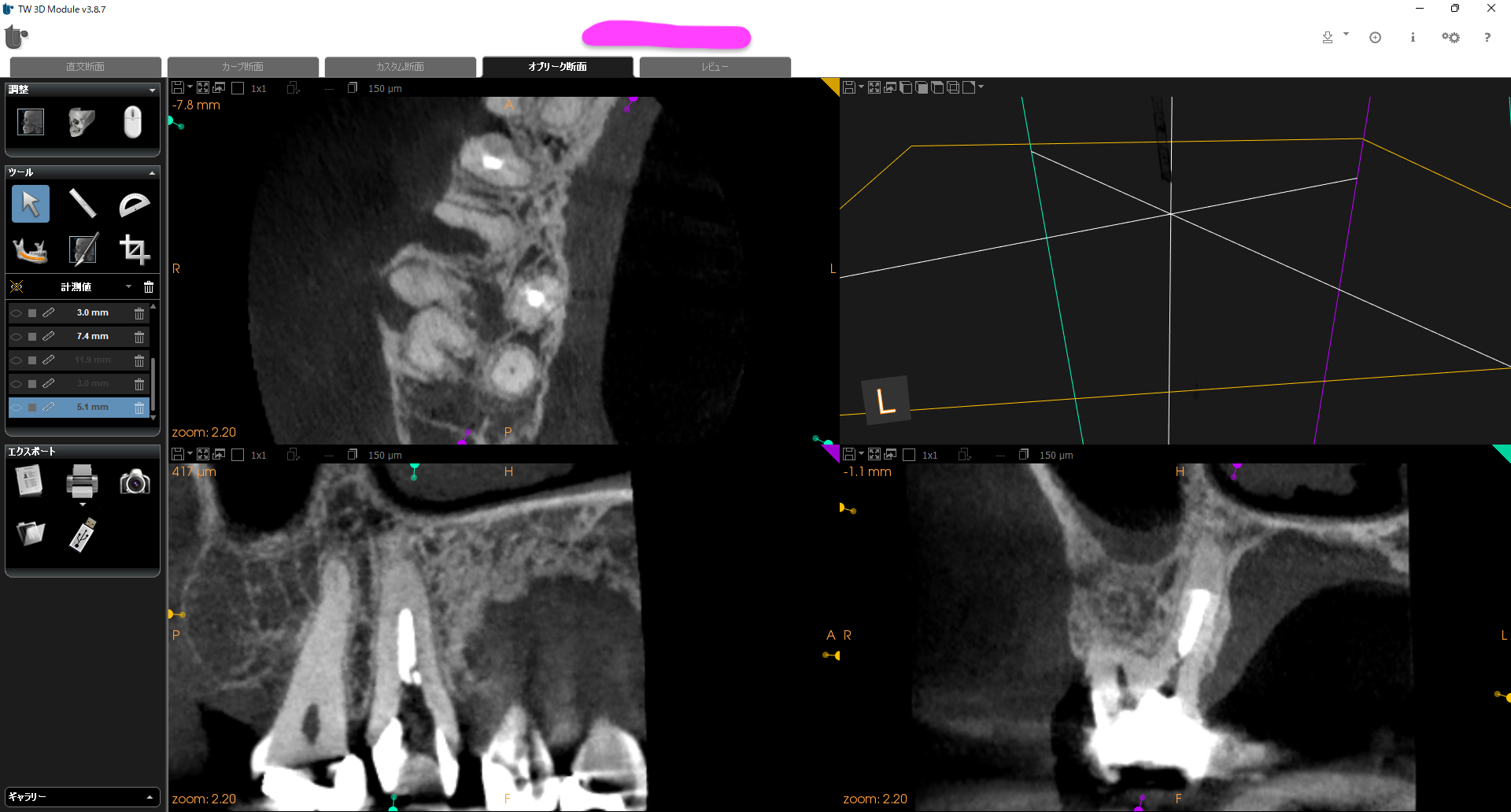
また、このCBCTで#2, #5の状況が見えただろうか?
#2,5には根尖病変があるように見えるが…
#2,5には根尖病変があるように見えるが、PA, CBCT撮影前に歯内療法学的検査すると
#2 Cold+1/5
#5 Cold+1/6
であった。
ということはこの2本は治療の対象にならない。
これは重要なことなのできちんと覚えておこう。
レントゲンが(CTが)治療計画を決めるのではなく、歯内療法学的検査が治療を決めるのである。
非常に重要である。
歯内療法学的診断(2023.4.18)
#3
Pulp Dx:Previously treated
Periapical Dx: Symptomatic apical periodontitis
Recommended Tx: Apicoectomy
昨日のケースに続き、この日の午後にApicoectomyが行われることになった。
が、昨日の症例とは明確に違いがある。
何が違うか?と言えば、
Root resectionする際の距離の違い(距離が長い)
と
MB1,MB2を繋げなければならない(MB2が存在する)=イスムスが存在する
という2点である。
昨日の患者さんは
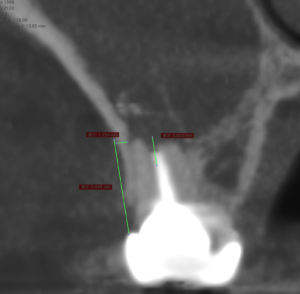
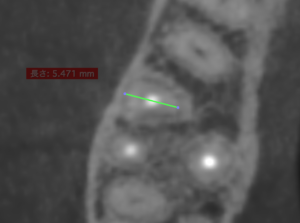
5.5mmであった。
リンデマンバーの長さの半分でMB1しかない。
これは非常に簡単である。
が、今回は


頬舌的径が7.4mmでリンデマンバーの半分以上であり、
MB1とMB2がある。
よくキレる超音波でないと仕事のしようがないだろう。
が、MBのApexは容易に見つかるだろう。
頬側の皮質骨がないからだ。
しかし、それとApex-3mmを約8mm切断することとは別である。
まさに、
洞穴を探索するというこういうで相当難易度が高いだろう。
ということで、このケースにも某社の新品の逆根管形成用の超音波チップを準備し治療に臨んだ。
(ちなみに、当歯科医院ではApicoectomyでは必ず新品の逆根管形成チップを使用している)
☆これ以降、外科動画が出てきます。視聴に不快感を感じる方は視聴をお控えください。
#3 Apicoectomy(2023.4.18)
Apexを把握したらいよいよ困難性の高いRoot Resectionだ。
リンデマンバーに外科用ペンで線を引いた赤い部分まで歯槽骨に入れなければならない。
その後、拡大して詳細を把握するが、下の動画でもお分かりだと思うがまさに、
洞窟を掘るイメージしかない。
暗闇地獄である。
その後、逆根管形成を行った。
MB1とMB2が遠い…
新品の逆根管形成チップでないとマネージメントが難しいだろう。
なんとかマネージメントした後にBC sealerを逆根管充填してBC Puttyでその上をパックした。
この方法以外に今や逆根管充填の方法は考えられない。
逆根管充填後にPAを撮影した。
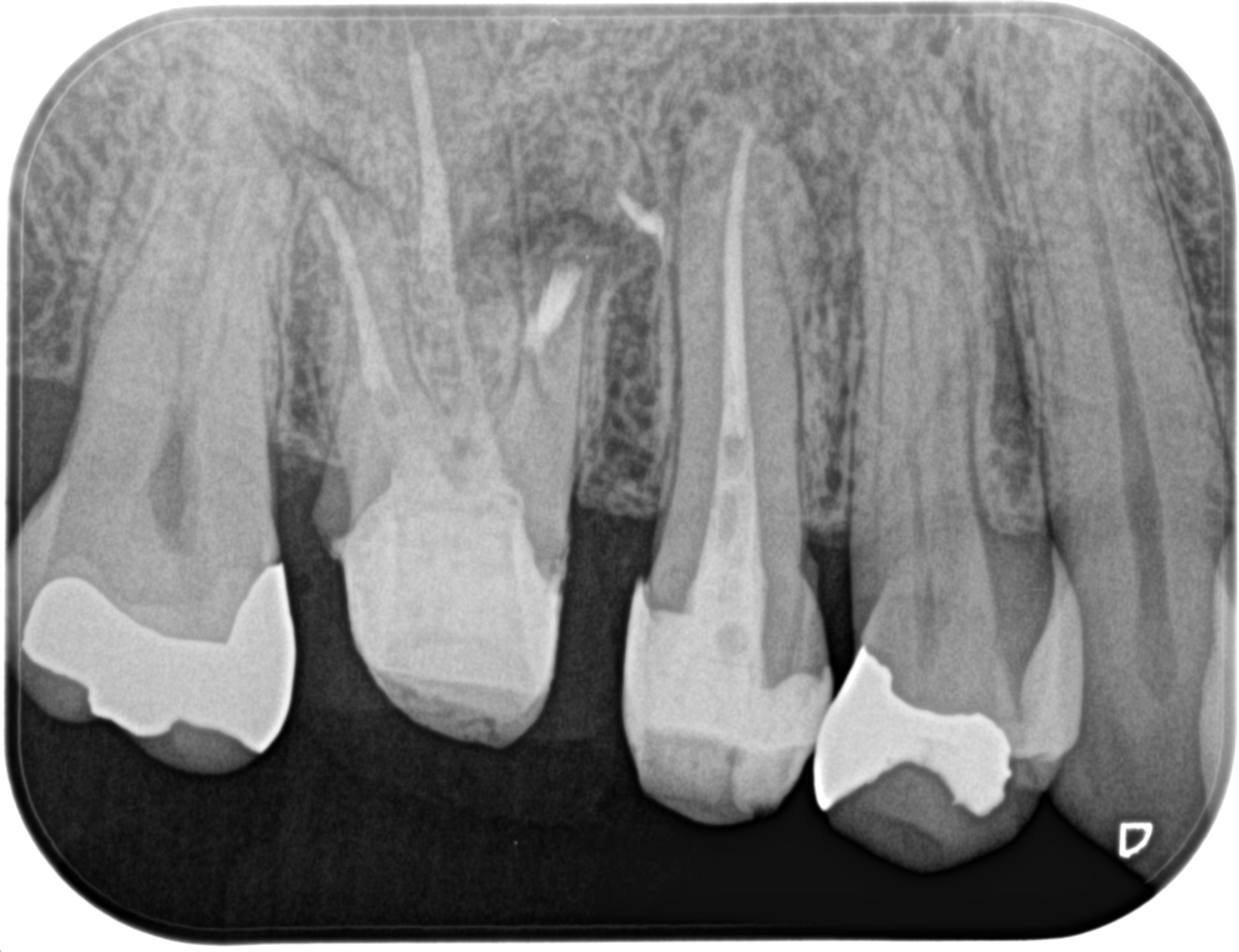
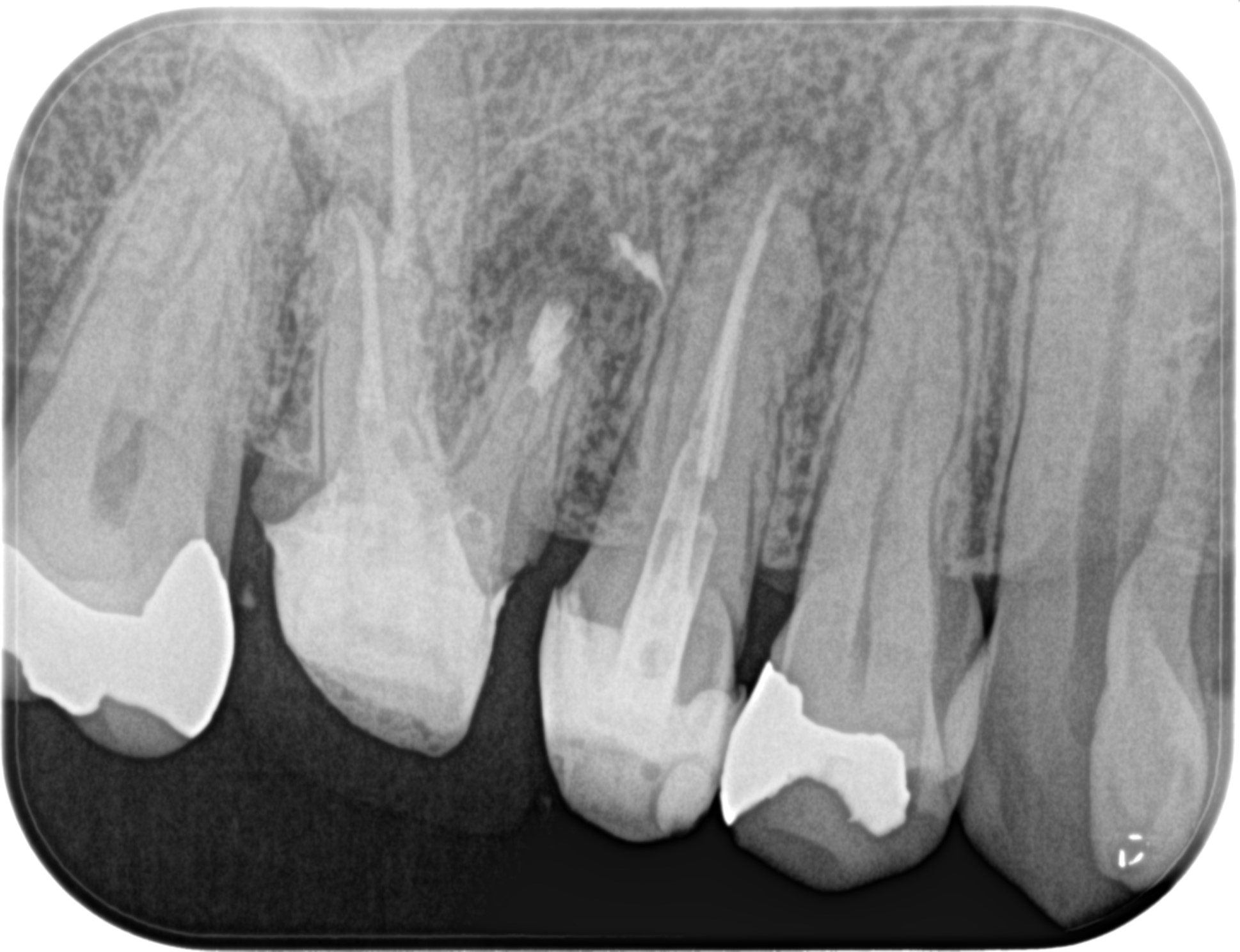
問題ないと判断した。
そして最後に縫合して終了した。
と言うことでこの日の治療は終了した。
その1週間後に抜糸も終了した。
ということで、次回は1年後である。
CBCTとともに皆さんに変化をご覧いただきたい。
ここで昨日のケースと比較してみよう。
昨日はMBを3mmで切断した時、その頬舌的幅は5.5mm以下であった。これは簡単である、しかも、1根管しかない。
今日のケースは7.4mmもあり、MB1,MB2がある。しかも口角が硬い。これは難ケースだ。術野を広げる必要があるだろう。
ということで難しいケース、簡単なケースの特徴がよくわかると思う。
正直、これだけでも十分にケースレポートとして成り立つような内容だと思う。
これに根管数が降りかかってくることはいうまでもない。
ということでGW前のケース二つが終了した。
自分で外科治療をやろう!という方は熟読してください。
この昨日・今日のCaseは、1年後にまた予後をご報告いたします。
それまで少々お待ちください。