紹介患者さんの治療。
主訴は
右上の奥歯に穴が空いているという。そこは抜かないといけないのだろうか?
であった。
歯内療法学的検査(2023.6.21)
#2 Cold N/A, Perc.(-), Palp.(-), BT(±), Perio Probe(WNL), Mobility(WNL)
#3 Cold+8/2, Perc.(-), Palp.(-), BT(±), Perio Probe(WNL), Mobility(WNL)
#2が怪しい。
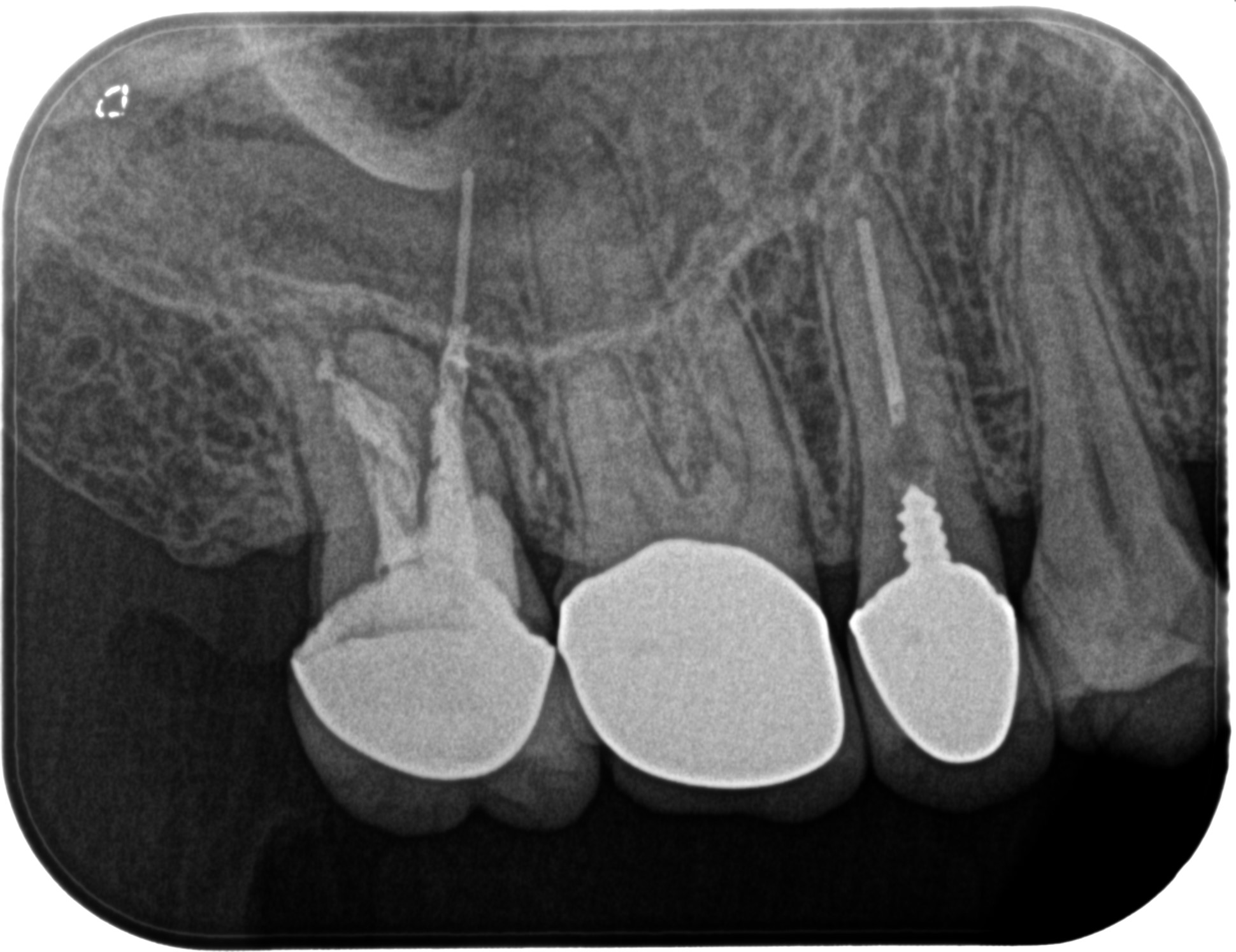
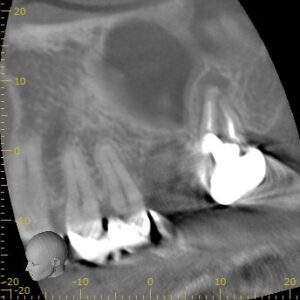
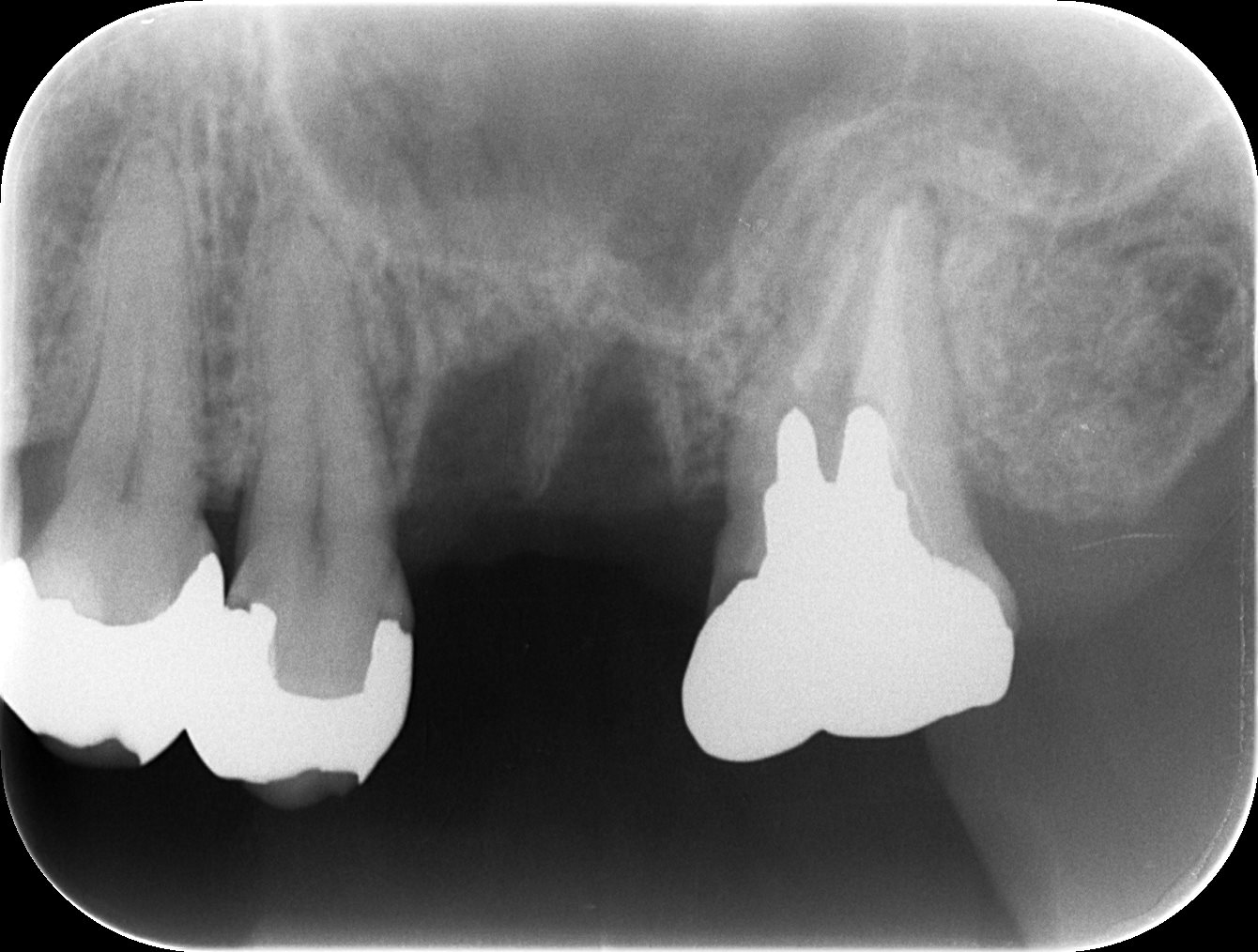
PA(2023.6.21)
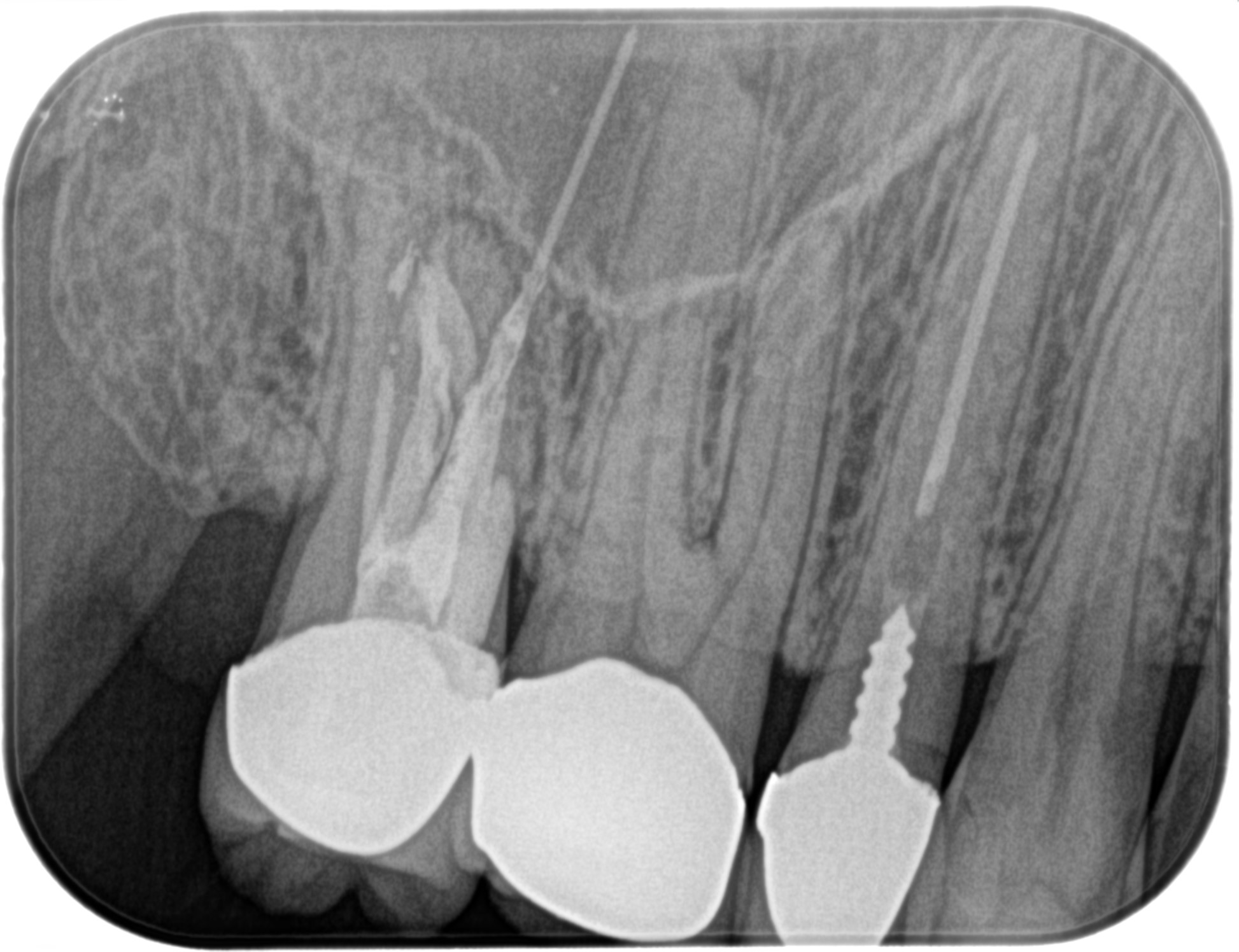
このPAが示す絵は、
#2は生活歯髄療法がなされた歯で、その後失活して?根管治療を試みたが無理だった…という流れだろう。
こうした日本には多くの
彷徨える人
が存在する。
それは何が原因か?冷静に考えた方がいいが、まあ命には関わり合いはない。
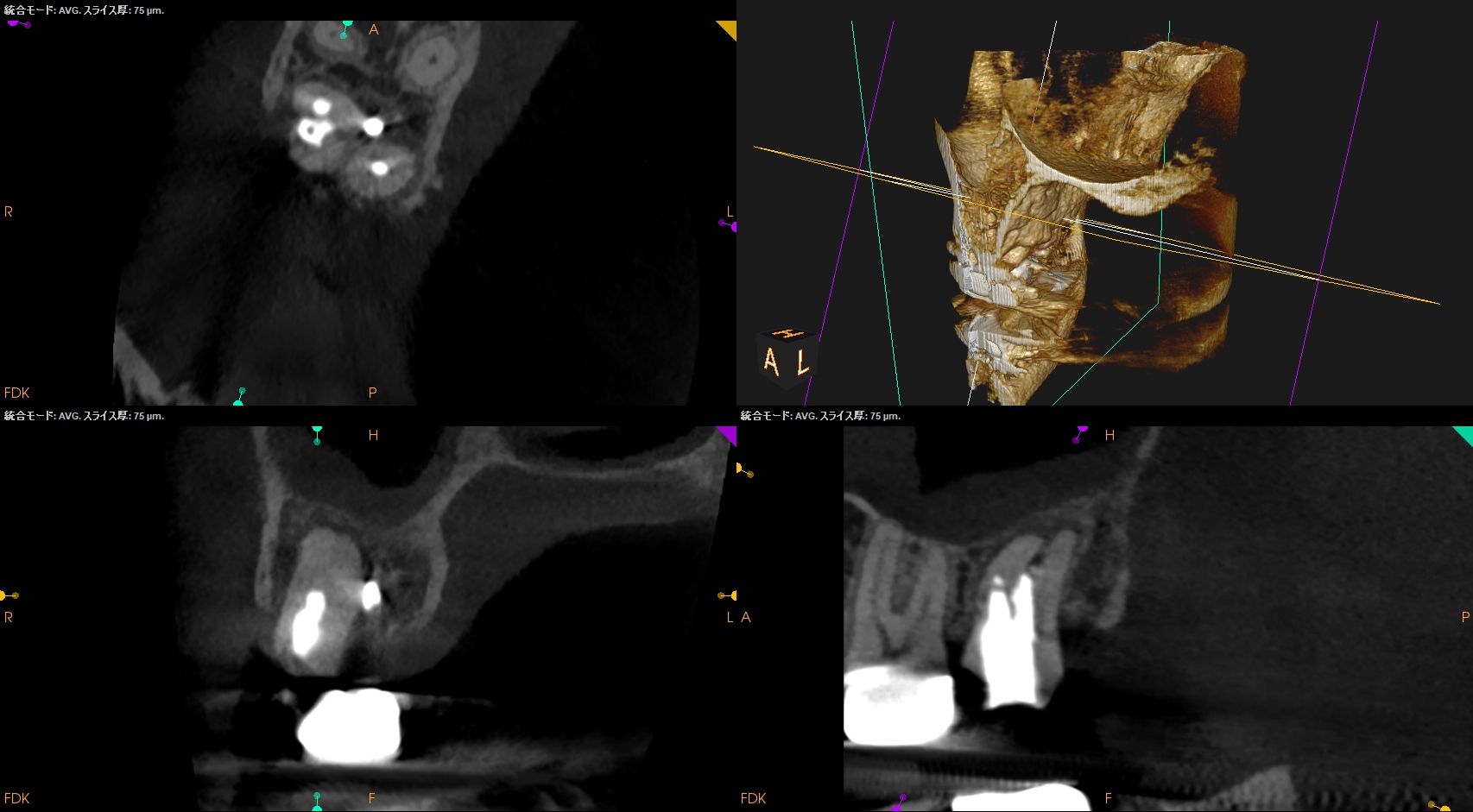
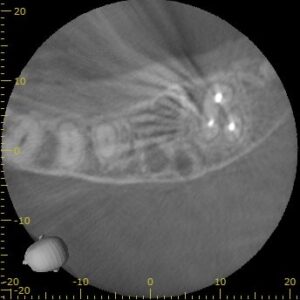
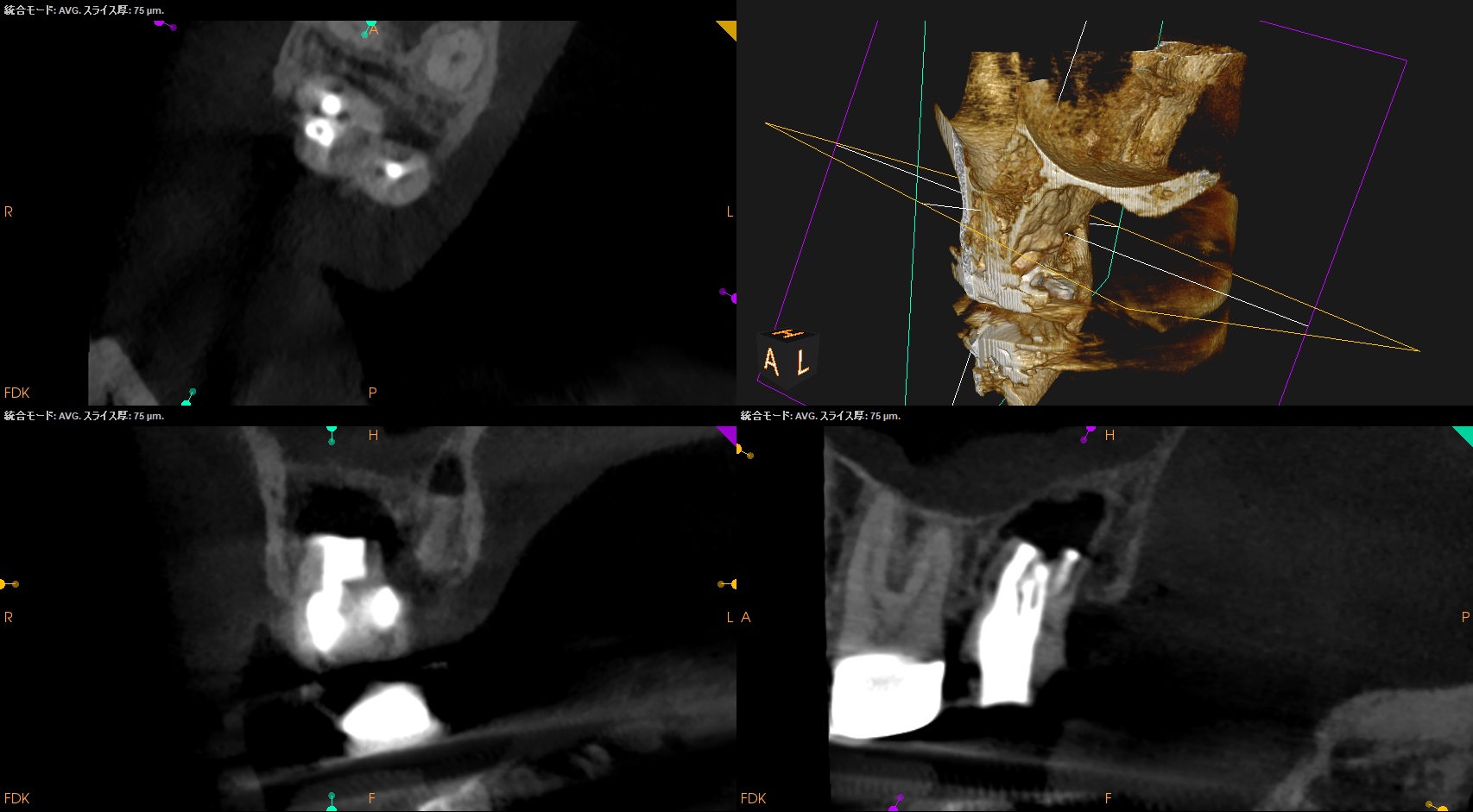
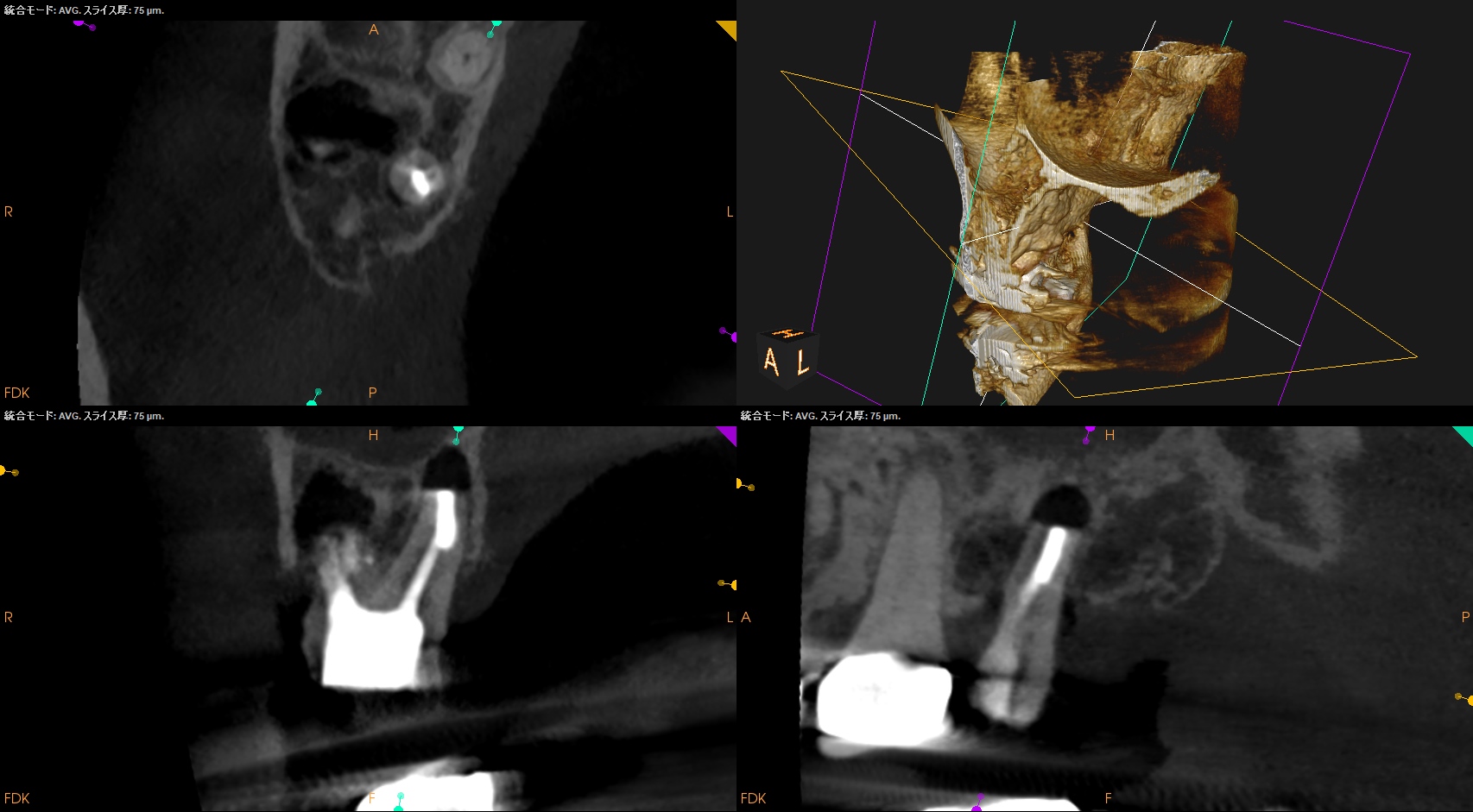
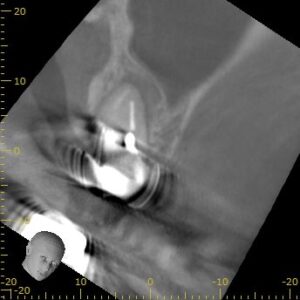
CBCT(2023.6.21)
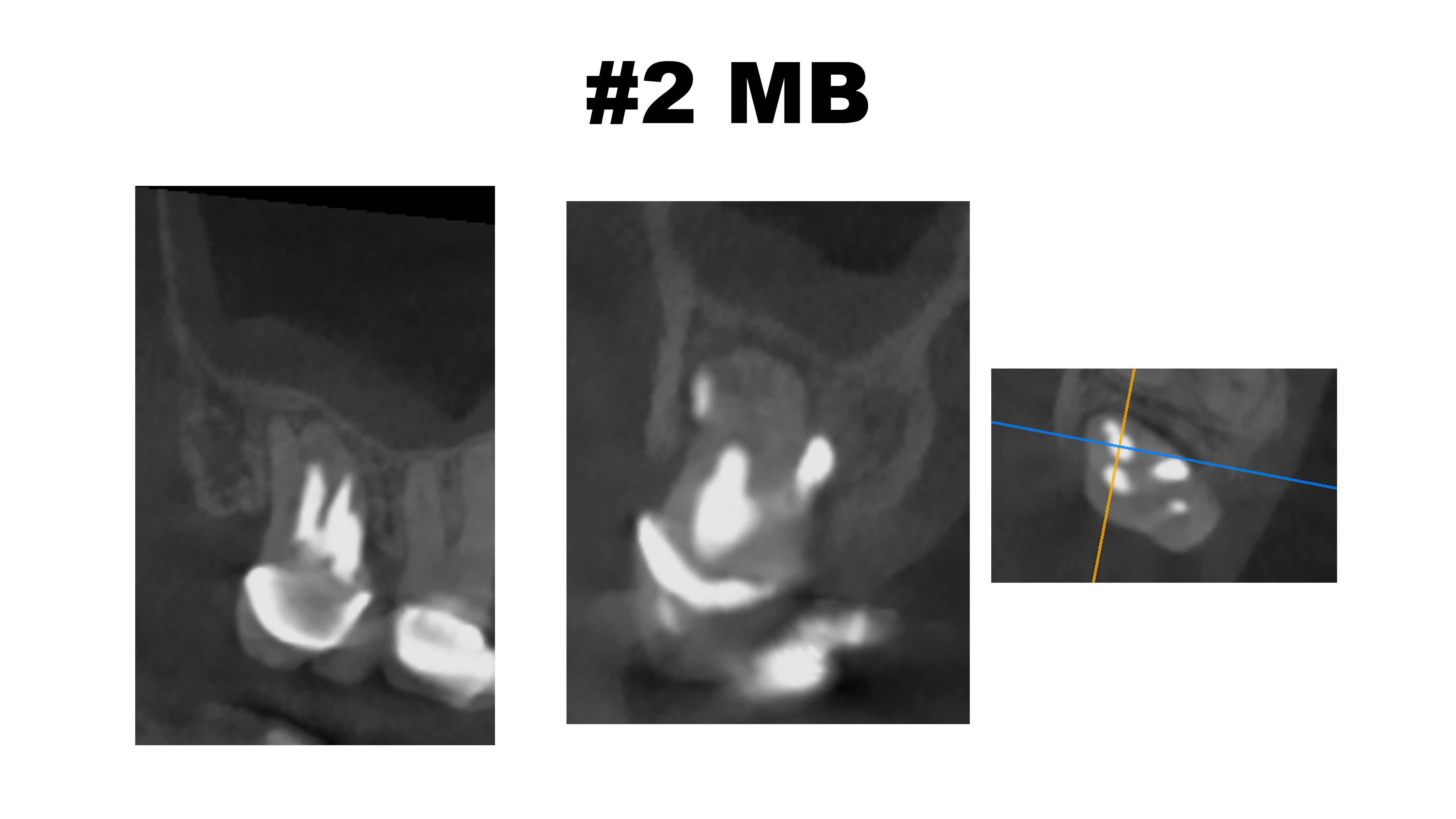
MB
MBは石灰化していて穿通は難しそうである。
それが穿孔につながったのだろう。
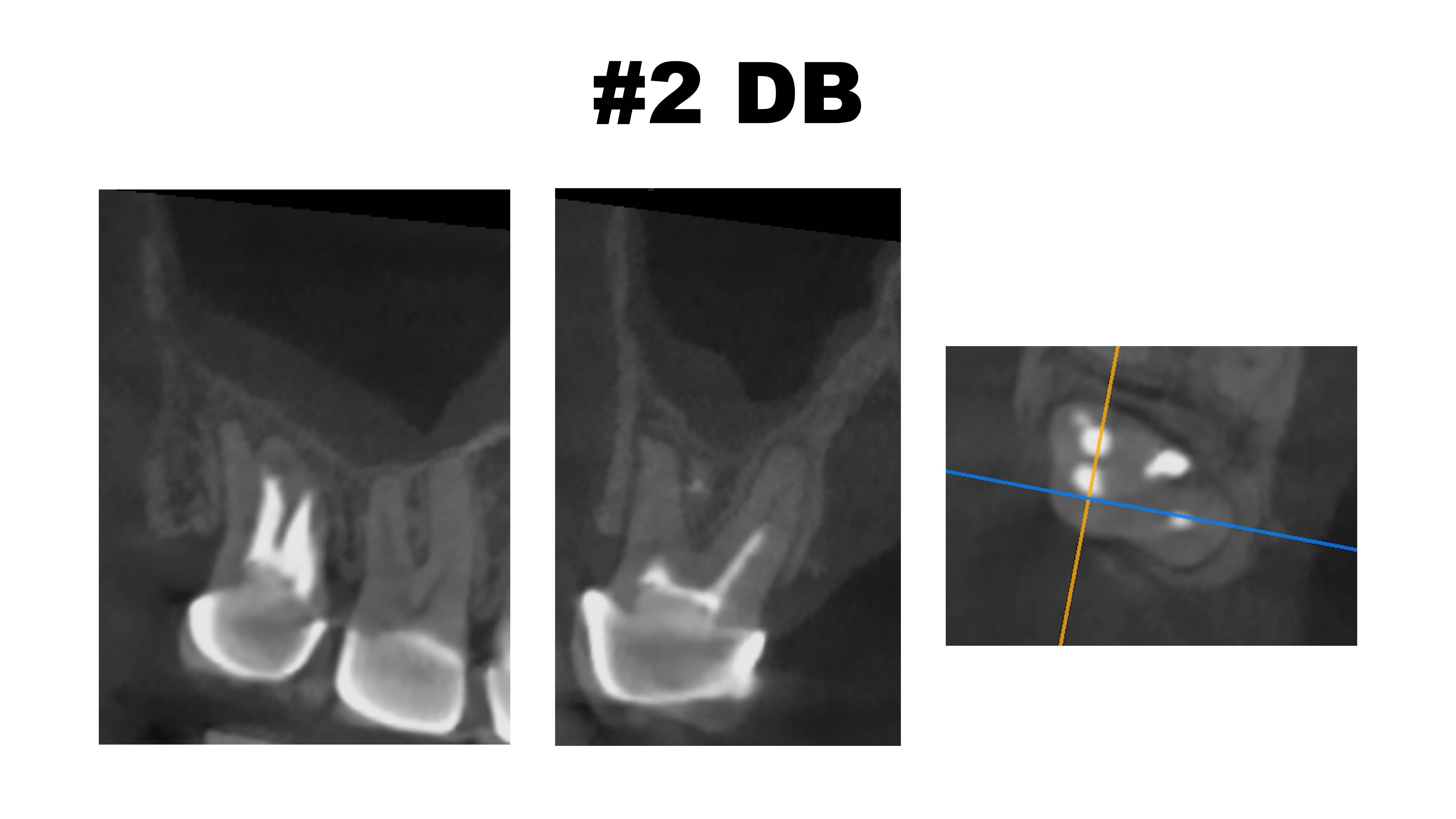
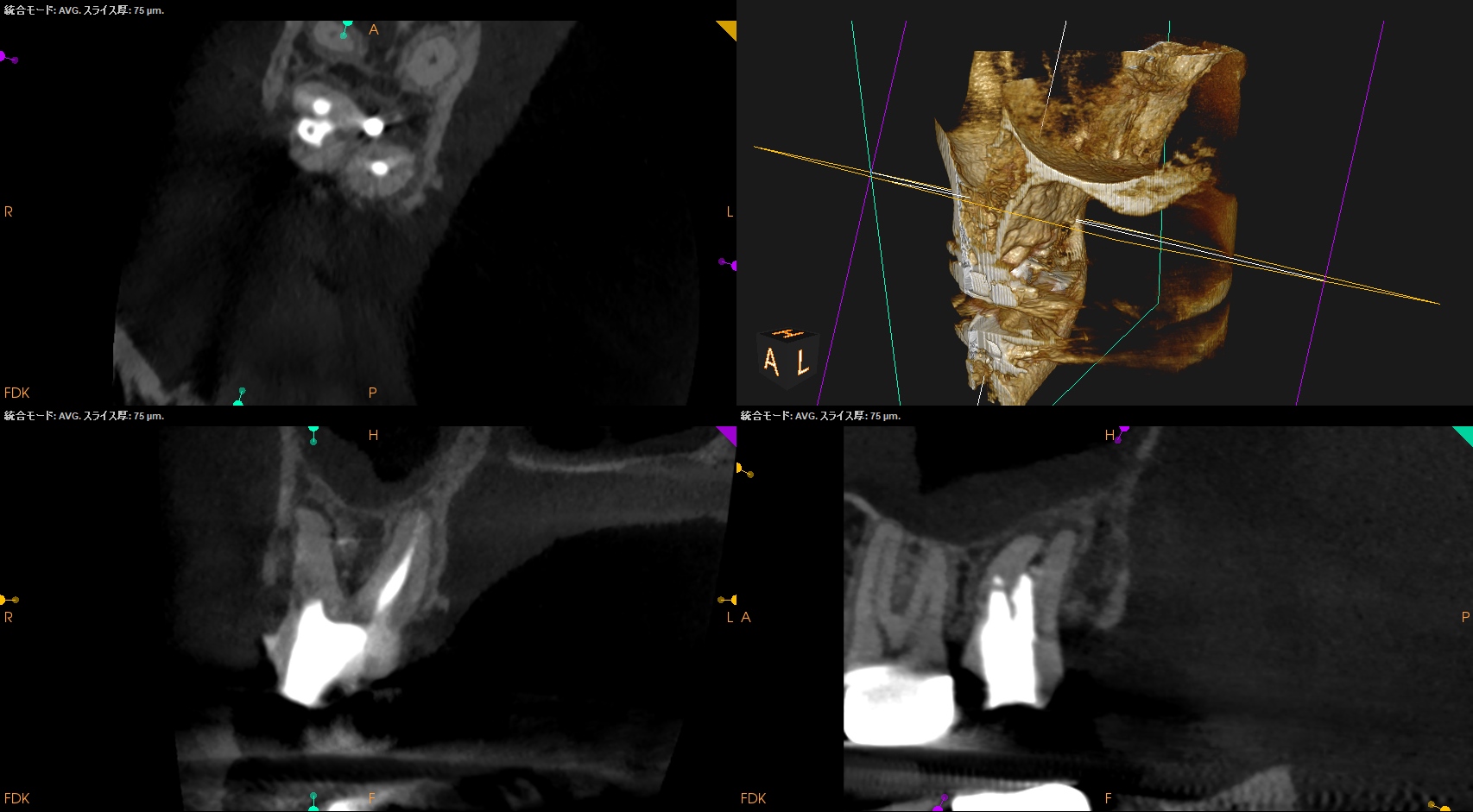
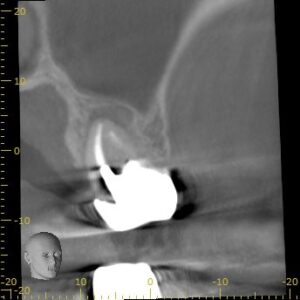
DB
DB根も石灰化が進んでいる。
ここも根管形成は難しそうだ。
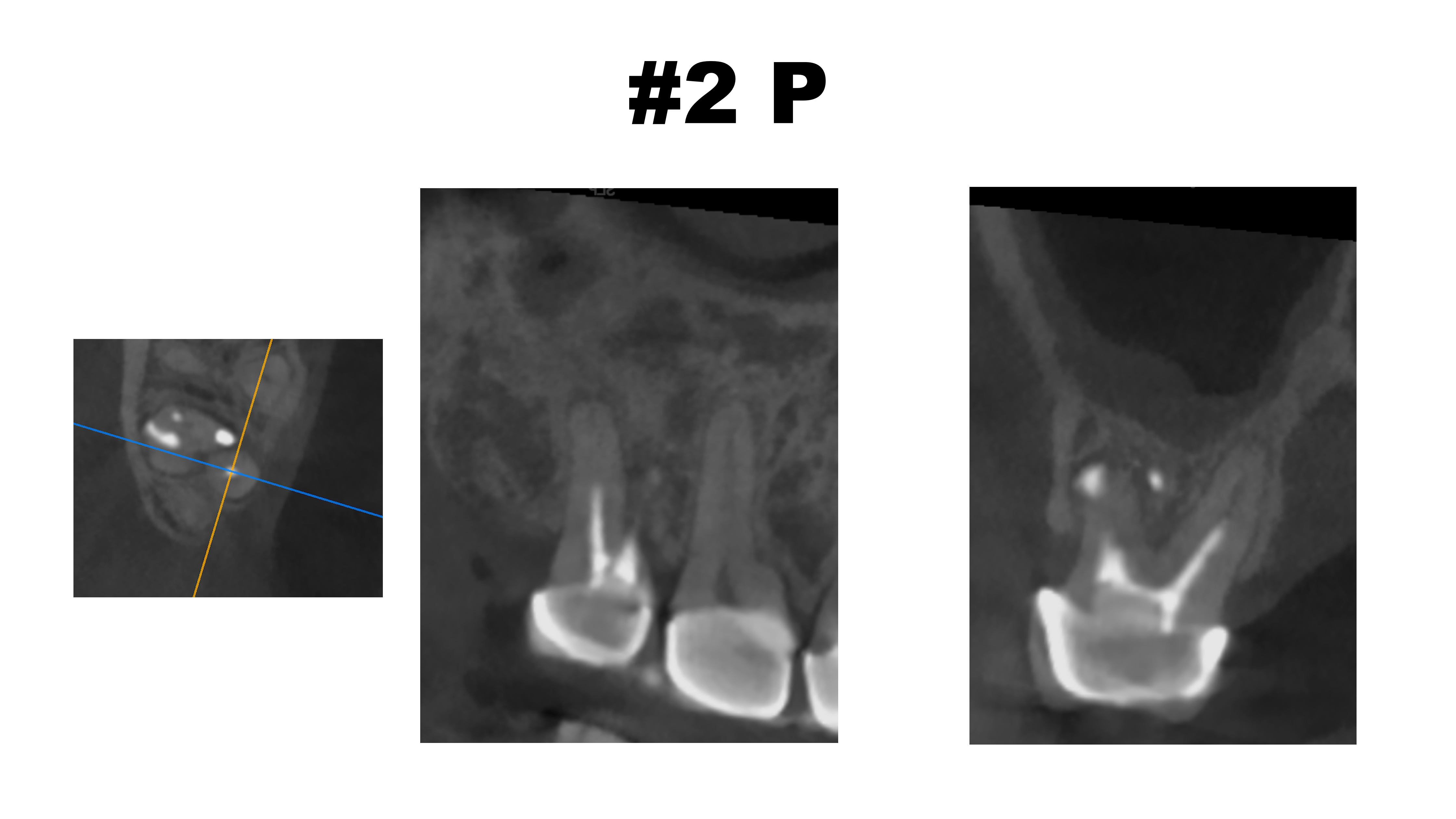
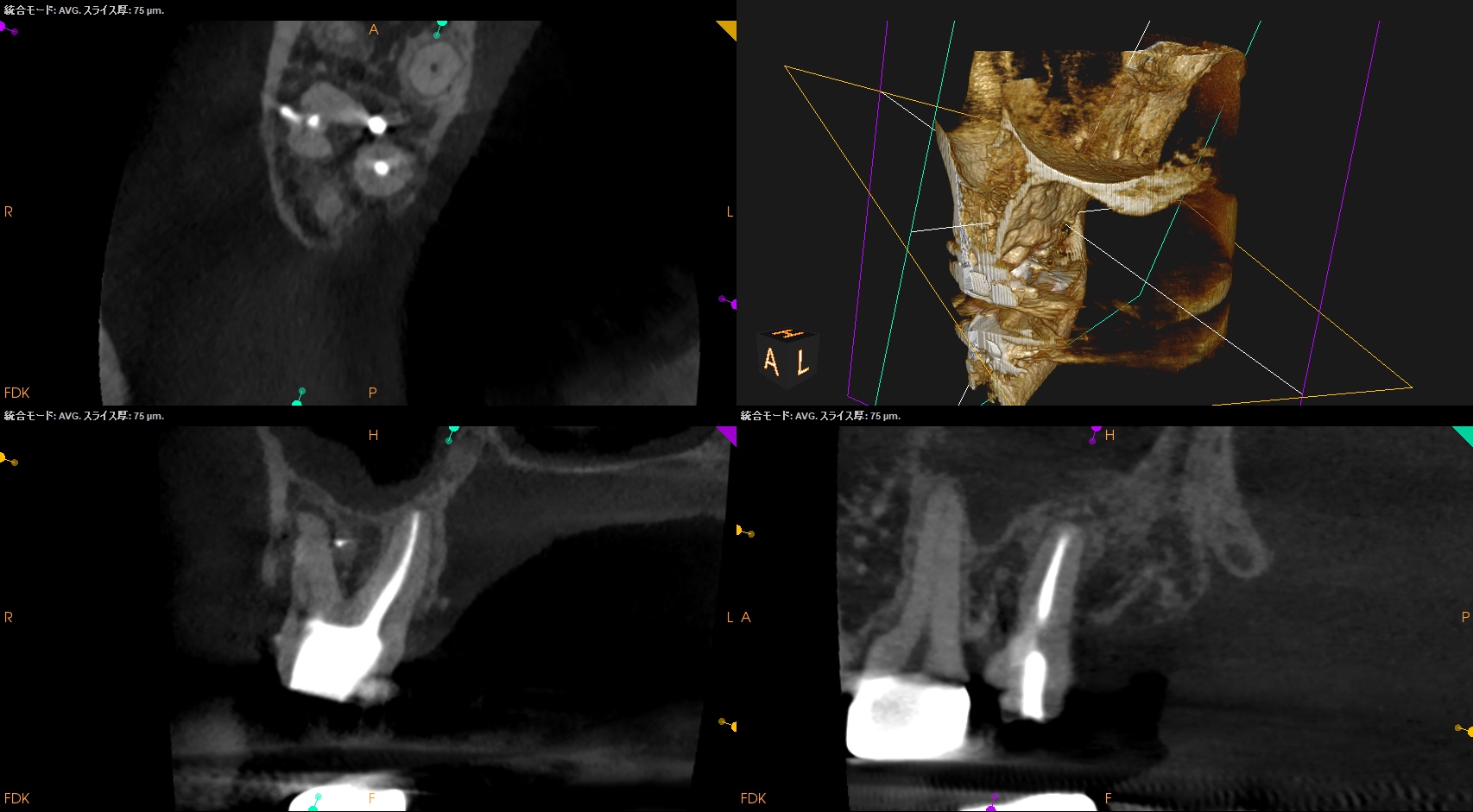
P
P根は、根管形成ができそうである。
最も親しみやすい?根管がこの有様だ。
保健歯科診療の闇は深い。
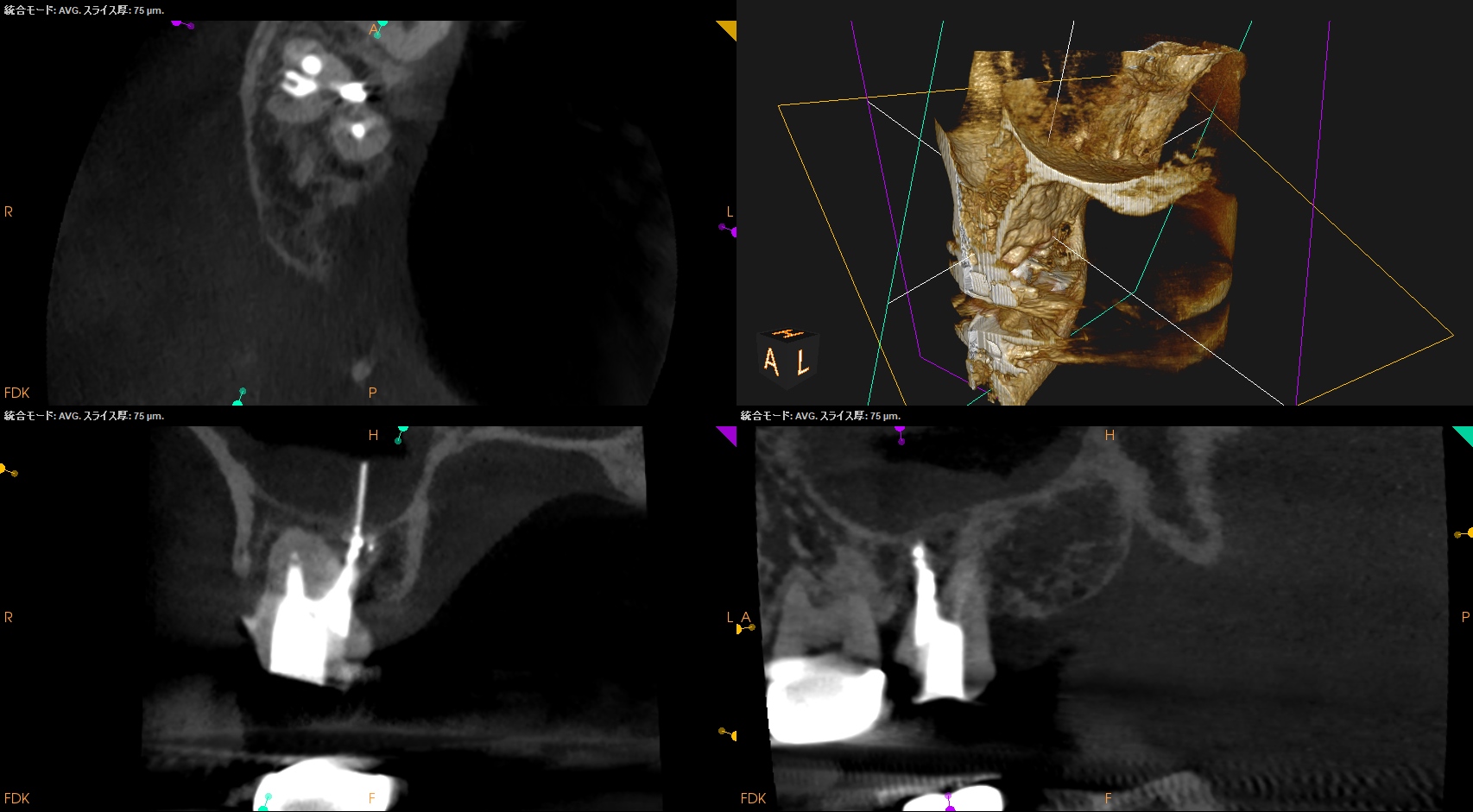
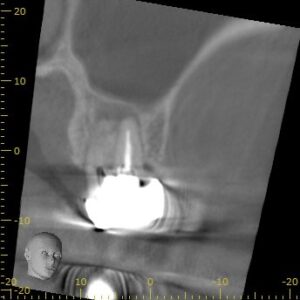
Perforation部
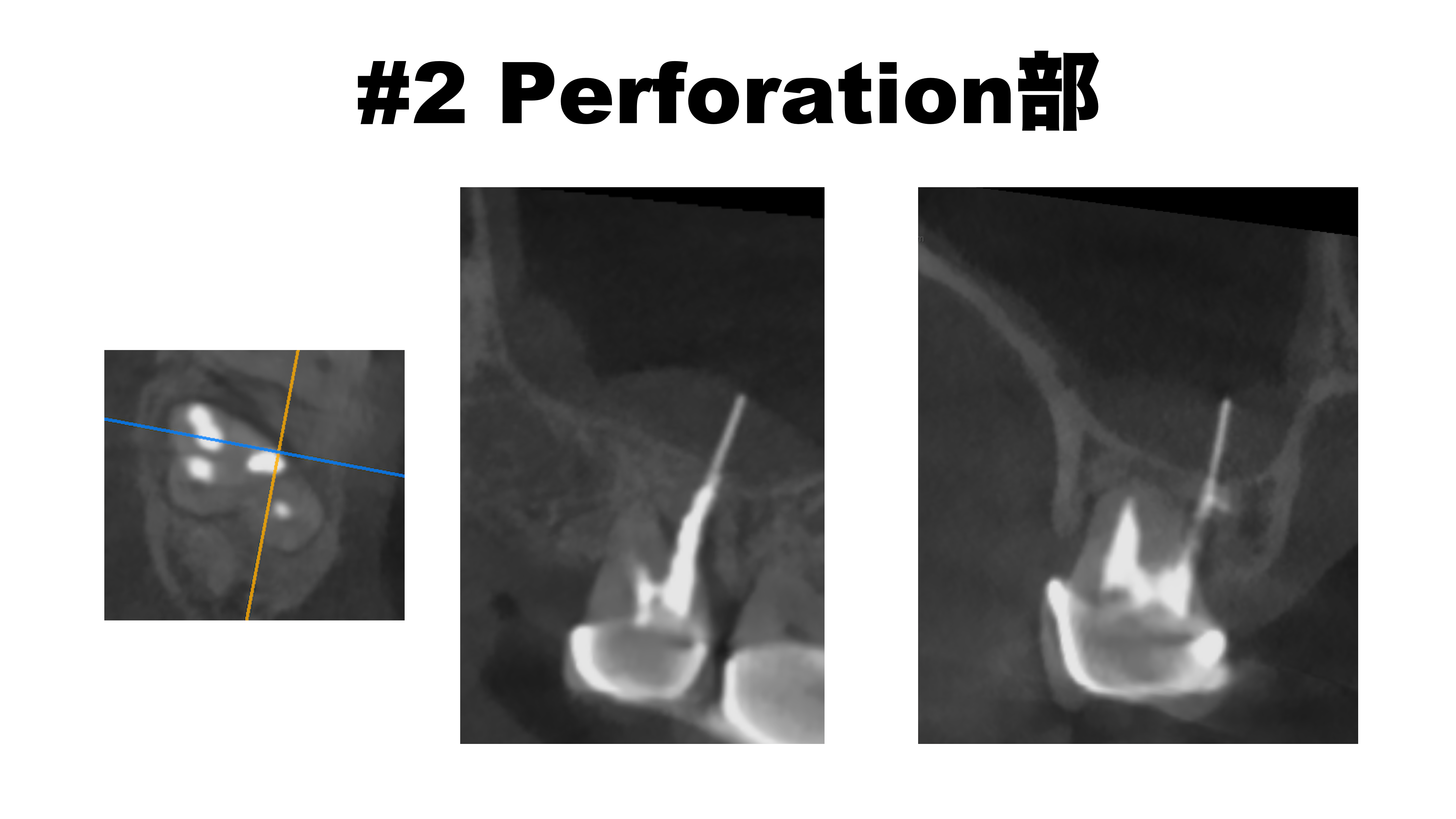
穿孔部から抜けたGutta Percha Pointは上顎洞粘膜に突き刺さっている。
これでも上顎洞炎症状が出ていないのは、人間の生命力のなせる技だろう。
人間には免疫がある。
免疫力は侮れない。
しかし、人はいずれ死ぬのだ。
だから、毎日を精一杯、自分が幸せになるために、そして自分の愛する者のために一生懸命生きなければいけないのだ。

ということで治療自体は、
口蓋根だけ再根管治療し、
支台築造し、
残存歯牙が少なければ、別日にIntentional Replantationを行う
という流れになるだろう。
歯内療法学的診断(2023.6.21)
Pulp Dx: Previously treated
Periapical Dx: Asymptomatic apical periodontitis
Recoomended Tx: Re-RCT(P only)→Intentional Replantation
ということでこの日に再根管治療へ移行した。
☆この後、再根管治療動画, 外科治療動画が出てきます。不快感を感じる方は視聴をSkipしてください。
#2 Re-RCT+Core build up(2023.6.21)
作業長を測定すると以下のようになった。

P根を#25.Vから形成した。
#40.04で形成した。
#35.04のGutta Percha PointとBC sealerで根管充填した。
その後、支台築造した。
PAを撮影した。
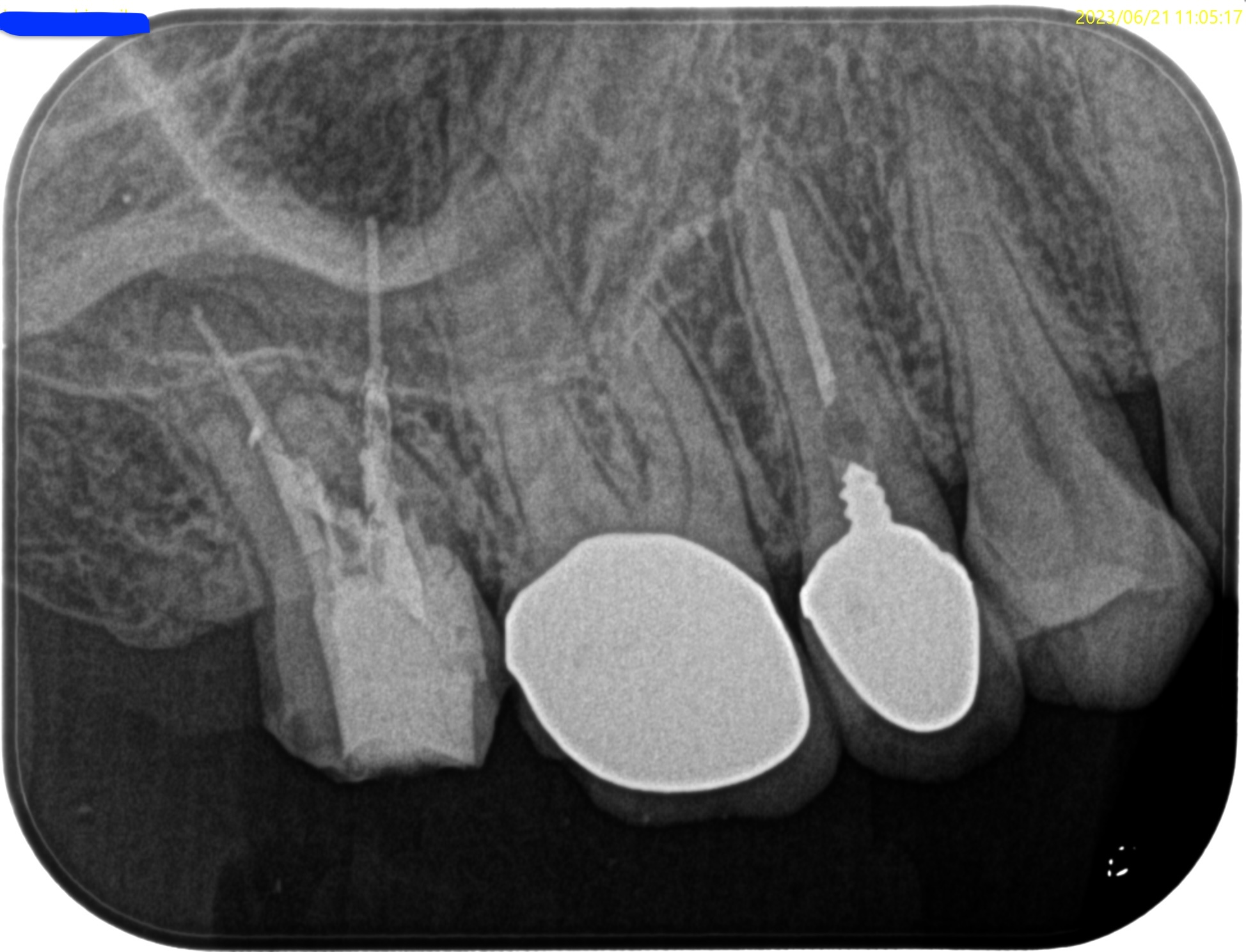
問題はないと思われる。
患者さんの都合で、Intentional Replantationは別日に行うことになった。
この3ヶ月後にIntentional Replantationは行われた。
#2 Intentional Replantation(2023.10.3)
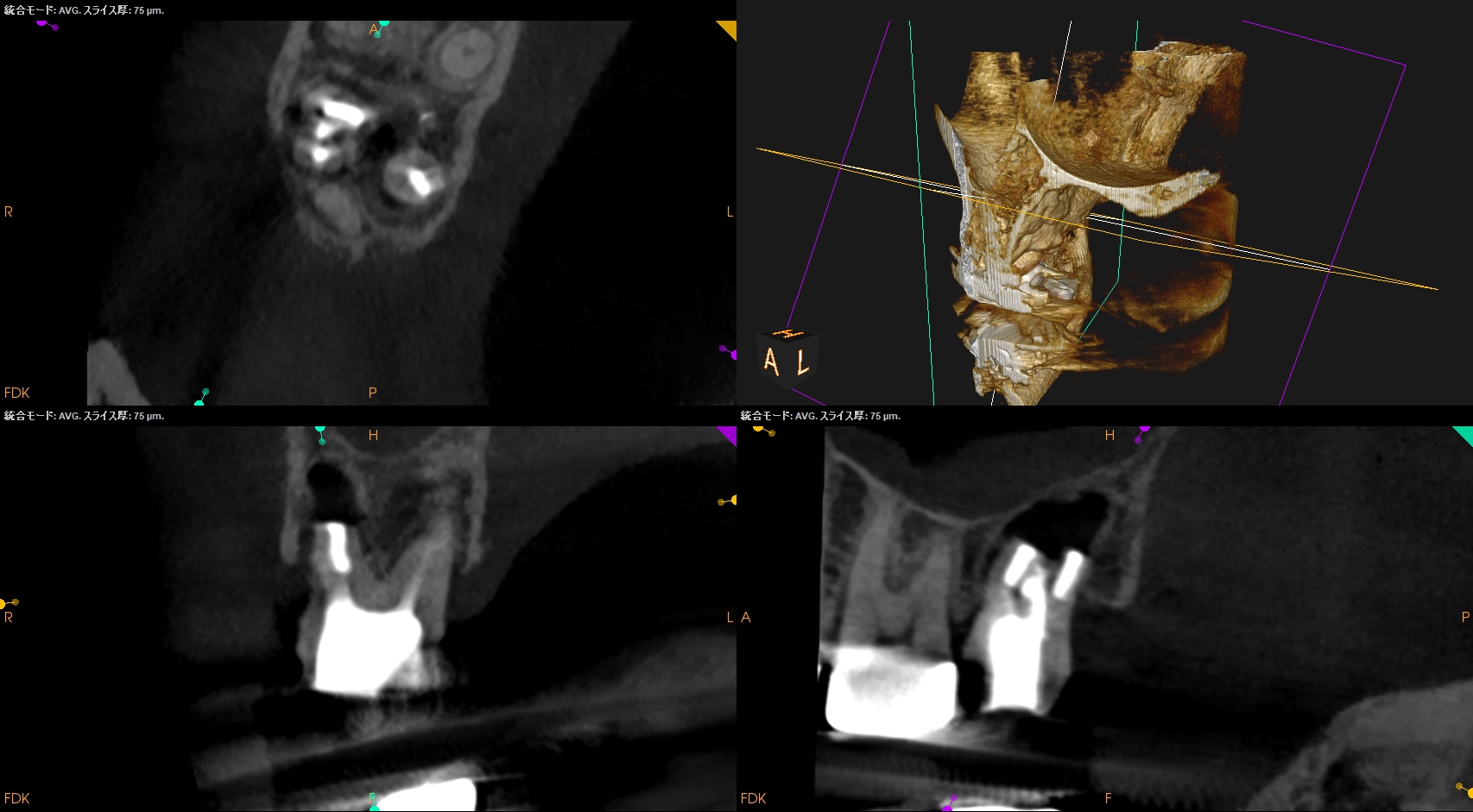
治療前に、再度CBCTを撮影した。
MB
DB
P
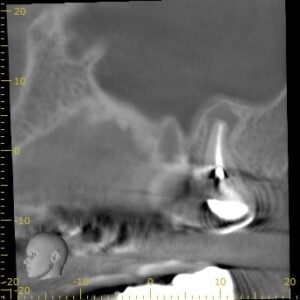
Perforation部
上顎第一大臼歯のような歯だ。
抜歯はしにくいのか?といえば、
①根尖病変があること
②脱臼させて抜歯
するのでそこまで難しくないだろう。
が、思うにそれ以上に、
Intentional Replantationは臨在歯が必要だと思う。
臨在歯を固定元にしないと脱臼が難しくなるからだ。
このケースでも#3があったから容易に抜歯ができたと思う。
なければ…
難しい抜歯だったかもしれない。
このように上顎第1大臼歯のような形状の歯には脱臼が必須な選択になるのかもしれない。その際、臨在歯の存在も必須だろう。
例えば、以下のケースでは難しいだろう。
O
典型的な上顎第二大臼歯の形状だ。
根尖病変があれば…抜歯は容易?である可能性が高い。
MB
DB
P
私はかかりつけ医の先生に、
#14にImplant を埋入していただいて、
それを固定源にして抜歯すると、
“さらに”
Intentional Replantationがしやすい,
という治療計画を伝えたが、
患者さんは
Intentional Replantationではなく、#14,15にImplantを2本入れることを選択された。
それがダメか?と言われれば、私は患者ではないので治療内容を私が決めることはできない。
それがこの方の判断であれば、それがベストの治療方法だ。
命に関わり合いがない治療とはこういうことを指すのである。
歯内療法はあくまでも野球の中継ぎピッチャーなのだから。
脱臼させて歯牙を抜歯した。
要した時間は3分である。
抜歯窩に歯牙等が残存していないか?Checkした。
残存はないようだ。
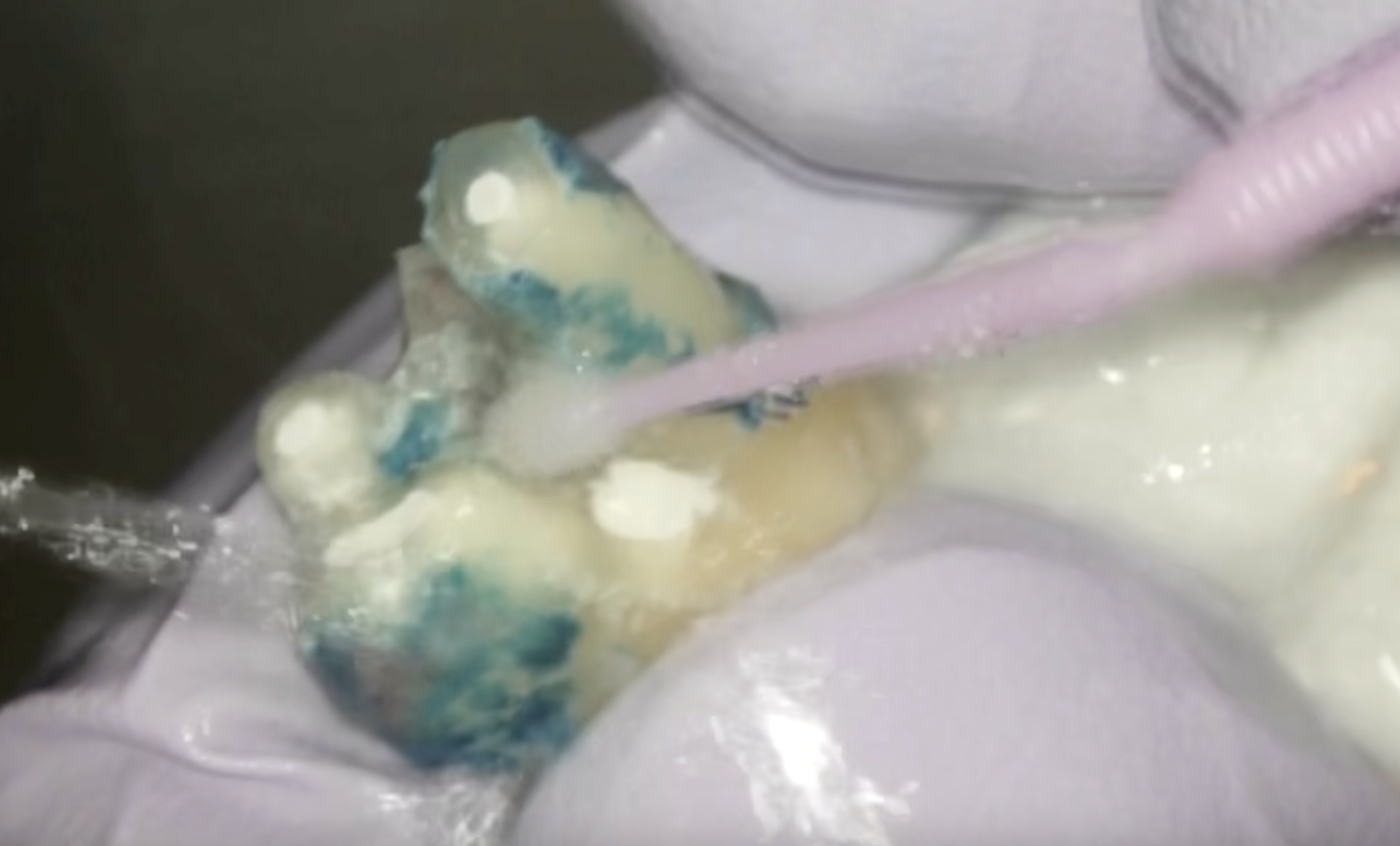
抜去歯牙をメチレンブルーで染めてVRFがないか?チェックした。
VRFは確認できない。
ということでApicoectomyへ移行する。
口腔外で歯根を3mm切断した。
メチレンブルーで染色させなくても、慣れてくればどこに根管があるか?把握できるようになる。
が、一応染色させると以下になる。
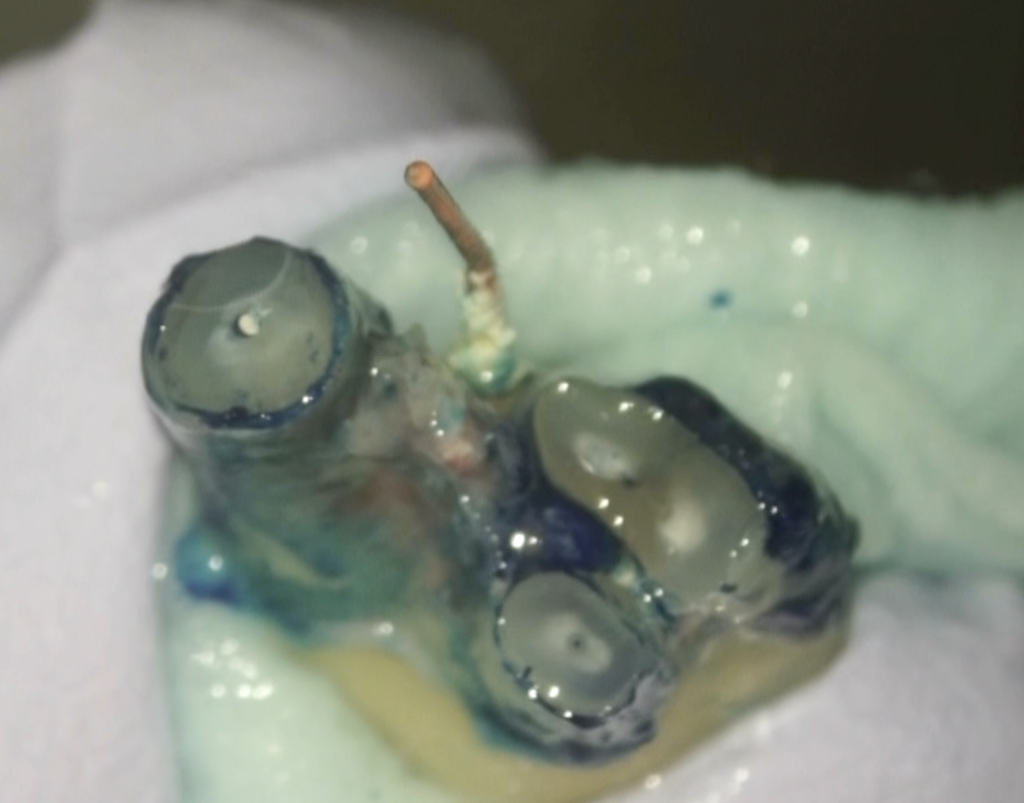
このブルーの部分と白い部分は削除しなければならないだろう。
深さ3mmでだ。
ということで、FEEDのバーで逆根管形成した。
3mmの深さ掘れているか?厳密にCheckしていることがわかるだろう。
逆根管充填した。
次に穿孔の封鎖に移行する。
まずGutta Percha Pointを除去し、穿孔の場所を確認した。
穿孔部を確認したので、形成し、Lid techniqueで修復した。
逆根充、穿孔封鎖後にPAを撮影した。
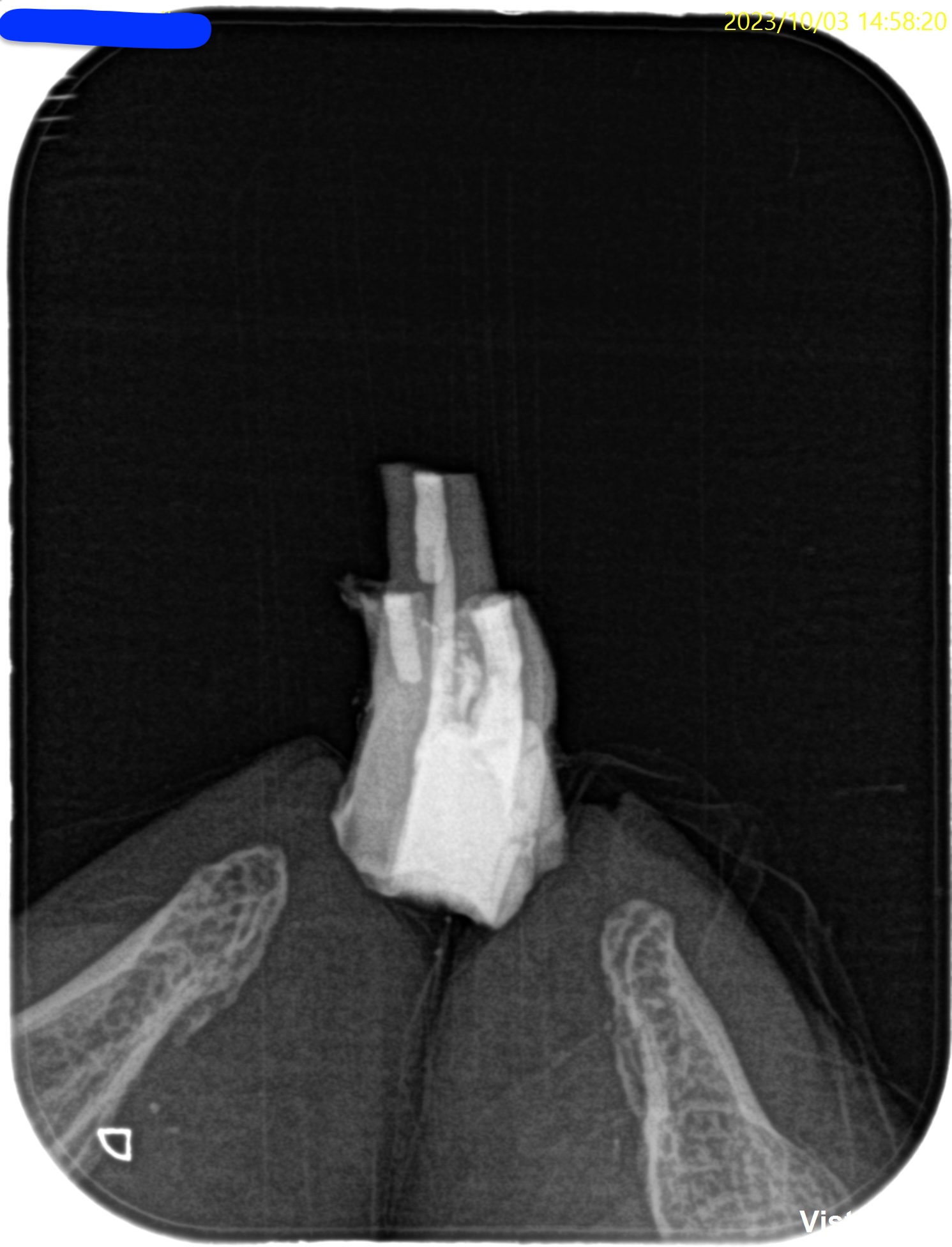
問題はないと思われる。
抜歯窩へ戻した。
が…これが実はIntentional Replantationで一番難しいかもしれない。
なぜなら、
脱臼させてアンダーカットを越えて抜歯しているから
である。
これをうまく解消するコツは、
Tooth Slooth
を使用することだろう。
歯内療法学的検査のBite testで使用する例のアレだ。
Tooth Sloothを使用し、患者さんに咬合させるとアンダーカットを超えて抜歯窩へ歯牙を戻すことができる。
ということで抜歯窩へ無事、戻すことができた。
Tooth SloothはBite testにも使用するし、Intentional Replantationでも使用するのでこの業界の人間には必須の道具と言える。
最後にPA, CBCTを撮影した。
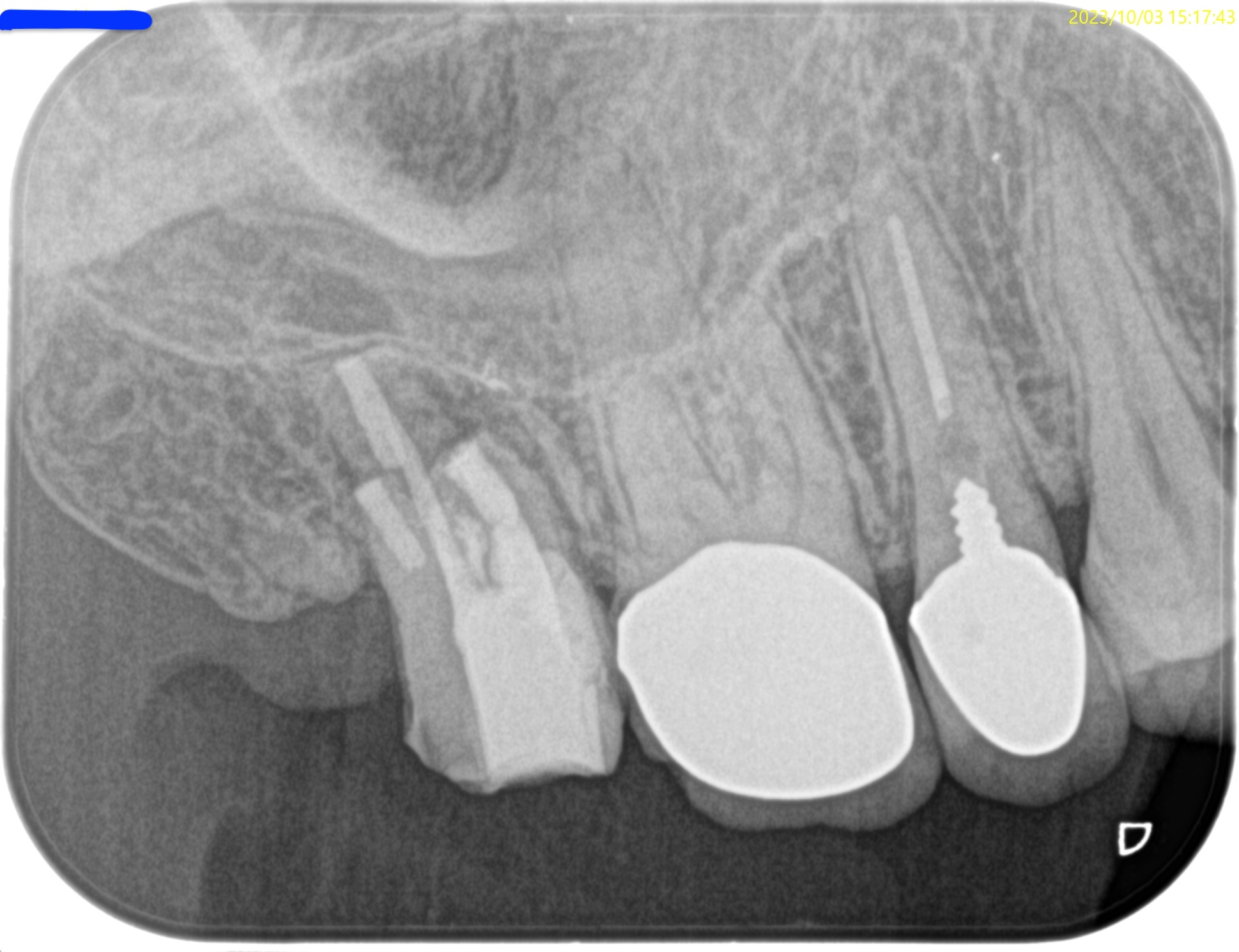
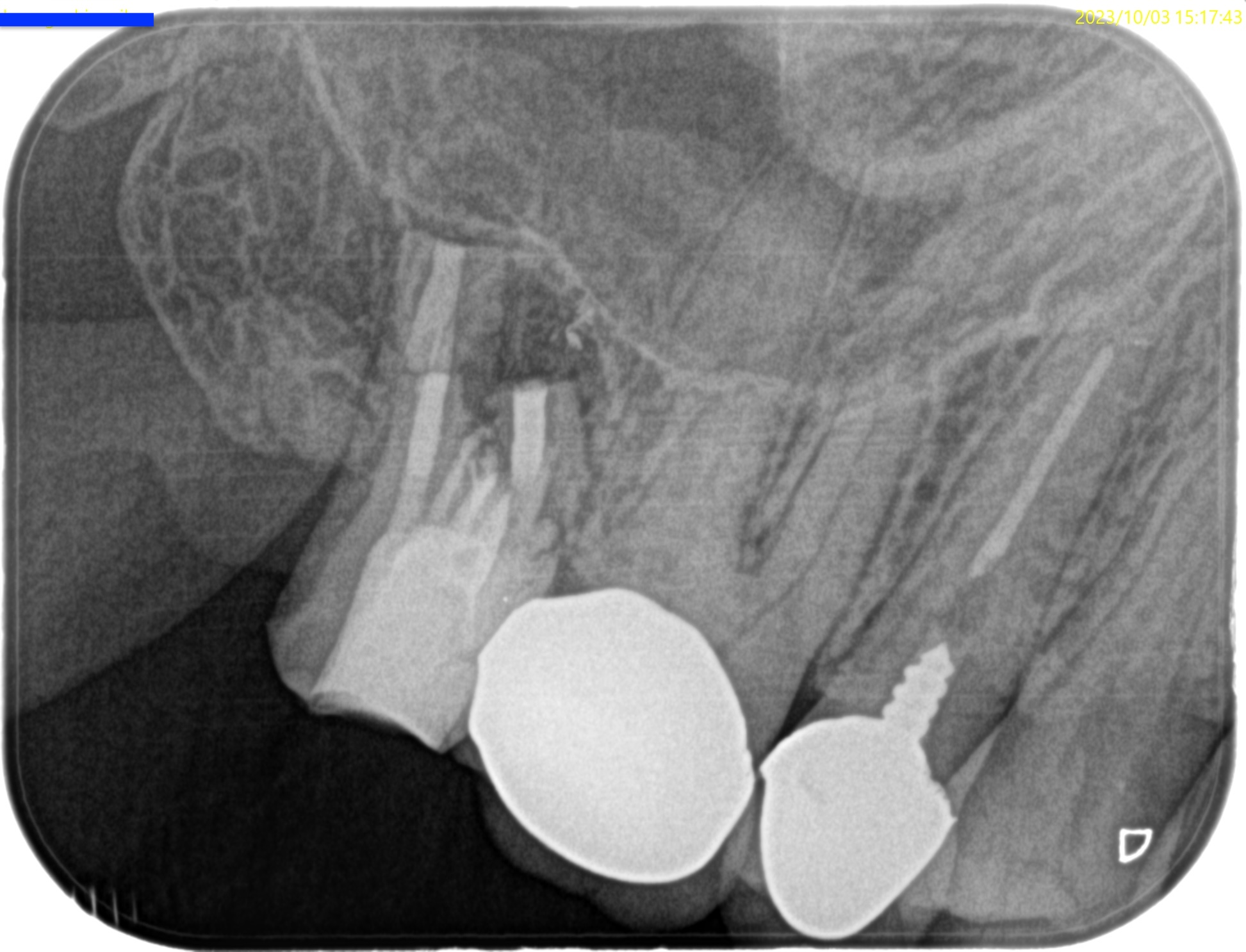
#2 Intentional Replantation後 PA(2023.10.3)
#2 Intentional Replantation後 CBCT(2023.10.3)
MB
DB
P
Perforation Repair部
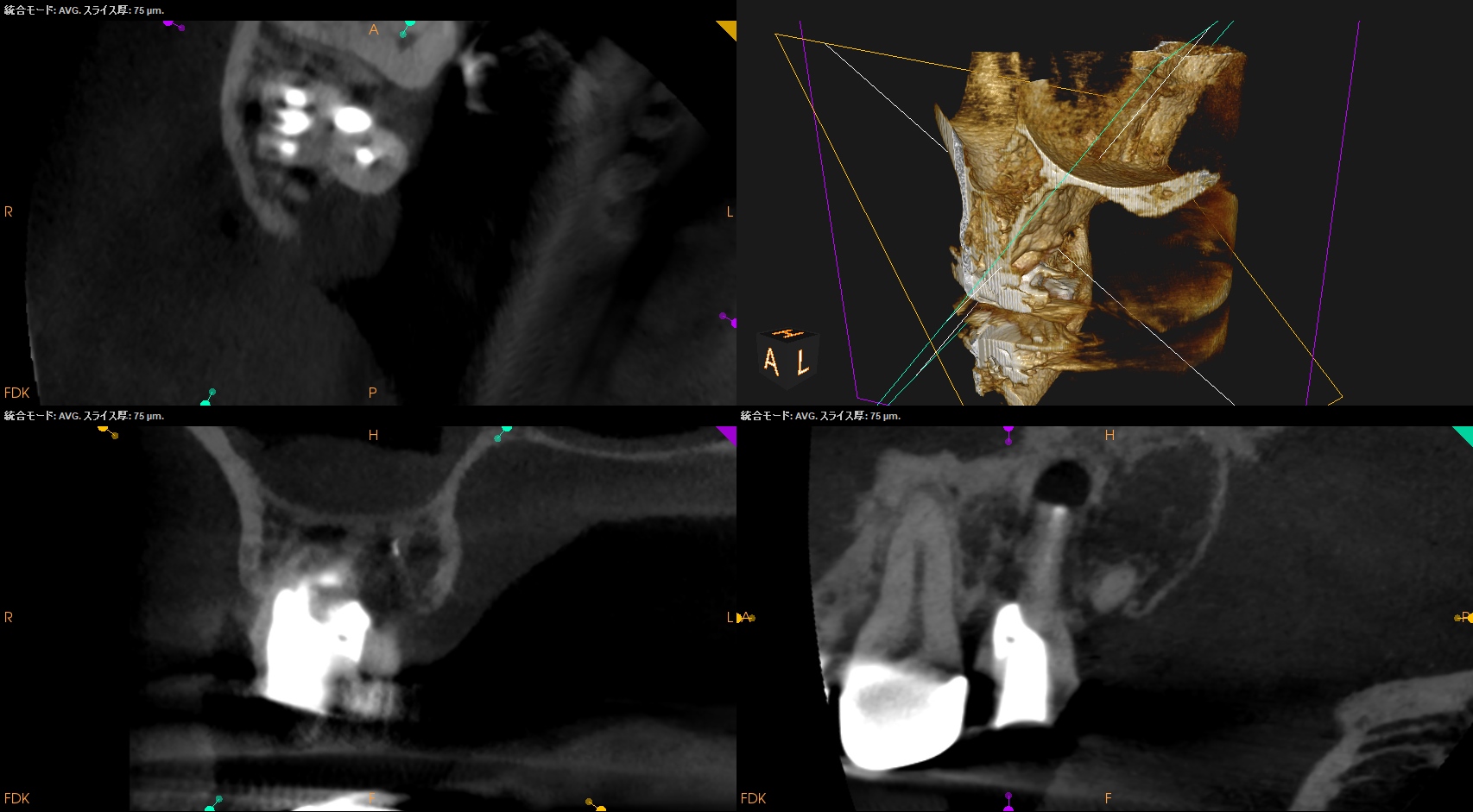
ということでこの日の治療は終了した。
術前術後を比較すると以下である。
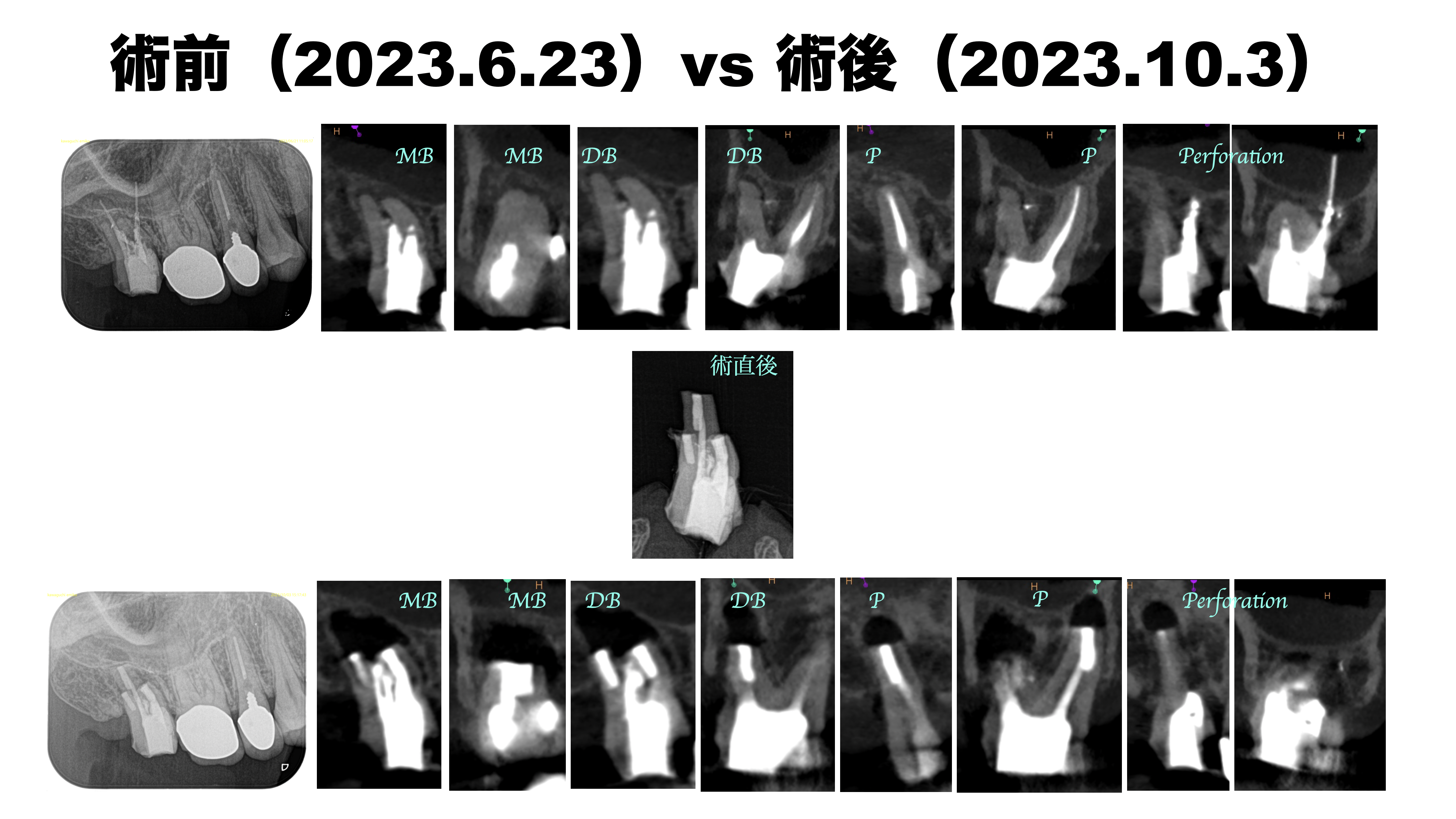
次回は1ヶ月後である。
動揺の有無をCheckする。
また詳細をご報告したい。