紹介患者さんの治療。
主訴は、
歯が痛くてものが噛めない。
であった。
この方の、
歯科治療歴
は以下になる。
まず、#18の治療を
半年くらいかけて
行っていたという。
そして、今までその歯の治療で2件の歯科医院に通っていたそうだ。
1箇所目の歯科医院では、麻酔が効かなく(すぐ切れる麻酔を使用されたそうだ。おそらく、スキャンドネストのことだろう。)、10本くらい使用された(驚!!)という。
途中、痛い!というと怒られたそうだ。
ここで患者さんは転院を決意する。
転院先では、
あなたは(この患者さん)高血圧で歯科治療は危ない
と言われたそうだ。
じゃあ、俺(院長 松浦 顯のことである)はどうなるの?w
という質問は患者さんにはしなかったが、
このレベルでも歯科医師になって開業できるところが日本の怖いところだ。
話を戻そう。
その歯科医院はなかなか予約が取れない人気店だったらしい。
が、予約も取れないが、痛みも取れなかったという。
仮封はせずにオープンの状態で3週間程度様子を見られたという。
その翌日から、激痛が出て痛みがひどく寝れないくらい痛かったそうだ。
そして、
すでに根管形成を目一杯しているので、これ以上はできない
と言われたという。
そんなこと、最初にPA取ればわかるだろう!という話は置いておいて、
これが日本の保険診療の現状をよく表していると言っていいだろう。
とにかく、俺は悪くない、前のやつが悪いというのはいいけれど、解決方法を何も持たないのはどういうことだろうか?
ここで、患者さんはその歯科医院も諦めて、うちのかかりつけ医である、熊本の
けやき通り歯科・矯正歯科
に転院する。
そこでは、
うちは神経の治療の専門でないので、博多のまつうら歯科医院へと当歯科医院を紹介されたという。
これがまともな人間の反応だ。
ということで、
現状はかむと痛いという。(1~10レベルで2くらいだそうだ)
歯ブラシも痛い時があるという。
まず、検査を行った。
歯内療法学的検査(2023.10.13)
#18 Cold N/A, Perc.(-), BT(++), Palp.(-), Perio Probe(WNL), Mobility(WNL)
#19 Cold+2/2, Perc.(-), BT(-), Palp.(-), Perio Probe(WNL), Mobility(WNL)
#18が患歯のようである。
強い咬合痛が見られた。
検査動画は以下になる。
#18は開放状態であったが、かかりつけ医がグラスアイオノマーセメントで仮封してくれていた。
いずれにしても、#18に強い痛みがあるようだ。
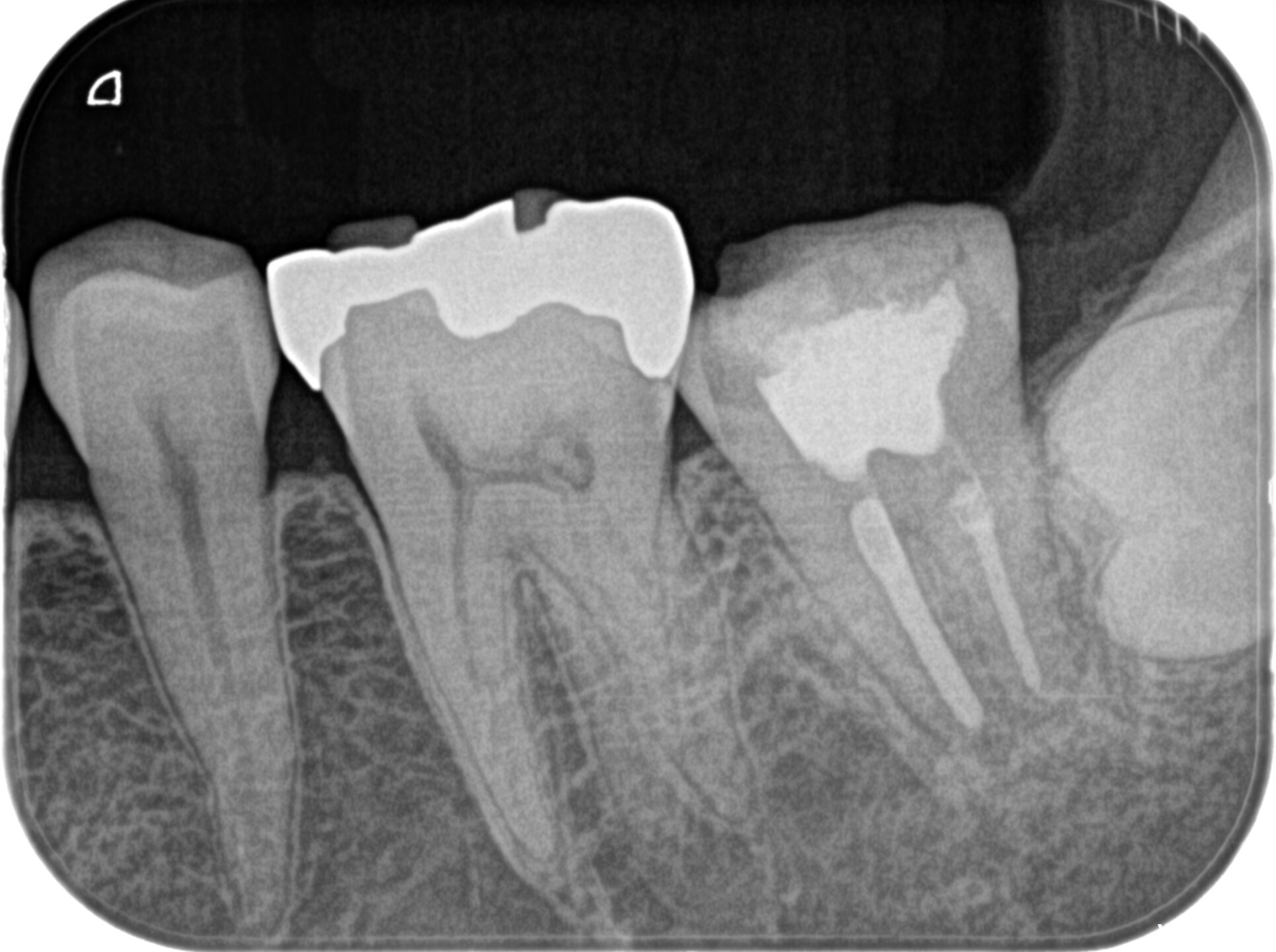
次に、PAを撮影した。
初診時PA(2023.10.13)
根尖病変と思しき影はない。
何がこの問題を引き起こしたのであろうか?
と患者に聞くと、
前医は誰もラバーダム防湿をして歯内療法をしていない
という。
それは…
歯科治療とは言わない。
手遊びだ。
これが2006年から私は言い続けているが、今だに変化がないのが日本の歯科医療の闇をよく表しているだろう。
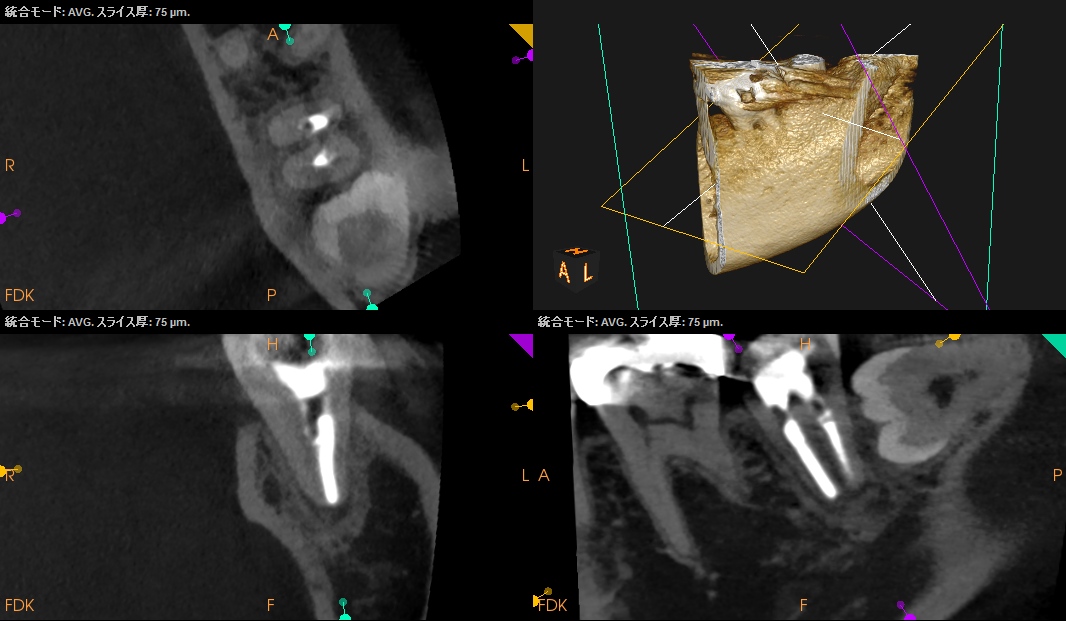
CTも撮影した。
初診時CBCT(2023.10.13)
M
近心根は異常に太く根管形成・根管充填がなされている。
そして根尖部にわずかに病変が見える。
大きな病変でない。
ということは、脱臼が難しいかもしれない。
が、
#19が存在しているし、歯根は近遠心根共にアイスのコーンのような形態だ。
ということは、
#19を支点にすれば抜歯は容易である可能性が高い
という考察ができる。
また、
MLが手付かず
のように見える。
ここの逆根管形成での扱いもポイントになるだろう。
D
遠心根もすでに大きく形成されている。
そしてわずかに病変が見られる。
が、ここもアイスのコーンのような形態をしているので抜歯は比較的容易だろう。
ということで診断は以下のようになる。
歯内療法学的診断(2023.10.13)
Pulp Dx: Previously treated
Periapical Dx: Symptomatic apical periodontitis
Recommended Tx: Core build up→Intentional Replantation
ということで、同日に口腔外で支台築造し、Intentional Replantationを行うことになり、治療が行われた。
⭐︎この後、外科動画が出てきます。不快感を感じる方は視聴をSkipしてください。
#18 Core build up→Intentional Replantation(2023.10.13)
まず抜歯から行う。
かかった時間は2分半だ。
この時のポイントは、
#19をてこにして#18を脱臼させる
というところである。
またこの時、#19のMOD Inlayも脱離した。
が、この患者さんはオープンバイトで#18の治療後に矯正治療が予定されている。
その際、全てのメタルを外してレジンにチェンジするので問題はないだろう。
抜歯窩を観察した。歯牙などの落とし物はなかった。
仮封を除去し、口腔外で支台築造した。
ラバーダムをしたくないなら、もう抜いてしまいたいなら、
抜歯してから根管治療して、支台築造すればいいじゃないか(笑)、と思わずにはいられない。
さておき、Intentional Replantationの術式に戻ろう。
築造したので、歯牙を観察し、Root resectionし、メチレンブルーで染色した。
すると…
未形成の根管が目に入るだろう。
ここが形成できていないことがこの患者の状況を引き起こしているのか?という問題はわかならい。
なぜなら人間には免疫があり、細菌を駆逐しようとするからだ。
免疫が勝つか?細菌の毒性が勝つか?は個人によって差が出る。
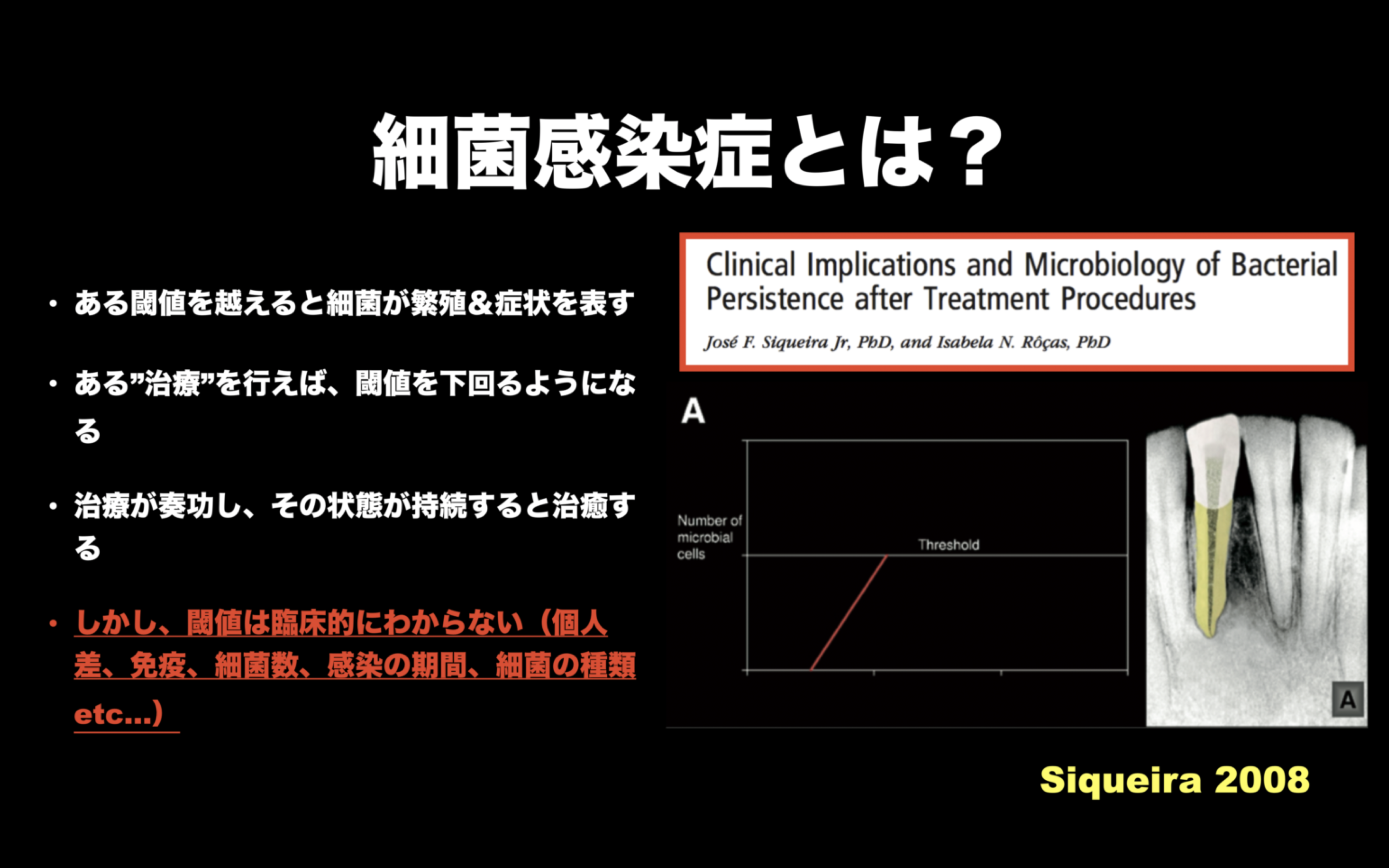
なので、我々は術前にベストを尽くしておかなければならない。
メチレンブルーで染め出して、ブルーになった部分を逆根管形成した。
ポイントはML根の存在とそのRetroprepだろう。
ここを形成し忘れると…のちに痛いしっぺ返しを喰らうことになる。
逆根管形成が適切にできているか?(深さが3mmあるか?)を確認して逆根管充填した。
Lid Techniqueで逆根管充填している。
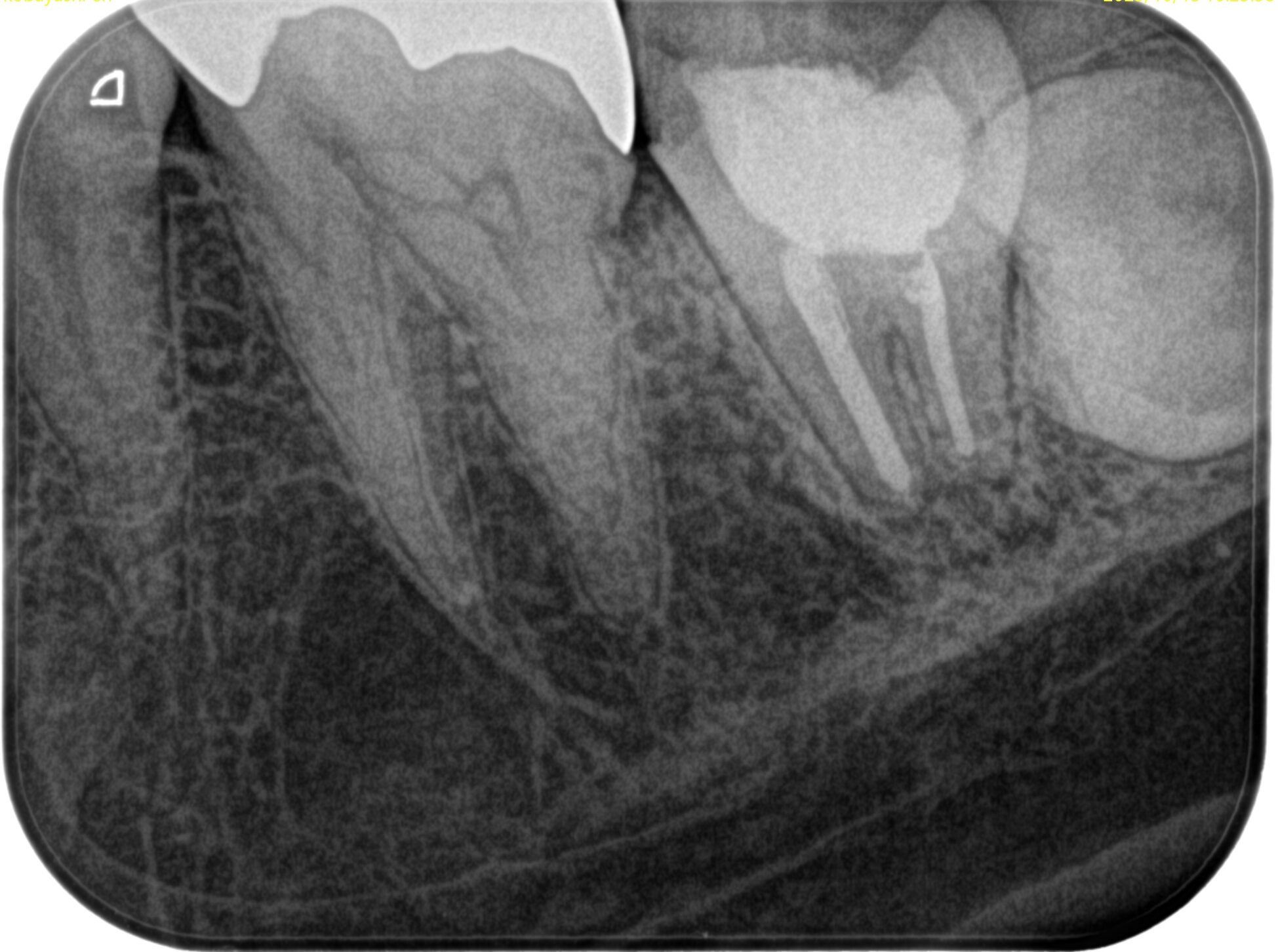
その後、PAを撮影した。
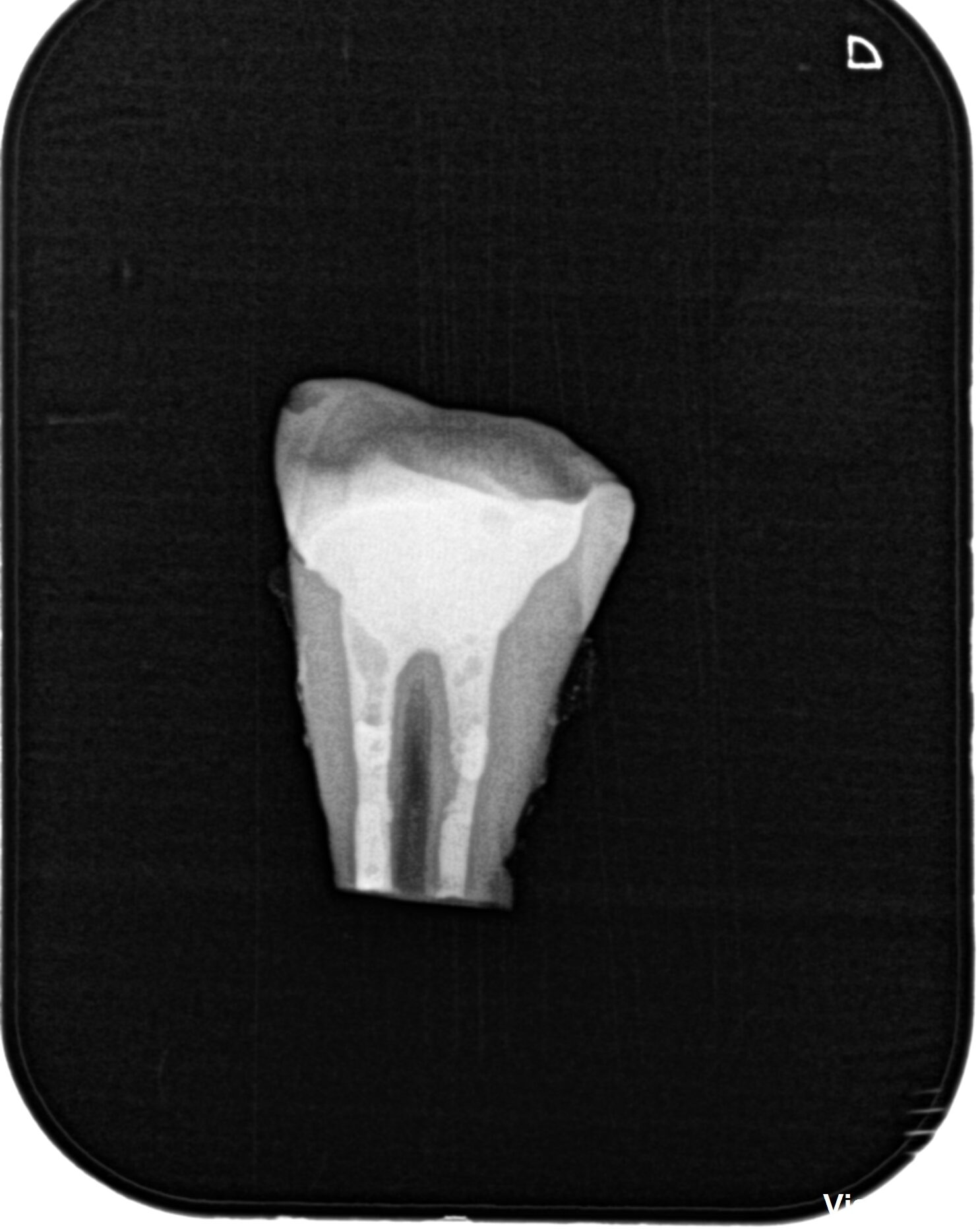
問題はないと思われる。
口腔内に戻す前に遠心のエナメル質に付着していた歯石を除去した。
その後、口腔内に戻した。
再植後にPAを撮影した。
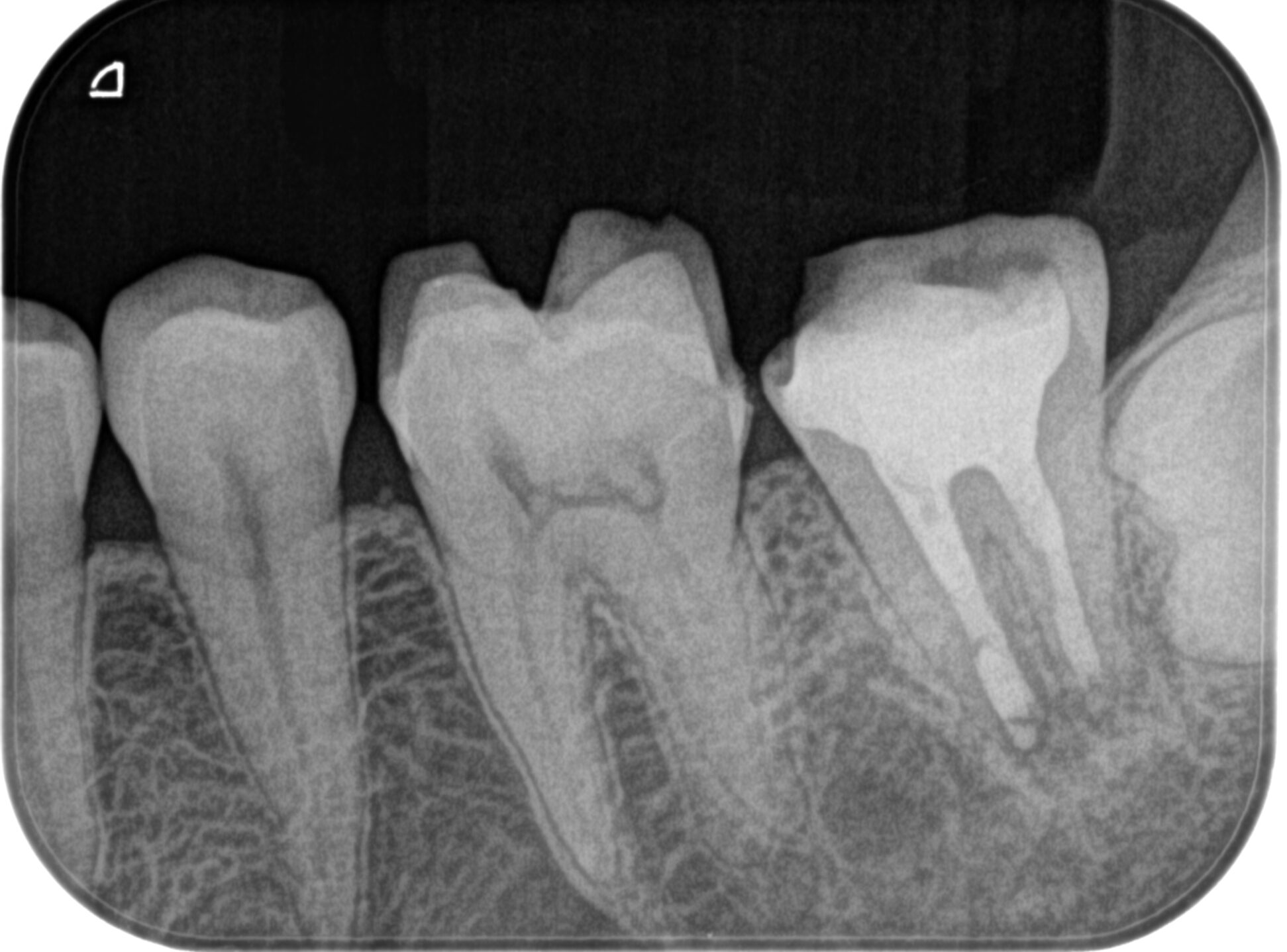
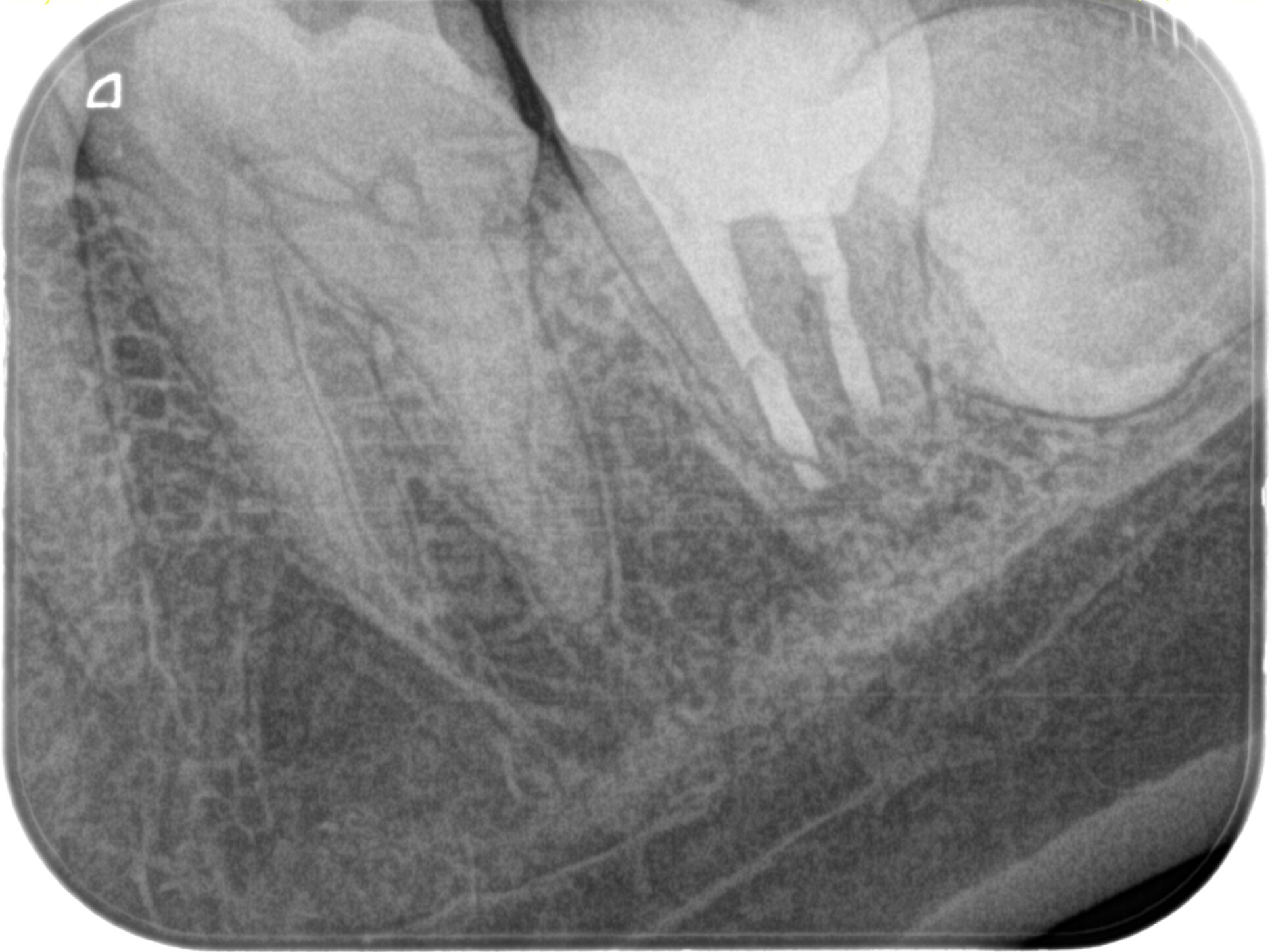
問題はないだろう。
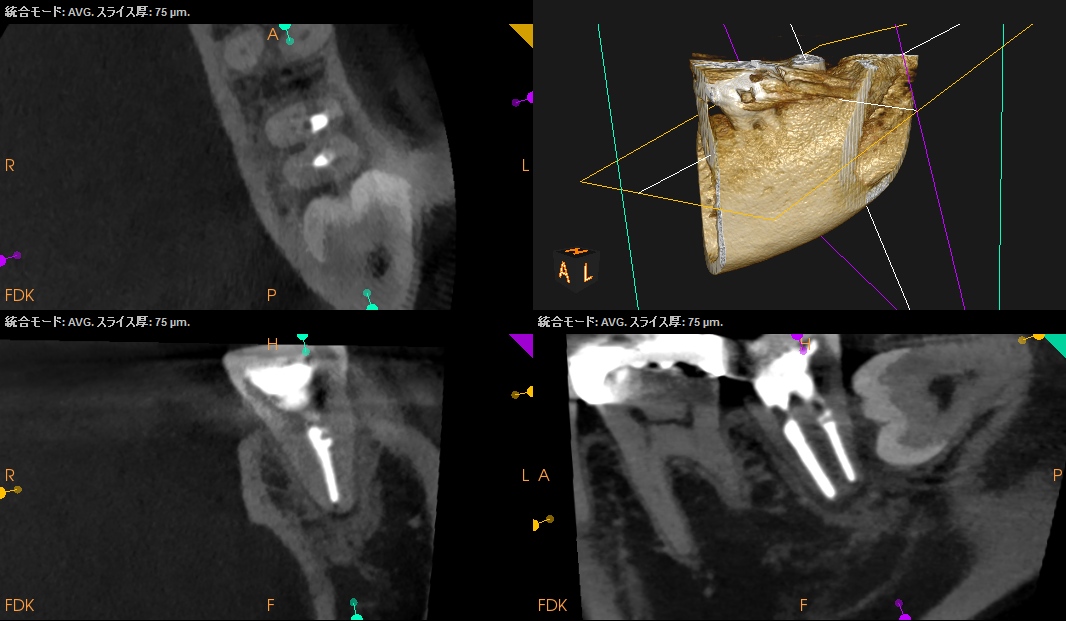
また、同時に、CBCTも撮影した。
以下のようになった。
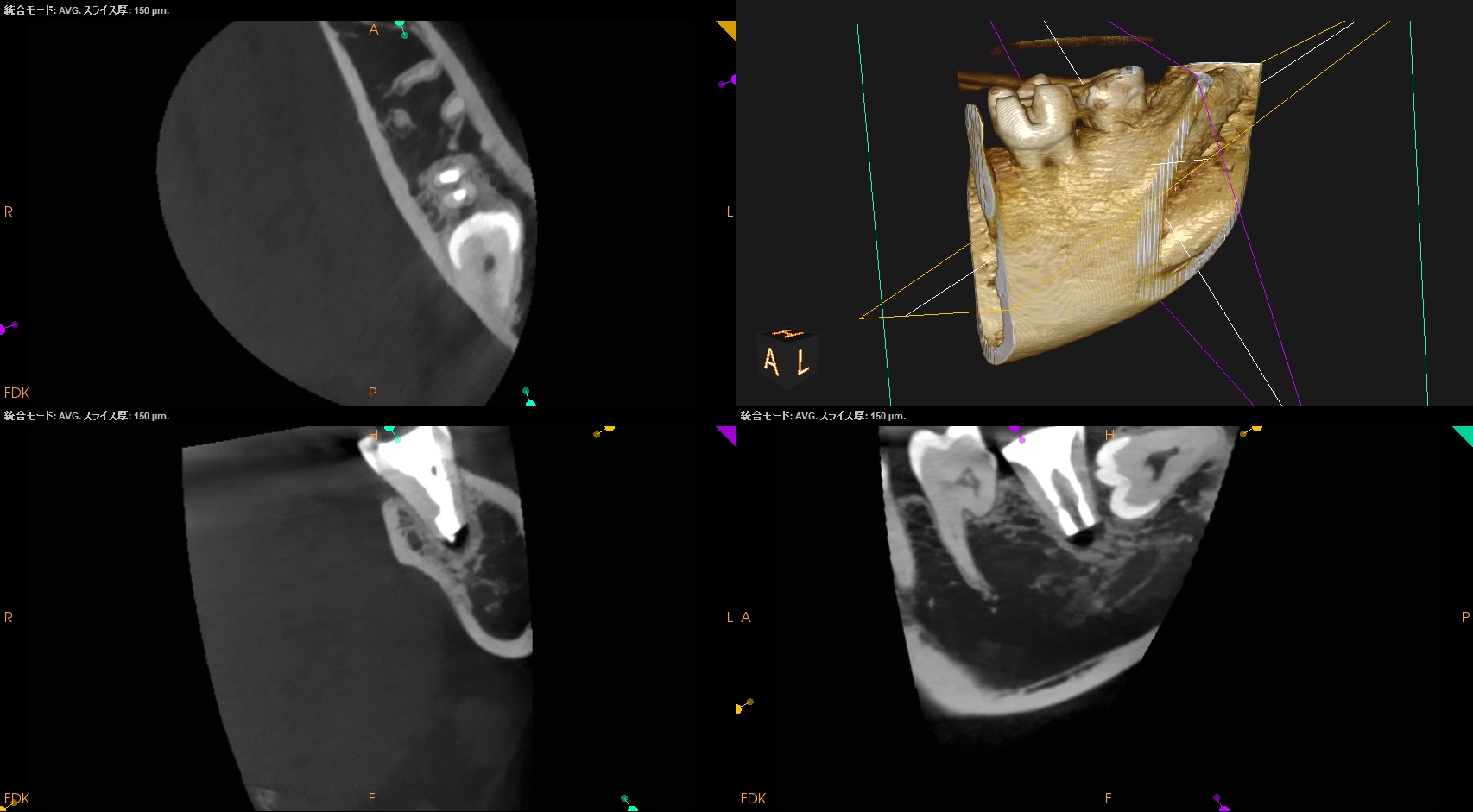
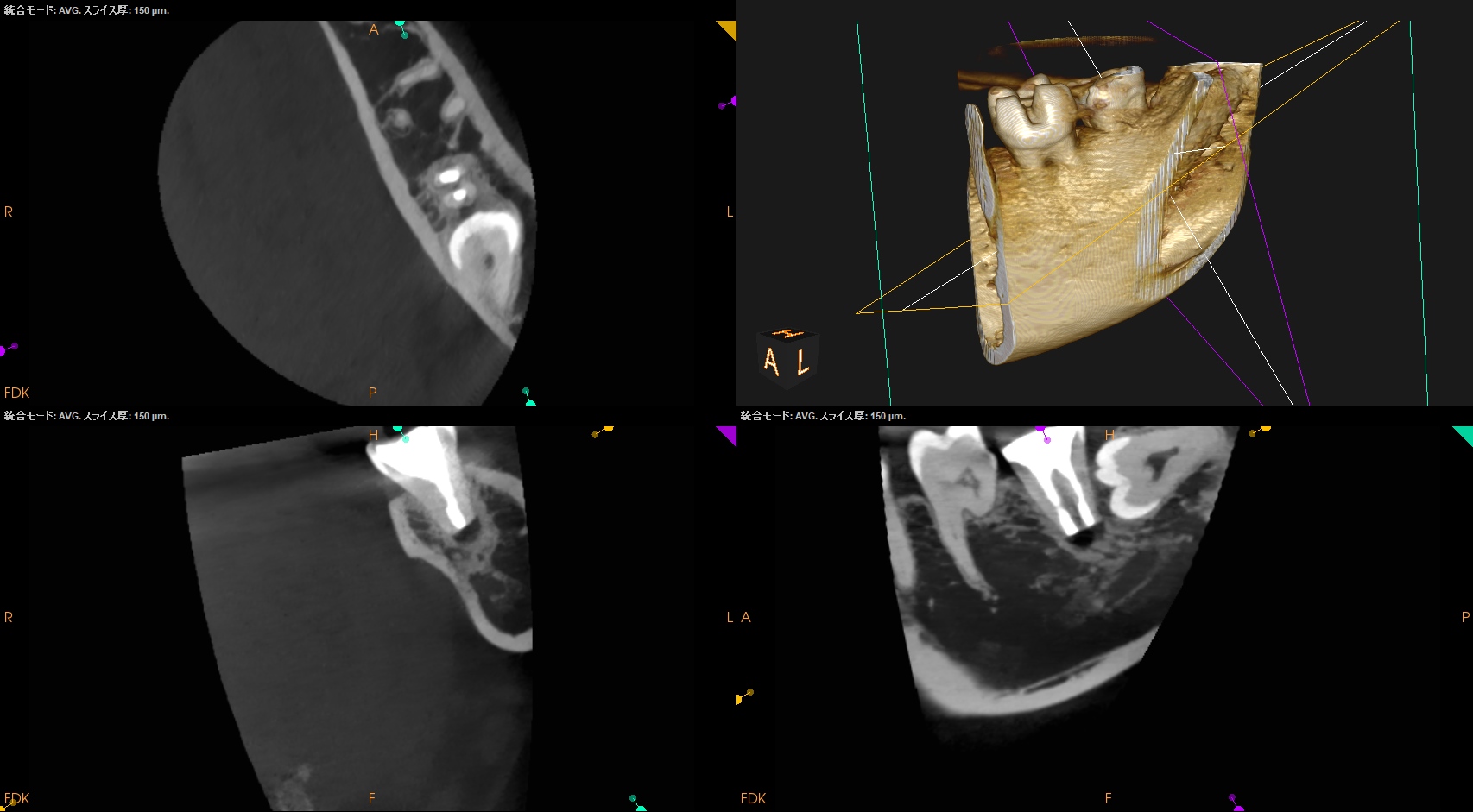
問題はないと思われる。
次回は1ヶ月後の2023.11半ばに経過観察(動揺の有無のCheck)である。
またその模様をお伝えしたい。