紹介の患者さん。
この症例から学べることは2点ある。
1つは、トランスポーテーションの修正はなぜ不可能なのか?
という点である。
再根管治療の限界を知れるだろう。
そしてもう1つは、
Apicoectomyを行う際の根尖部の切除は、
頭を使って長さを測定して根尖部を切断する
ということである。
実に重要な考え方の2点がこの症例には含まれている。
初診は倒れる前の2018.9.11であった。
主訴以下になる。
”右上の歯茎のあたりの違和感。歯茎全体が疼く感じがする。以前に根管治療をした(3年間)部分が気になる。”
であった。
違和感歯いつもあり、夜寝るときやお風呂に入った時に疼く感じがあるという。
歯内療法学的検査を行った。
#5 Cold+3/3, Perc.(-), Palp.(-), BT(-), Perio Probe(WNL), Mobility(WNL)
#6 Cold N/A, Perc.(+), Palp.(++), BT(-), Perio Probe(WNL), Mobility(WNL)
#7 Cold+3/2, Perc.(-), Palp.(-), BT(-), Perio Probe(WNL), Mobility(WNL)
PAは以下になる。
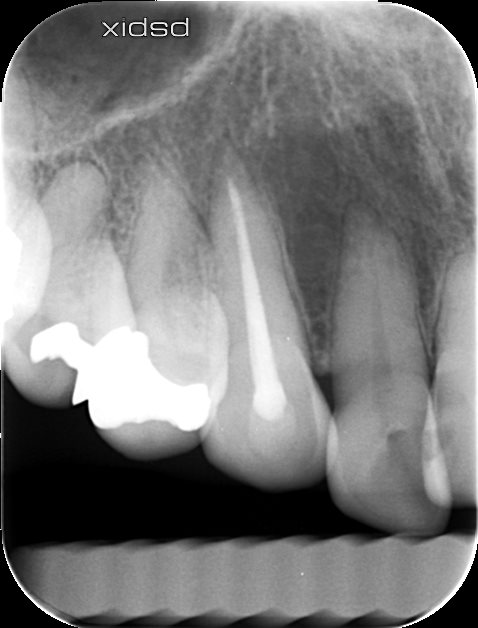
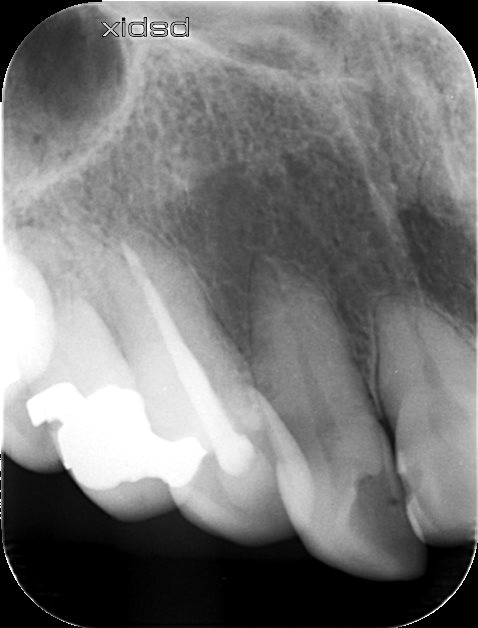
根尖病変が著名にある!というわけではない。
また歯髄検査でも患者さんの主訴は再現できなかった。
歯内療法学的診断は以下になる。
#6 Pulp Dx: Previously Treated, Periapical Dx: Symptomatic apical periodontitis
Recommended Tx: Re-RCTまたはApicoectomy
再治療かApicoectomyがどちらを行うか?であったが、
ラバーダムを使用して根管治療を3年間もしていないということから、
まずは再根管治療を行いそれでも症状が緩和しなければApicoectomyを行うことになった。
再根管治療が行われた。1回法で終了している。
2018.10.1(Re-RCT)
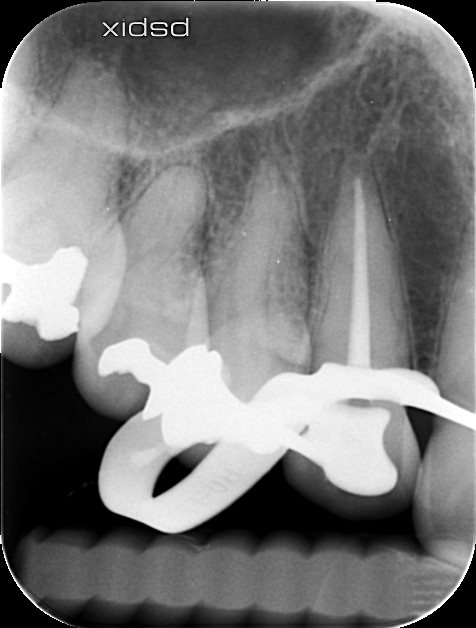

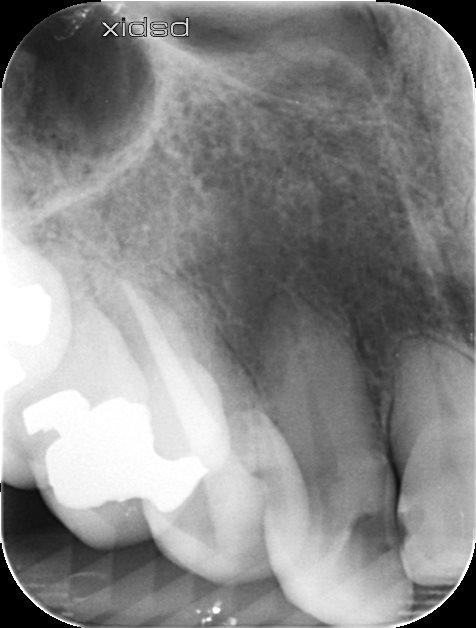
再根管治療を行ったが、シーラーパフはなかった。
このことから再根管治療してもうまくマネージメントができていない可能性が伺われる。
成功率は60%というところだろうか。。。
この後、経過を見るはずであったが私が倒れて見れなくなったため、経過を把握できなかったが倒れた後に現在の歯科医院にお呼びしたら経過を見させていただけた。
再根管治療から4年目が経過しようとしていた。
術前にあった症状はかなり軽減していたが、やはり違和感は消えていないという。
私の再根管治療が限界だったのだろう。
2021.12.22(3yr recall)
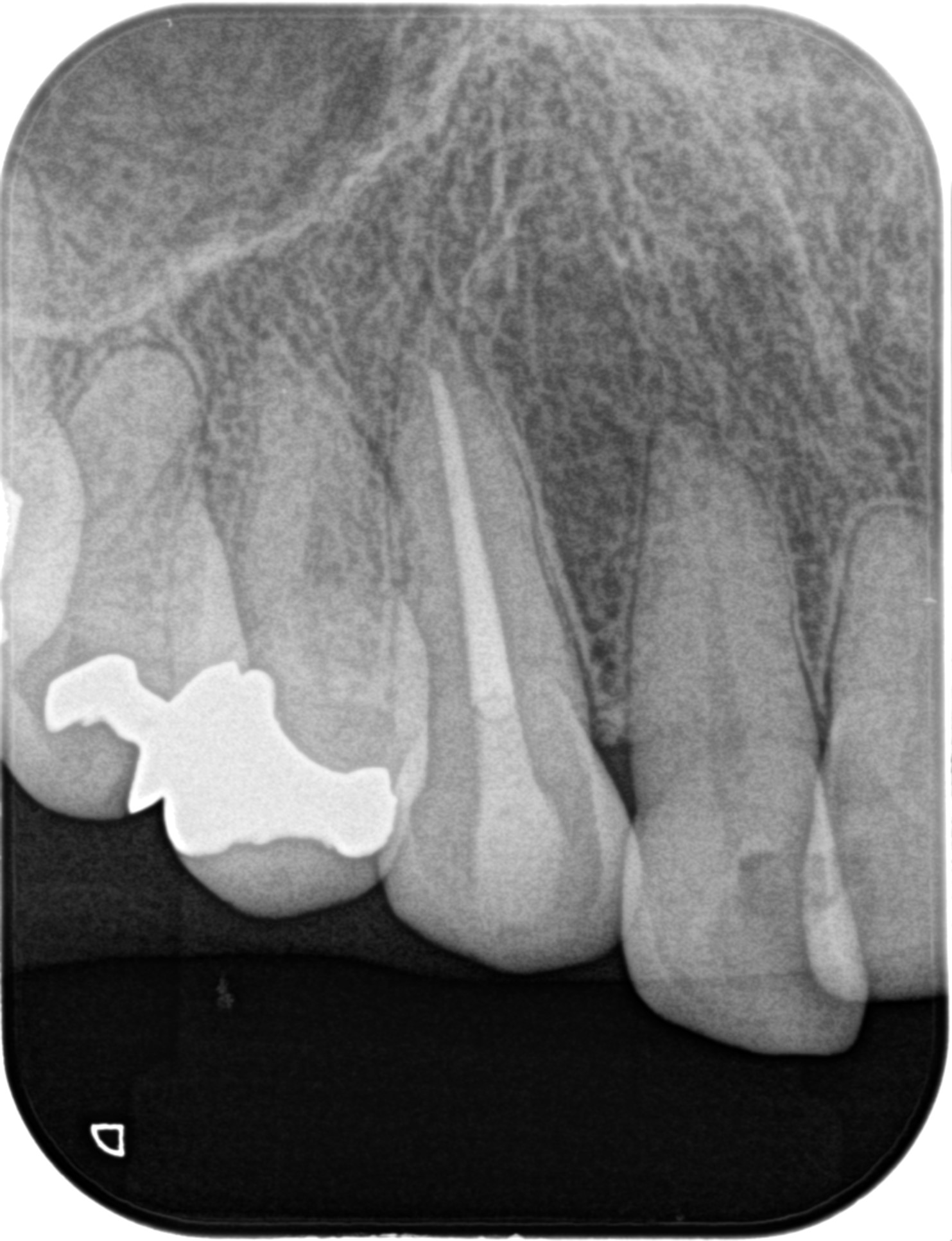

偏心撮影からは本来の根管に追従した根管充填ができていない可能性を窺わせる。
いわゆるSchilderがいうところの、Underextensionの可能性が高い。
CBCTを撮影していただいた。

この側方面観から私の根管形成は本来の形成に追従していないことが伺われる。
本来なら以下のようになるべきであるが、ならなかった。
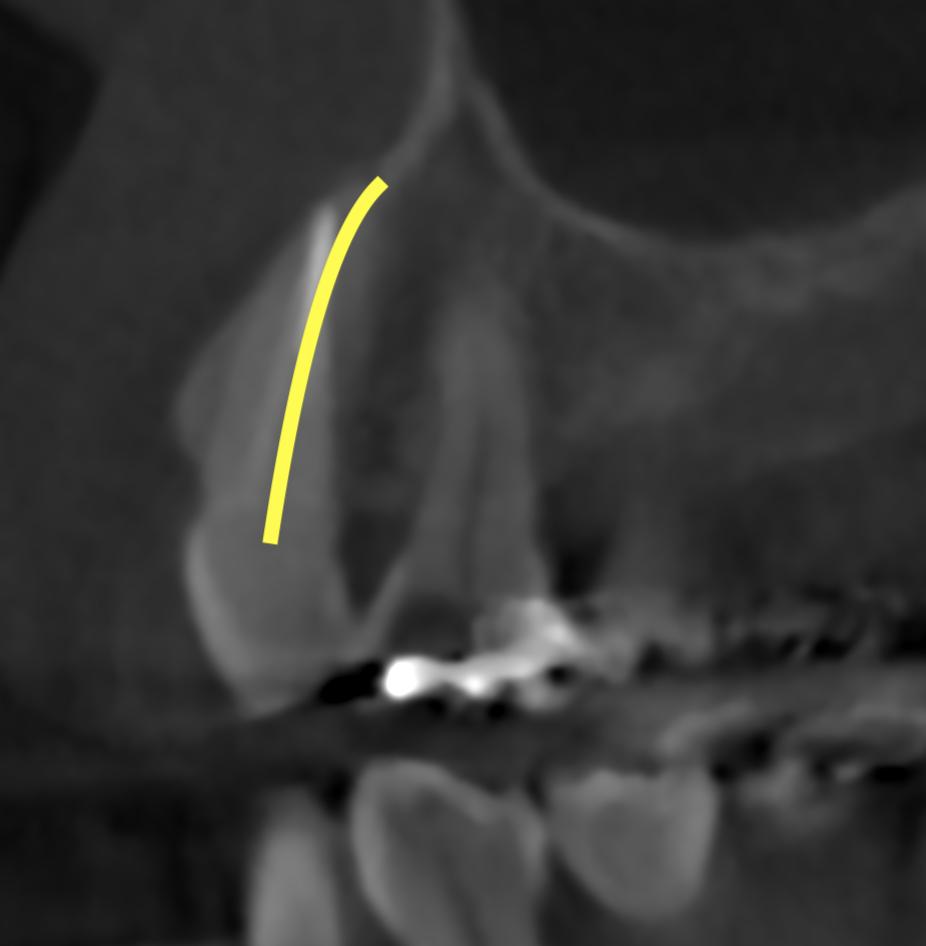
この根尖部に付与された大きなレッジを私は解消できなかった。
ここに再根管治療の限界に関する大きなヒントが隠されている。
既に大きく根管形成・根管充填されてレッジができている場合、それを解消するのは不可能である。
HyFlex EDMのような極めて弾性の高い器具を使用してもだ。
これが非外科的歯内療法の限界である。

以上の画像から分かる事実としては、
①前医がハンドファイルで形成していたため、根尖部はトランスポーテーションを起こしている
②本来の根管に追従した根管形成ができていない
③長年の違和感の原因は、根尖部のマネージメントができていない事による
と思われる。
既に大きく付与されたレッジはこのように解消できないことを示している。
となれば…
これらを解決する方法は、Apicoectomyしかない。
つまりは、外科治療ができなければ歯内療法はできないのである。
その点では、口腔外科の先生が本気でこの分野を学べばかなり強いはずだがあまり要望がないことは私のセミナーでも示されている通りである。
以上を患者さんにご説明した。
患者さんは違和感の改善を希望していたので、Apicoectomyに同意されたのでこの日に治療が行われた。
#6 Apicoectomy時(2022.3.18)
以下のようにApicoectomyは行われた。
外科の動画であるので、嫌な方はクリックしないことをお勧めする。
Apicoectomyの第一のゴールは根尖部の把握である。
根尖部の周囲にDangerousな解剖学的制約が存在しないため、根尖部を探すのは容易なことであった。
根尖部を基本的には3mm切断するが、その方法は既にあなたは熟知しているだろうか?
バーの厚みを測定することが成功の鍵である。

根切した後は、切り残した根尖部がないか?メチレンブルーを使用して切断面周囲をよく観察することである。
2本目の動画を見て、
①根尖部を完全に切断できていない
②残根が根尖生歯周炎周辺に残存している
ことが把握できただろうか?
それらが把握できていれば外科治療に慣れていると判断できるだろう。
結局はこうした細かいことが成功の鍵になる。
何年、外科治療を経験していてもこうした細かいことが成功の鍵となる。
これらを見逃せば、感染を置き去りにしてしまうのだ。
マイクロサージェリーを行う意味合いはないだろう。
それらを除去・修正し、逆根管形成を行った。
問題ないと判断し、逆根管充填を行った。
もちろん、この状況ではLid techniqueが有効であることは論をまたない。
縫合して終了した。
ペリオの患者ではないので、緊密に縫合する必要性がない。
あとは神様がなんとかしてくれる
からだ。
これは実にいい言葉である。
全ての臨床家を救う言葉だろう。
私はエンド(歯内療法)の分野でよかった…
全く歯周病には興味が湧かない。
Apicoectomyは終了し、術後にPAを2枚撮影した。
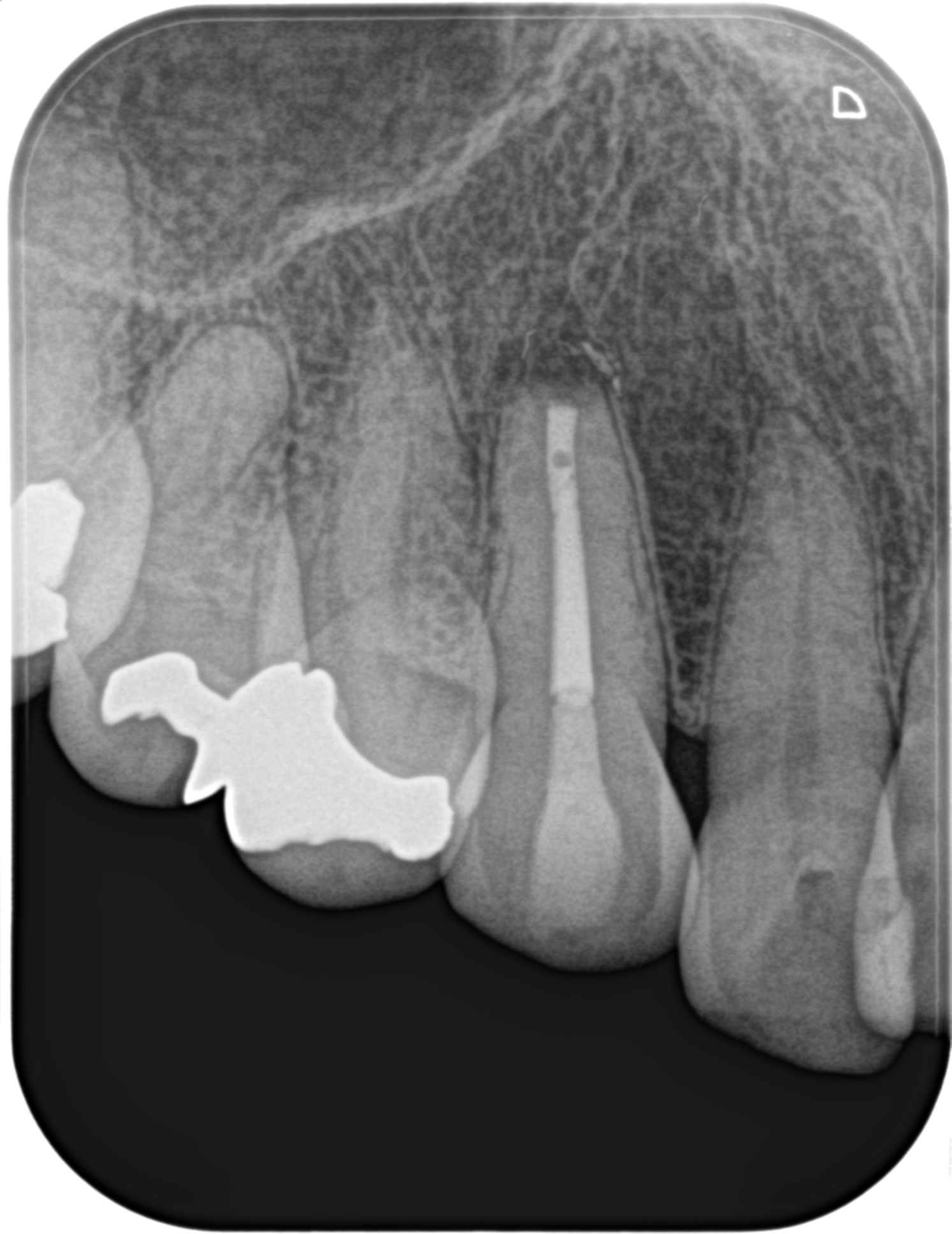
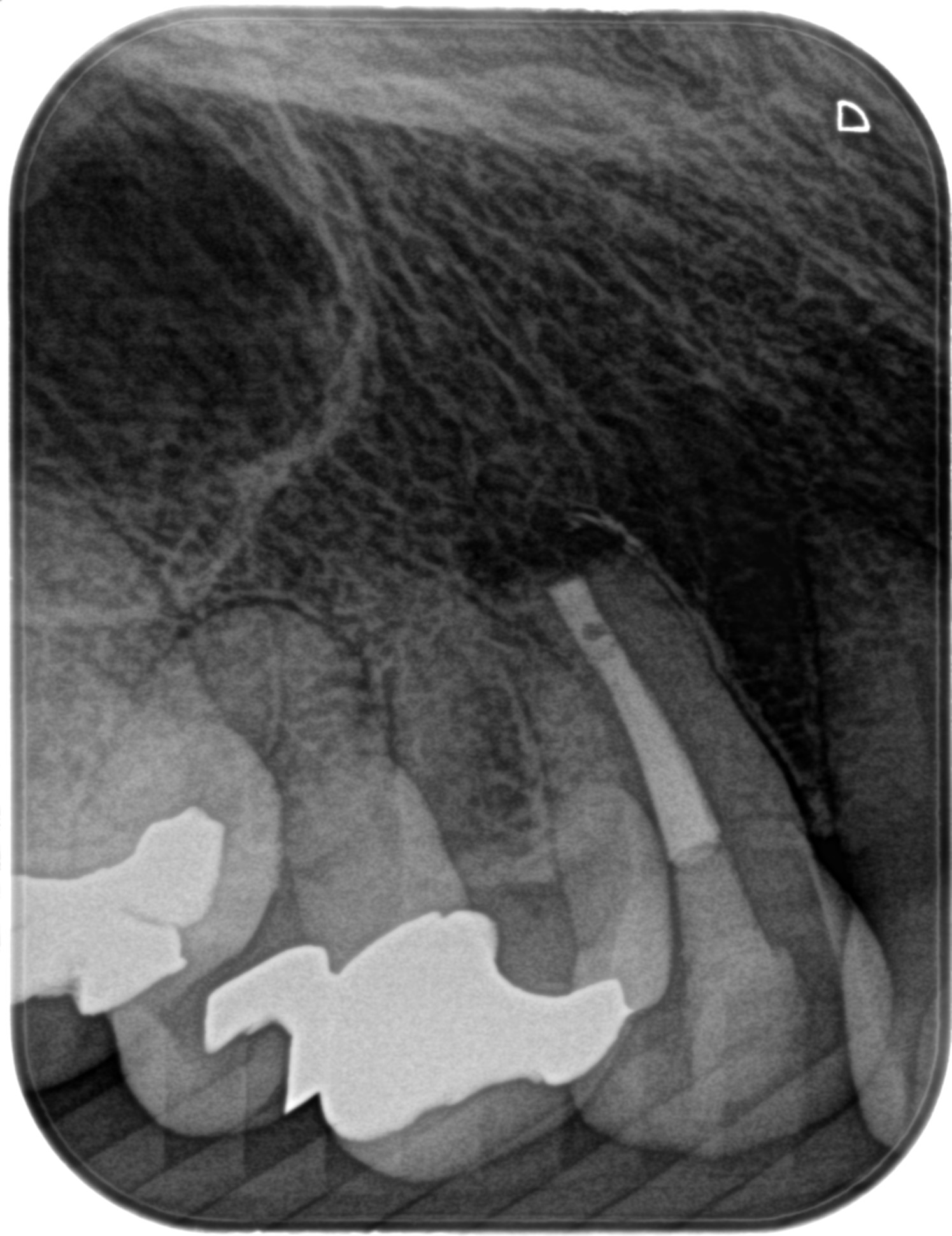
気泡がまたしても混入してしまったが歯科医学上問題があることは何もない。格好が悪いだけである。
この話をもう繰り返すことはこのブログの読者(そんな人はいるのか?)には必要ないだろう。
ということで、Apicoectomyは30分程度で終了した。
次回は抜糸である。
また、術後に私はきちんと少なくとも3mm切除できたかどうか?checkした。
切断した歯根の長さは測定すると3mmである。
バーの厚みが約1mmであることから、私は4mmの根尖部を切断したことになる。
以下の図の通りである。
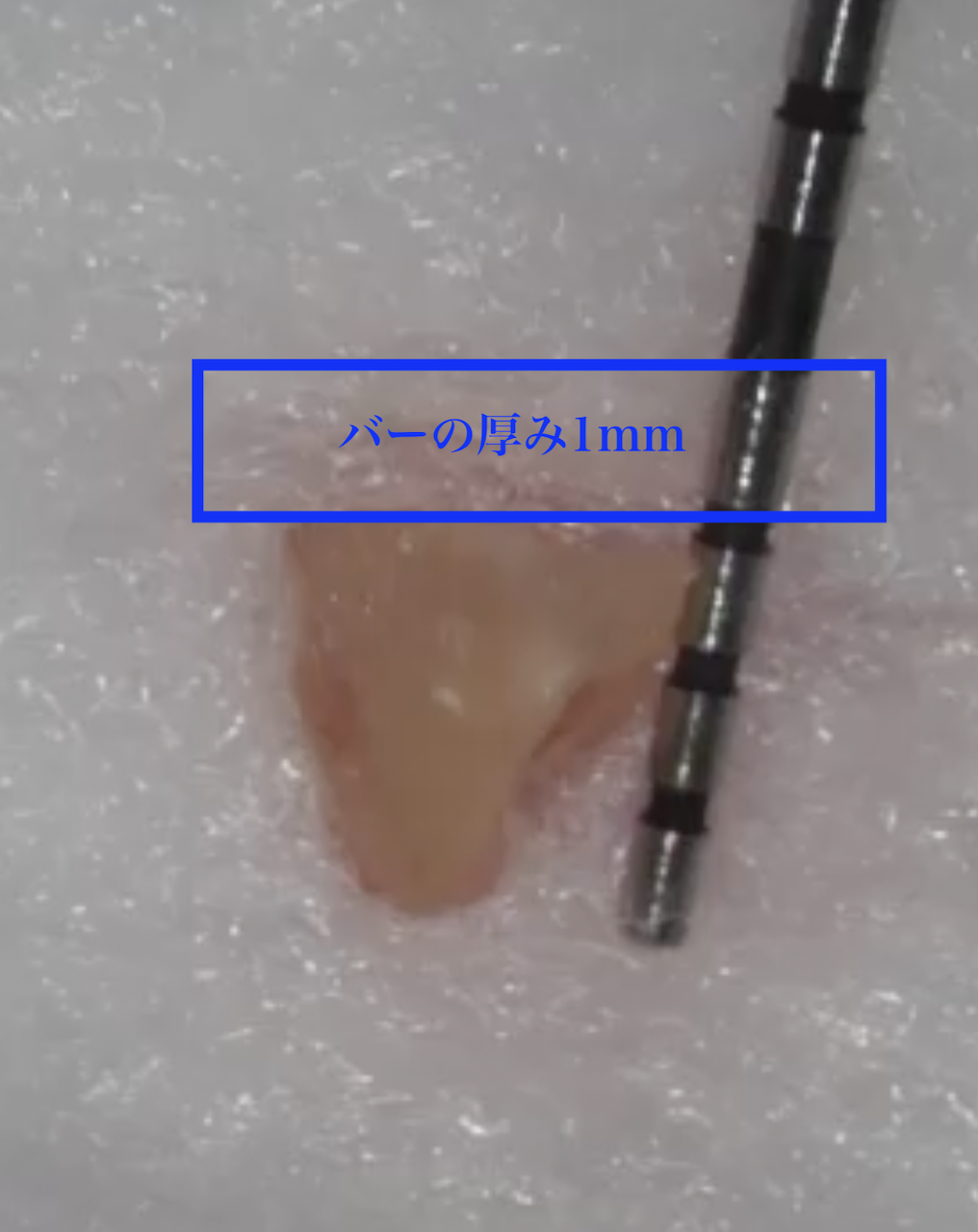
問題がないことがわかるだろう。
このようにApicoectomyは実際に長さを測定して行うのではない。
物の長さを把握して行うのである。
言い方を変えれば、
頭を使って長さを測って切断する
のである。
その何が難しいだろうか?
非常に理論的な診療と言える。
さて、次回は抜糸である。
その際の模様はまたご報告したい。