バイト先での治療。
患者は60代女性。
主訴はどこかわからないが、歯が痛い。多分この辺(左下5あたり?)だと思う。
とのこと。
左下5を中心に歯髄、根尖部歯周組織の検査を行った。
#19: Cold(-), EPT(-),Perc.(-), Palp.(-), Bite(-), Perio Pocket(WNL), Mobility(WNL)
#20: Cold(-), EPT(-),Perc.(-), Palp.(-), Bite(-), Perio Pocket(WNL), Mobility(WNL)
#21: Cold(-), EPT(-), Perc.(-), Palp.(-), Bite(-), Perio Pocket(WNL), Mobility(WNL)
PAを撮影した。
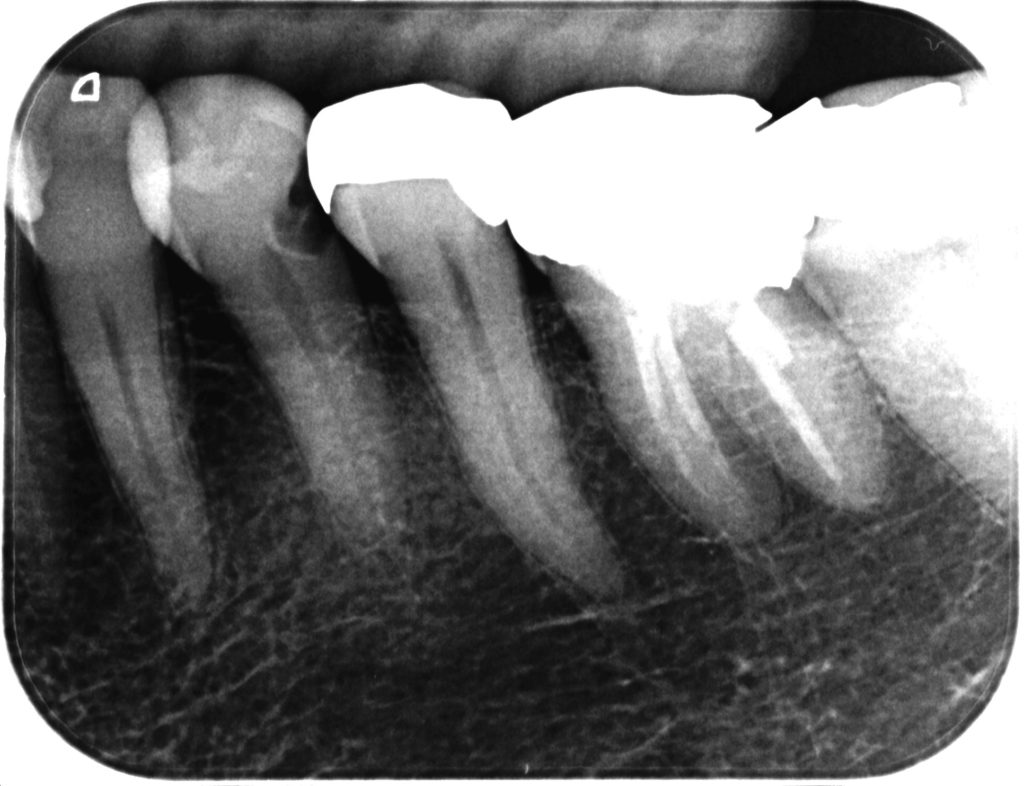
前医は#20(左下第2小臼歯)のGold Onlayを入れた時に何も気づかなかったそうだ。
しかし、#21(左下第1小臼歯)には明らかに何かで削ってできたであろう切削傷が認められる。
目が見える人なら、この切削傷は#20の近心をスライスカットした時にできたものだとすぐに分かるだろう。
つまりこの女性は今まで医原性疾患(医療行為による疾患)に悩んでいたということになる。
ということで歯内療法学的診断は以下のようになると考えられる。
Pulp Dx: Asymptomatic Irreversible Pulpitis
Periapical Dx: Normal
Recommended Tx: Root Canal Treatment+Core build up
ちなみに前の先生のところに戻る気は全くないらしい。
そりゃそうだ。こんな治療をしてもらってまたその歯科医院でGoldのInlayやOnlay入れようなんて普通は思わないだろう。
しかし、これは悲しいかな全てに当てはまるがどのような治療を行なったとしてもそれが永遠に持つということは絶対にないということである。
私の歯科治療の格言の中にあるのは、
全ての修復治療は遅かれ早かれ必ず崩壊する
ということである。
それを遅らせるにはメインテナンスしかないのであるが、それを知る日本人がどれだけいるだろうか。
治療に凄まじい時間と費用をかければそれなりの効果を発揮するものだと期待するのが人間だ。
例えばこの治療が世にも稀なパワーを用いた治療であったとしよう。
それがわずか数年でこのような問題を起こしたら患者さんはどう思うだろうか?
あなたに対して不信感を抱くだろう。
そしてあなたのもとにはもう二度と戻っては来ないだろう。
それが歯科医療というやつだ。
何度も繰り返すが、
まず患者さんが知らなければならない前提条件として、
全ての歯科医療(修復治療)は遅かれ早かれ必ずいつか崩壊する
という事実である。
それが嫌なら治療終了後も細かくメンテナンスするしかないのである。
これは言うは易し行うは難しである。
どれだけ多くの日本人にそれができるだろうか?
現状、日本では多くの修復治療を自費でしなければ歯科医院はやっていけないだろう。
そんなところで治療がようやく終わり、また同じ時間以上をメンテナンスに使用すると言う人を私は知らない。
大概がgive upする。
つまり最初から大掛かりな修復治療はDangerousであると言うことである。
またこの患者さんは全体的にしみると言うのでPAをそれぞれの部位に対して撮影した。
右上4のInlayの内部には2次カリエスが認められる。
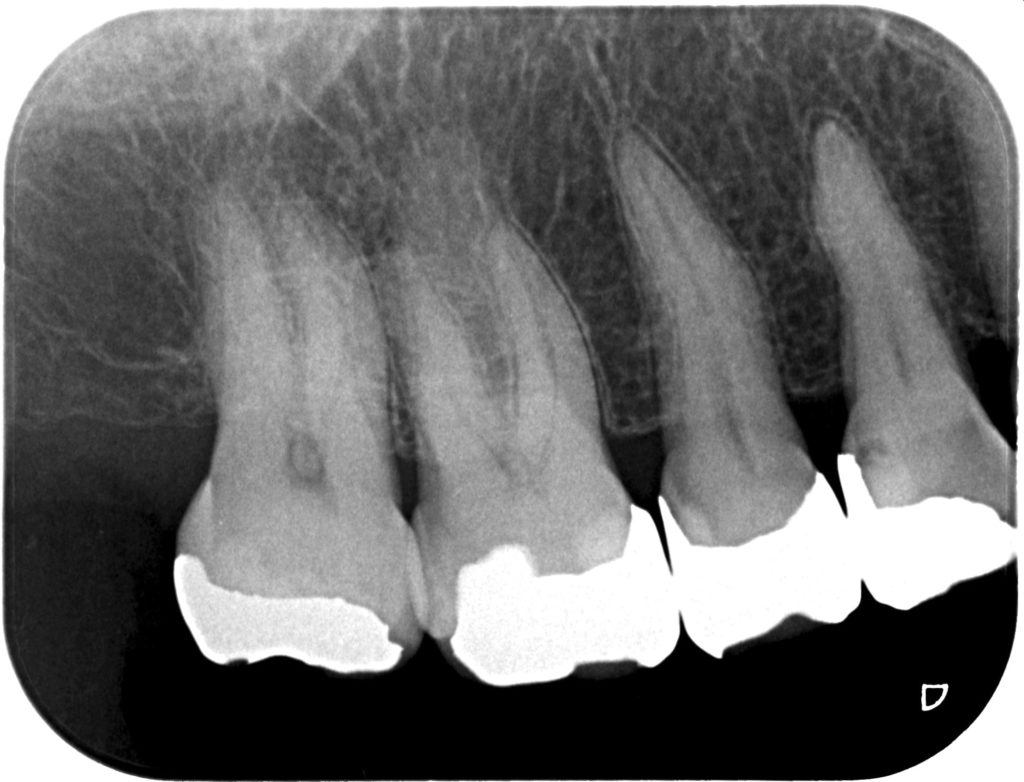
また左上4のInlayの内部にも二次カリエスが認められた。
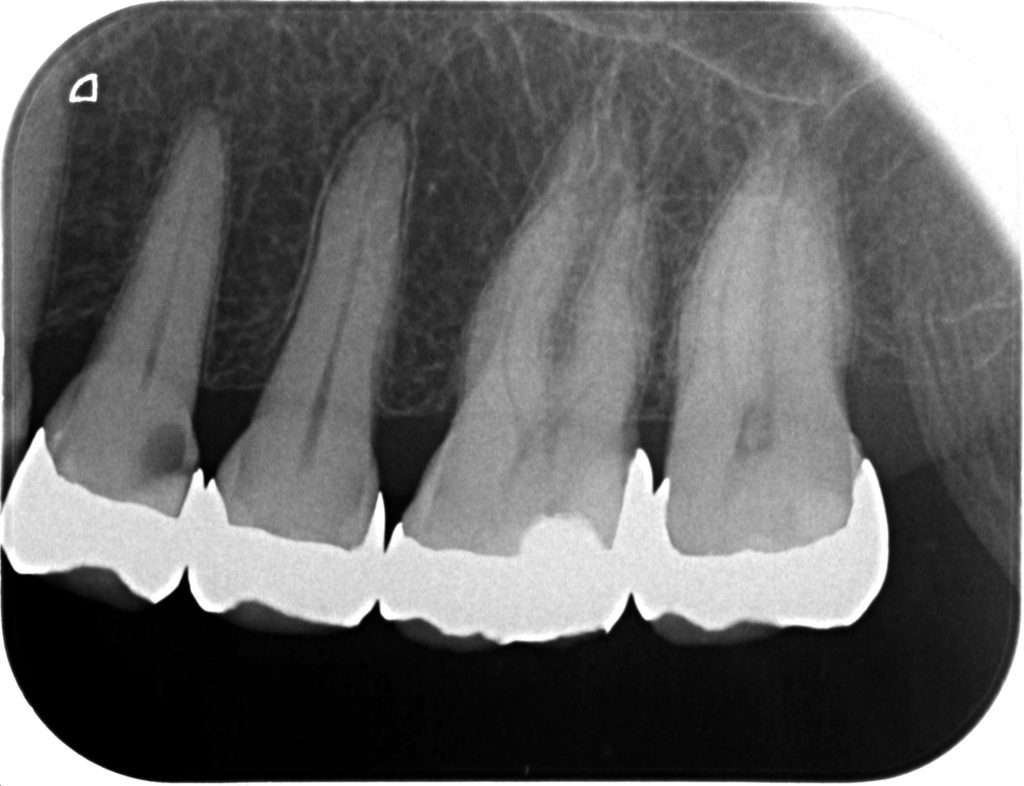
ここでもう一つ言える事実がある。
あなたがその修復物を装着する理由が ”適合が良いから”だとしよう。
適合が良いと言われる修復物を装着したからといって二度と問題が起きないわけではないと言う事実を覚えておかなければならない。
この世界一適合が良いと言われる金属修復は本当に適合が良いだろうか???
次に右下臼歯部である。
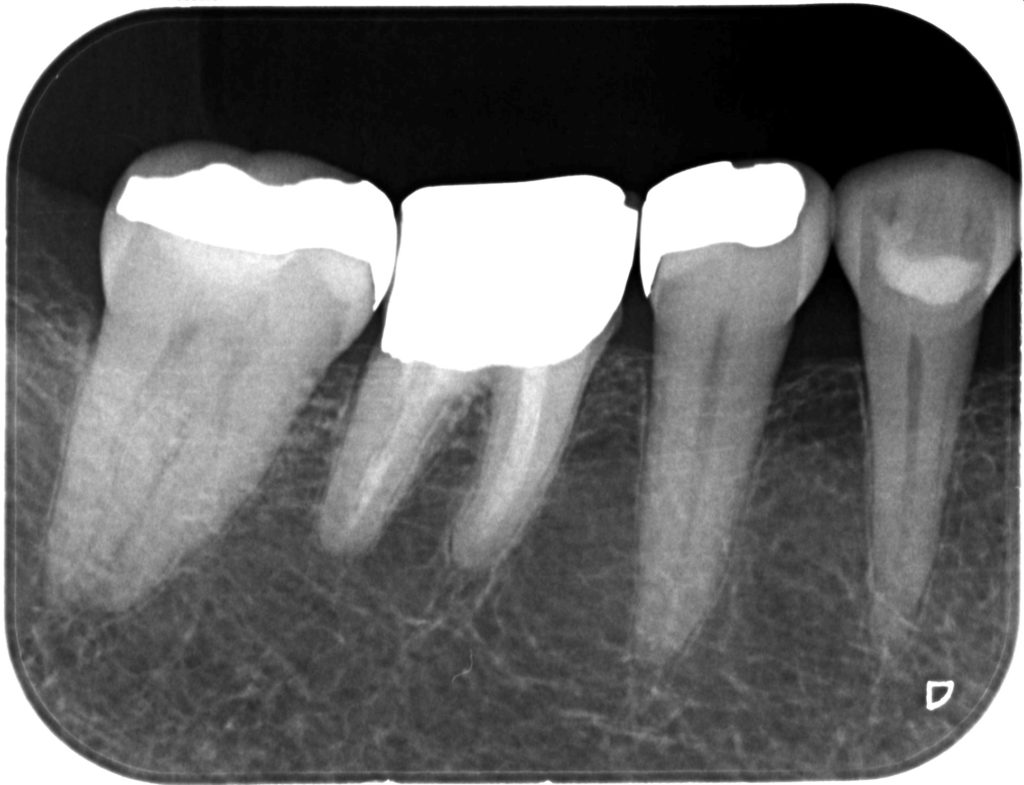
右下6の根管充填はおそらくVitapexか何かであろう。
これで自由診療で治療していると言うからそれが本当なのであればこの歯科医院はもう終わっている…
しかもこのクラウンのマージンは骨の縁上に存在する。
つまり思いっきり生物学的幅径を侵襲している。
これでは歯磨きしようとしなかろうと、歯肉炎が継続する。
いわゆる下の写真のような患者さんだ。
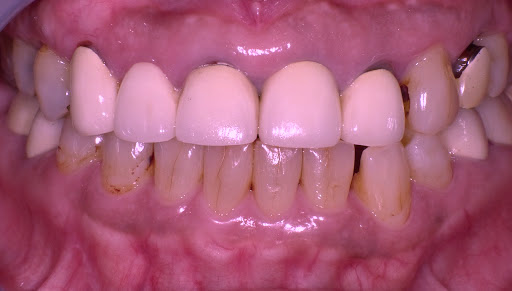
前歯の補綴のマージン付近に炎症が認められる。
あなたがつい歯茎の中まで削ったばっかりに、だ。
ということでこの6番(#30)も歯周外科が補綴前に必要だと言える。
さらに先ほどのPAに戻ると左下6も大概怪しい。
少なくとも補綴治療をやり直すのであれば、再根管治療をしたほうがいいだろう。
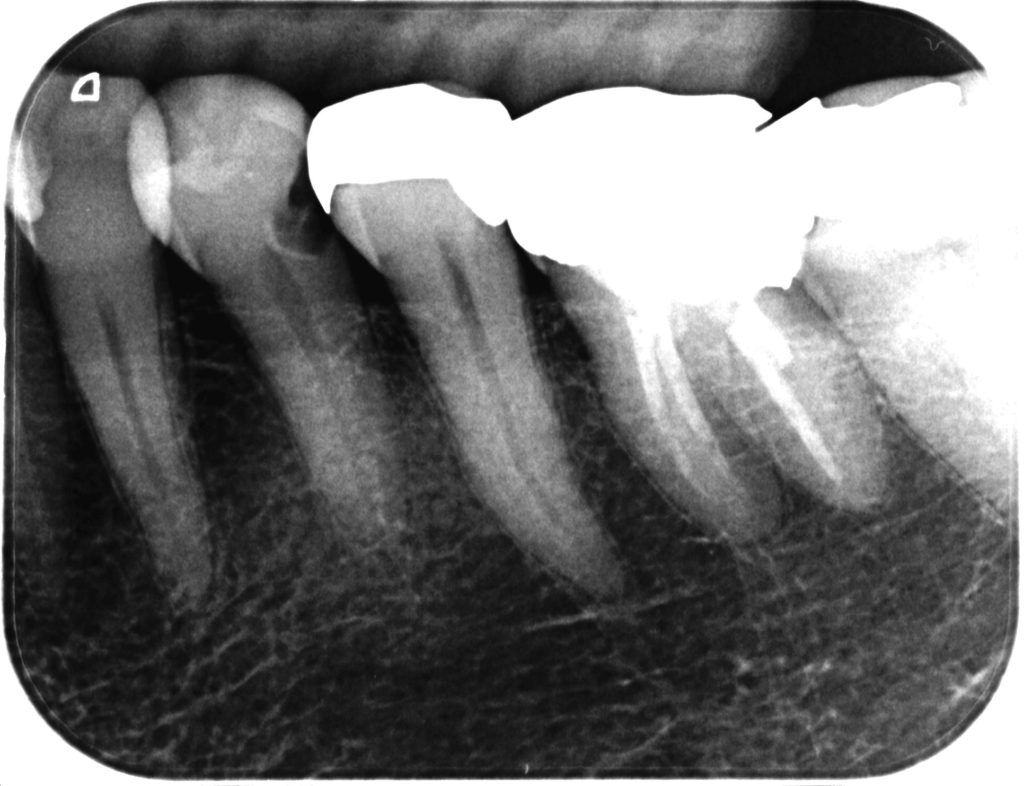
根尖病変もないのに??
そうないのにも関わらず、だ。
Molander 1998 によれば根尖病変のない既根管治療歯20本からも
Gram positive facultative anaerobic cocci→5本
Gram positive facultative anaerobic rods→4本
Gram positive anaerobic rods→1本
Gram negative anaerobic rods→1本
Fungi→2本
のような細菌が検出されている。
つまりこのような症状のない、根尖病変もない歯を治療する理由の中にこの論文で言われていることが当てはまるのである。
したがって歯周病専門医と相談し治療計画は以下のようになった。
- #21 RCT+Core build up後に補綴医が補綴治療
- #30 Re-RCT+Core build up+歯周病専門医のCrown lengthening後に補綴医が補綴治療
- #19 Re-RCT+Core build up後に補綴医が補綴治療
- #5, #12 Inlay? Crown? 修復治療by補綴医
その他、歯周病専門医の歯周病検査、補綴専門医の補綴審査で問題があれば補綴医、歯周病専門医が治療計画を立案し、治療を組み立てて行う。
補綴医は補綴治療を行うがいきなり修復治療を行うわけではない。
まずプロビジョナルレストレーションに置き換える。その状態で経過観察期間中にその他に問題がないか判断する。
そうして治療はゆっくりと進んでいく。
上記治療にEndodontistが関与する局面はこの赤い部分だけである。
- #21 RCT+Core build up後に補綴医が補綴治療
- #30 Re-RCT+Core build up+歯周病専門医のCrown lengthening後に補綴医が補綴治療
- #19 Re-RCT+Core build up後に補綴医が補綴治療
- #5, #12 Inlay? Crown? 修復治療by補綴医
ということで通常Endodontistはこうした包括的治療ではあまりお呼びがかからないのであるが、患者から聞かれればアドバイスができるようでなくてはいけないのだ。
と言うことで他科(補綴、歯周病、矯正など)との連携も歯内療法には必須である。