バイト先の治療の患者さん。
主訴は
右上臼歯部の咬合痛
である。
歯内療法学的検査は以下のようになった。
歯内療法学的検査(2019.8.20)
#2 Cold+3/5, Perc.(-), Palp.(-), BT(-), Perio Probe(WNL), Mobility(WNL)
#3 Cold N/A, Perc.(+), Palp.(-), BT(+), Perio Probe(WNL), Mobility(WNL)
#4 Cold+2/2, Perc.(-), Palp.(-), BT(-), Perio Probe(WNL), Mobility(WNL)
主訴が検査で再現できている。
歯内療法で治る可能性が高い。
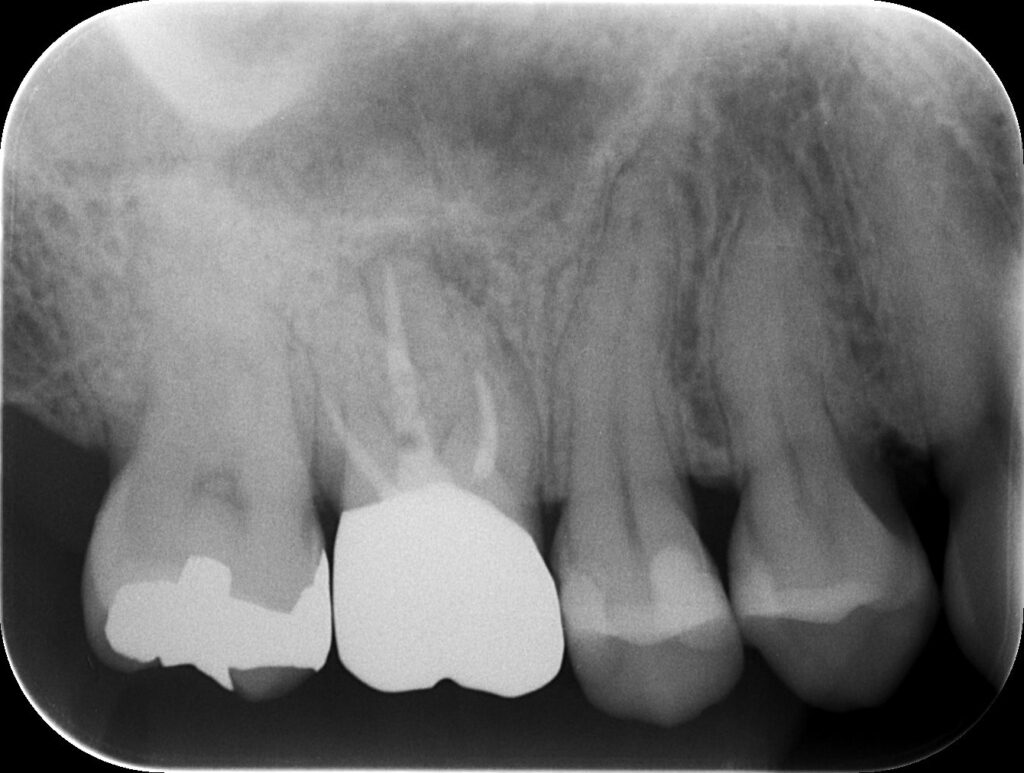
PA(2019.8.20)

根管充填はPoorであるがそれは治療時間の短さ?がそうさせたのか??
それとも難しい根管であったのだろうか???
その情報はPAだけではわからない。
CBCTを撮影してもらった。
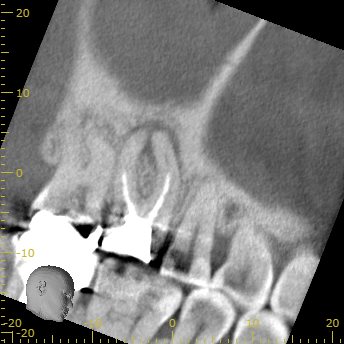
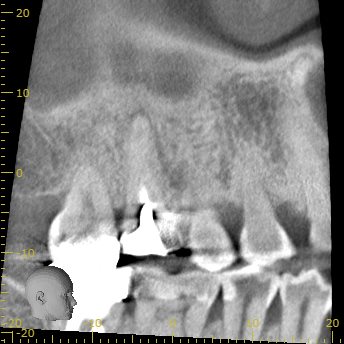
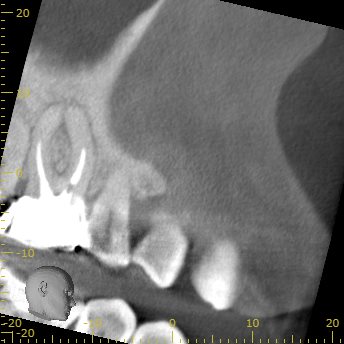
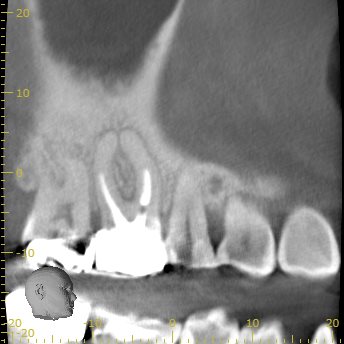
CBCT(2019.8.20)
MB
MBの周囲には大きな根尖病変がある。
その根尖病変はDBにまで進展?しているように見える。
根管充填はかなり祖である。
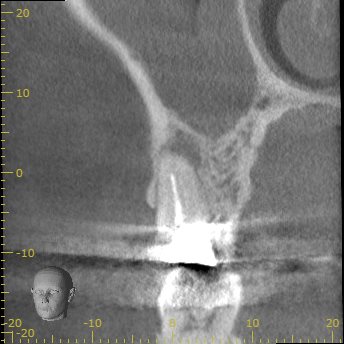
既に頬側方向に偏位している。(レッジができている)
これが再根管治療で修正可能だろうか?
プラス、修正して石灰化している根管をApical Foramen-0.5mmまで形成して根管充填できるだろうか?
それは…
トライしてみないとわからない。
それが嫌なら…
人に依頼すべきではないだろう。
自分でやるか、抜くかだ。
患者さんが同意すれば、の話ではあるが。
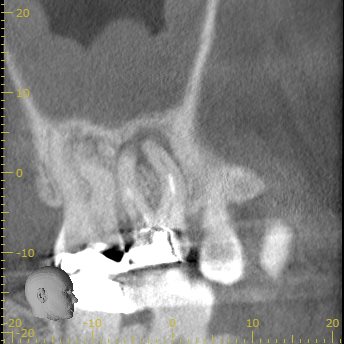
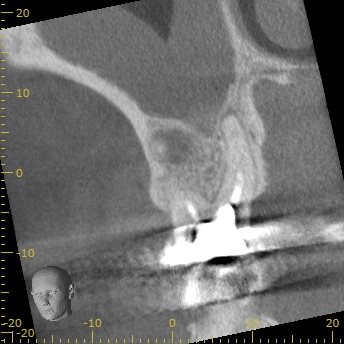
DB
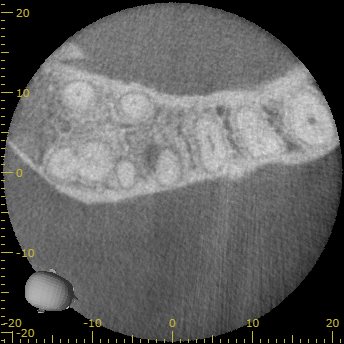
DBの周囲には根尖病変はなさそうである。
が、以下の画像だと根尖病変があるようにも見える…
そして…DBもかなり長い。
また、形成は遠心に偏位している。
石灰化も進行しているようだ。
ここも厳しい戦いになる可能性が高い。
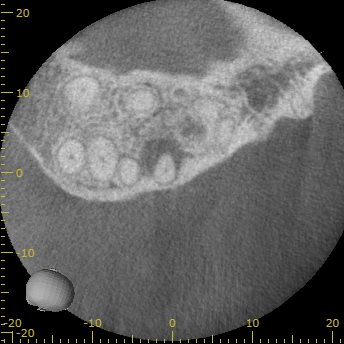
根尖病変はないか最小である。
患者に症状がなければ問題がないが、あるので問題がないわけではない。
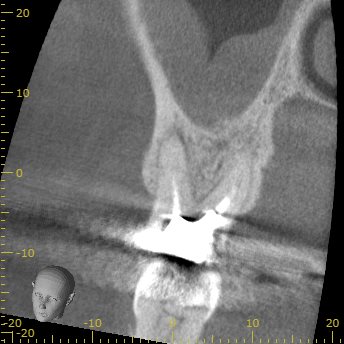
最後にP根である。
P
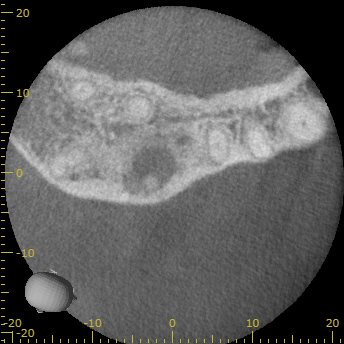
P根には病変がなさそうだ。
が、ここも石灰化が進行している。
おそらく、誰かが生活歯髄療法を試みたのだろう。
それによって石灰化が進行してしまった。
そして…
根管治療が必要になりにっちもさっちもいかなくなるというよくあるパターンだ。
が、ここには根尖病変がないのでそこまで悩む必要性はないだろう。
歯内療法学的診断は以下になる。
歯内療法学的診断(2019.8.20)
#3
Pulp Dx: Previously Treated
Periapical Dx: Symptomatic apical periodontitis
Recommended Tx: Re-RCT or Apicoectomy
推奨される治療はRe-RCTかApicoectomyである。
が、患者さんはApicoectomyを拒んだ。
理由は以下である。
再治療の成功率は以下のようになる。
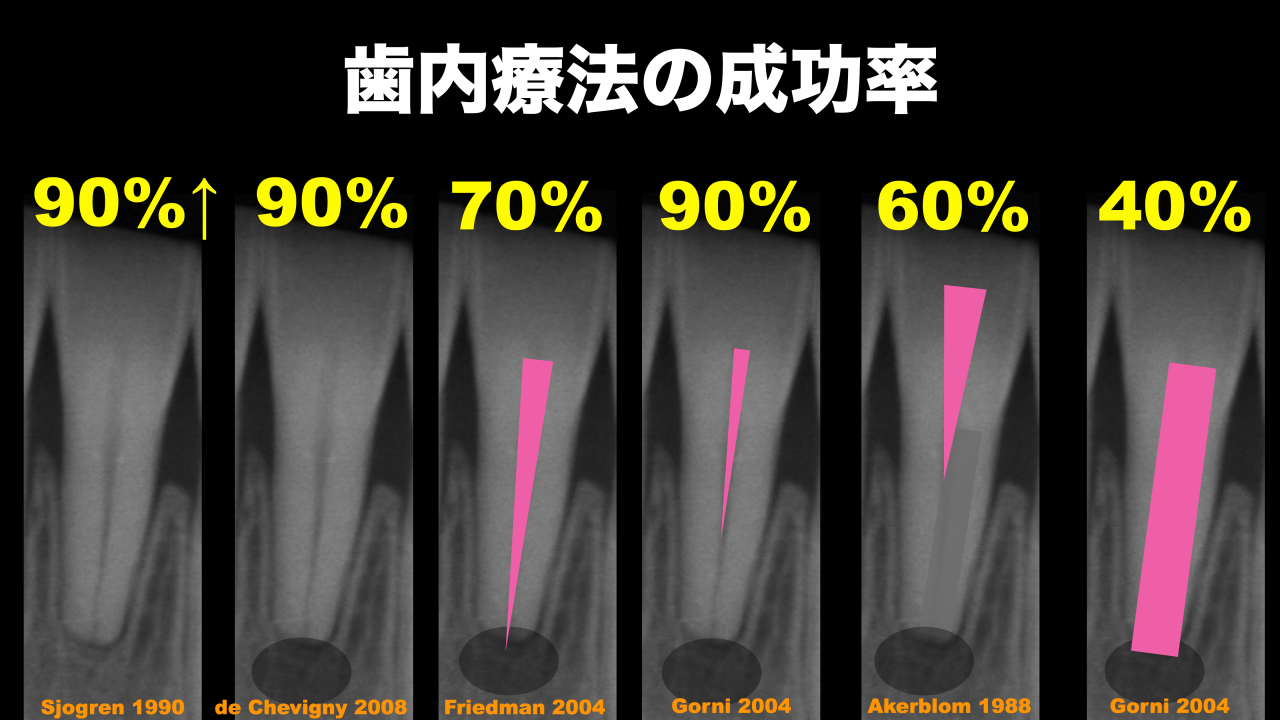
穿通させることができれば…90%である。
しかし…
尖通できなければ60%しかない。
しかし…
そこをしかないと捉えるか、そんなにあるのか?と捉えるのは患者さんである。
我々がそれを捉えてある種の治療に誘導させてはいけないのである。
そしてAAEでは成功の基準は以下のように定義している。

和訳すると以下になる。

患者さんの意見は…
MB根をForamenまで根管形成・根管充填できればベストだが、できなくてもHealing, Healedになるかもしれない、しかも60%の可能性で。
であれば、私はSurgeryよりもRe-RCTを選びたい
と述べたからだ。
立派である。
そして予後は4年経過しないとわからない。
長く待ちたい、長く待っても好転しなければ、その時はApicoectomyしかないという意見である。
立派だ。
そこまで判断できる患者さんはなかなかいない。
ということでRe-RCTへと移行した。
#3 Re-RCT(2019.9.24)
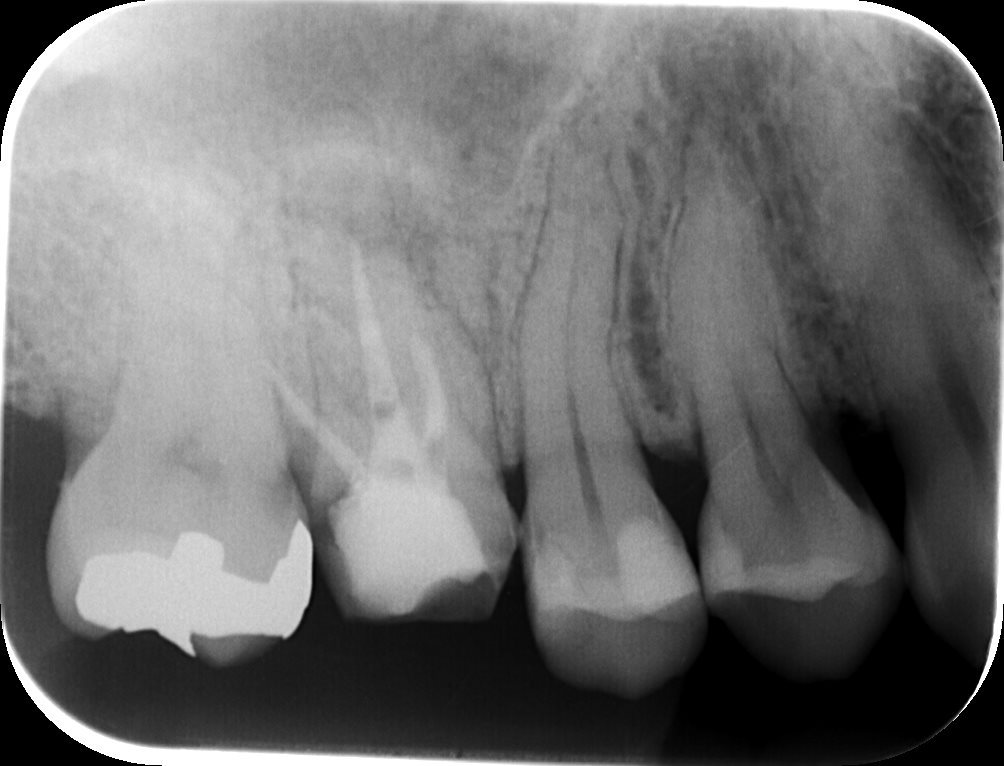
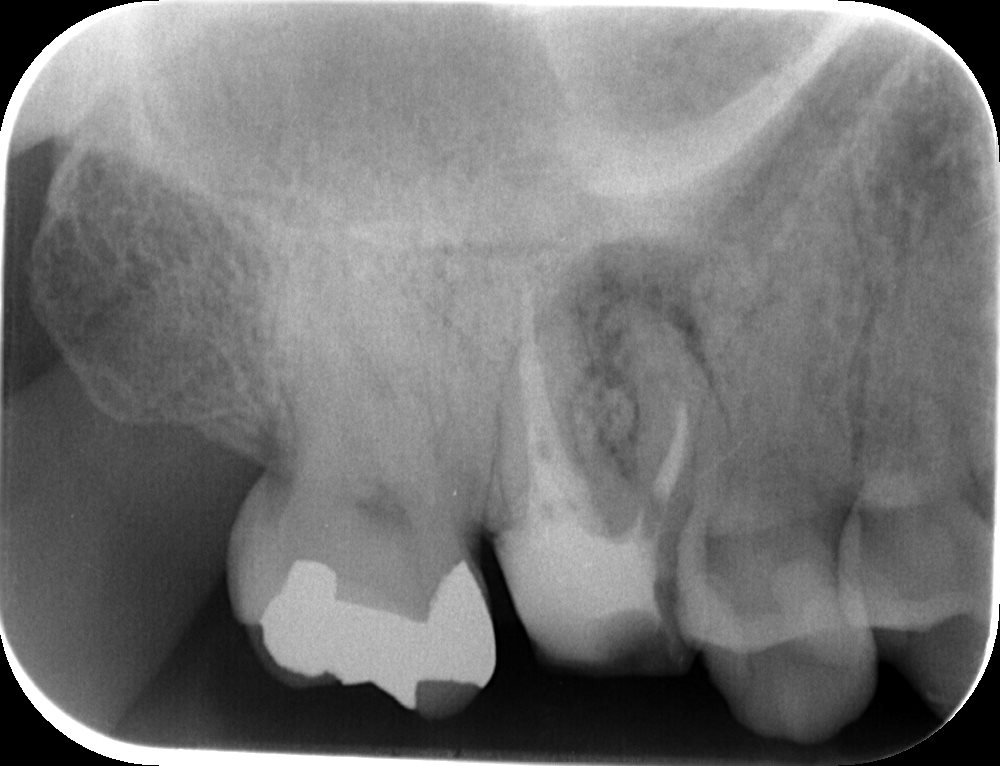
悲しいかなMB根は尖通不可能であった。
しかし…60%に入る可能性はある。
待つしかないのである。
ここから3ヶ月が経過した。
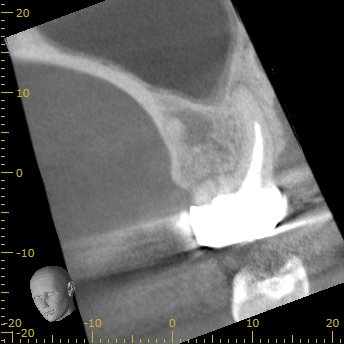
#3 Re-RCT 3M later recall PA(2019.12.24)
懸案の臨床症状は消失した。
治療はこの歯の状況を好転させたのかもしれない。
PAは以下である。
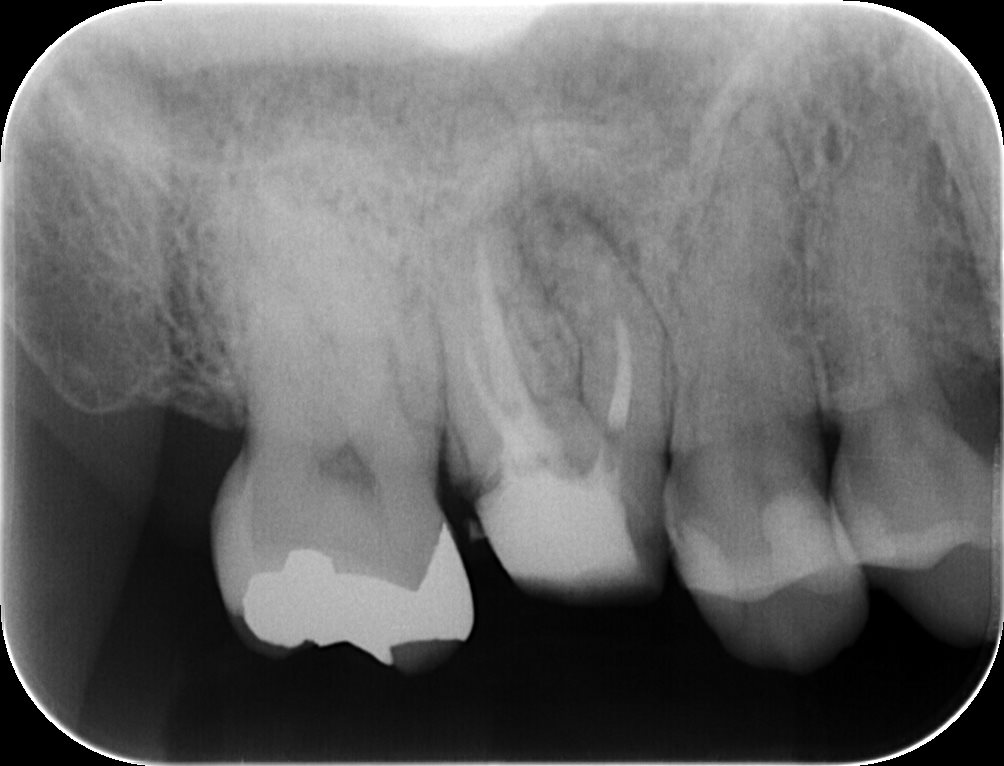
3ヶ月前の治療時と比べると不透過像が濃くなった気がする。
このまま症状がない状態が続くことを祈るのみだ。
症状が喪失したので最終補綴を装着してもらった。
ここからさらに3ヶ月の時間が経過した。
#3 Re-RCT 6M recall PA(2020.3.10)
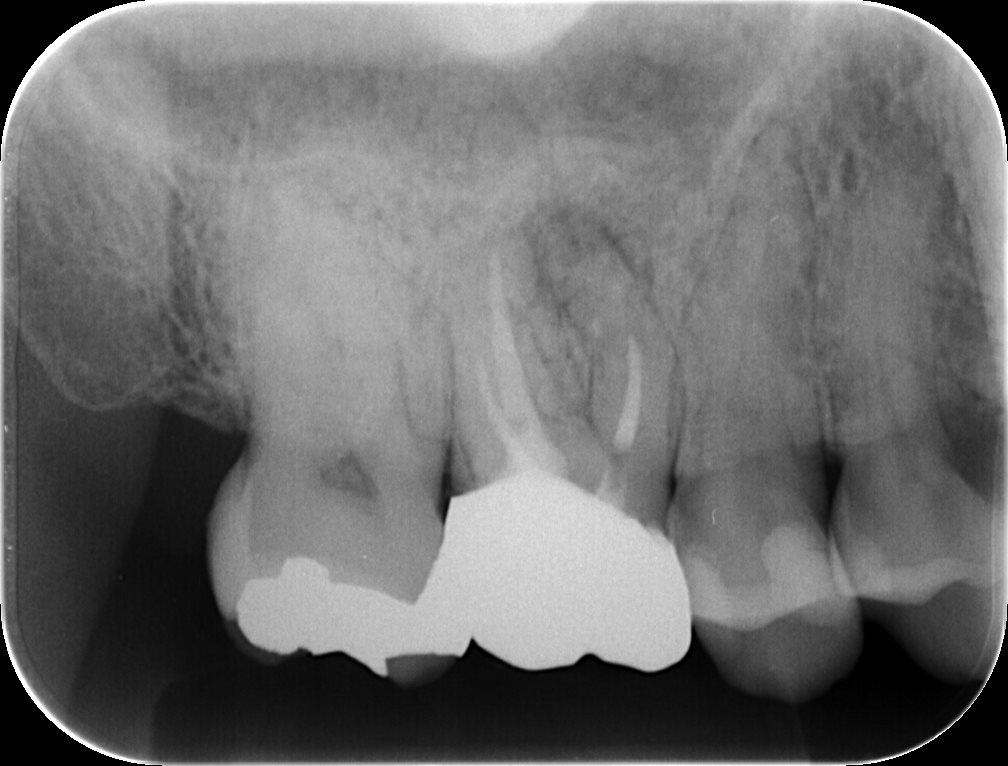
最終補綴が装着されている。
問題があればApicoectomyするだけなので問題はない。
ここが専門医の強みである。
さらに時間が経過し1年経った。
#3 Re-RCT 1yr later recall PA(2020.10.27)

根尖病変はだいぶ縮小している。
さてここからさらに1年の時間が経過した。
初診時の打診痛、咬合痛は2年経過しても依然として消失していた。
#3 Re-RCT 2yr later recall PA(2021.10.26)

AAEの予後の分類だとここでも”Healing”である。
この際はCBCTも撮影してもらっていた。
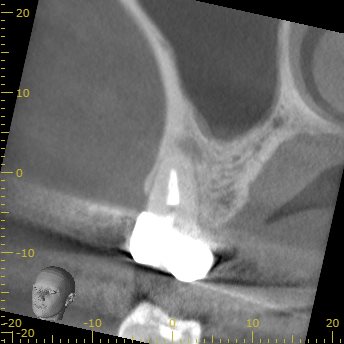
#3 Re-RCT 2yr later recall CBCT(2021.10.26)
MB
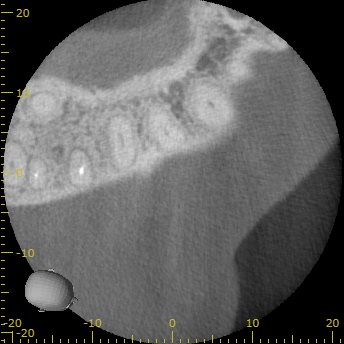
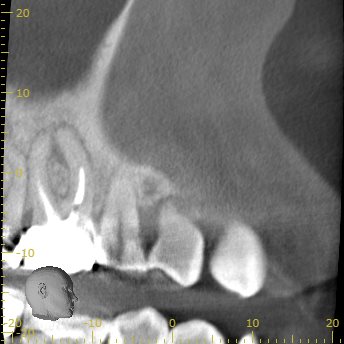
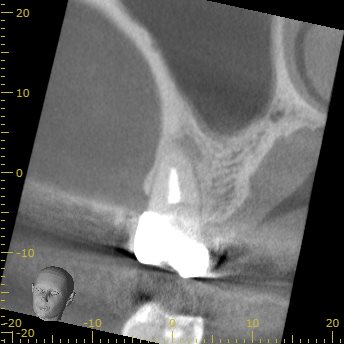
初診時の大きなMBの根尖病変は治療して2年経過し、かなり縮小している。
根尖部まで尖通していないのにもかかわらずだ。
DB
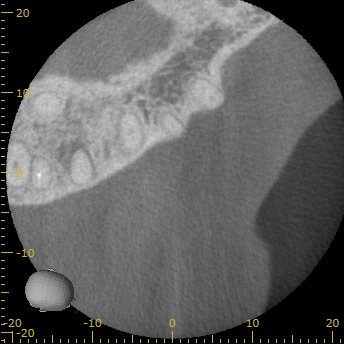
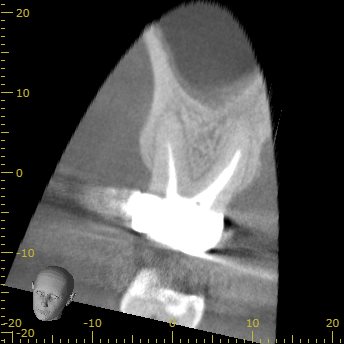
初診時にかけられていたDBに対する”疑惑”も解消されつつある。
やはり問題はMBのみだったのか?
最後がPである。
P
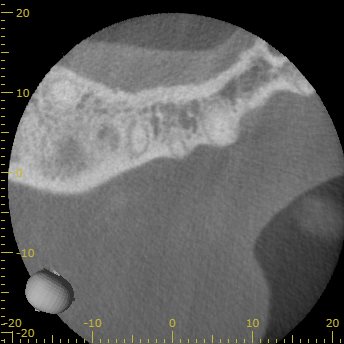
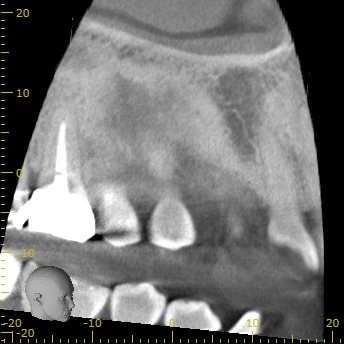
P根にも問題は起きていなさそうである。
まとめれば…MBの背後にある病変が消えてくれれば私の勝ちであるが、AAEの成功の基準からすれば”Healing”であるので私は勝ちなのだが…
ということでここからさらに時間が経過した。
#3 Re-RCT 3yr later recall PA(2022.12.20)
初診時に存在していた大きな根尖病変はほぼ消失している。
臨床症状も依然としてないままである。
CBCTも撮影した。
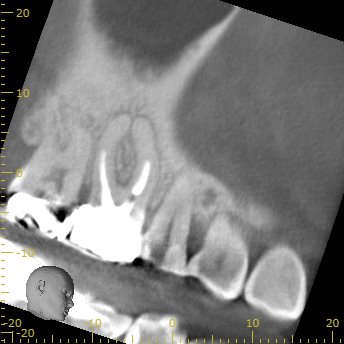
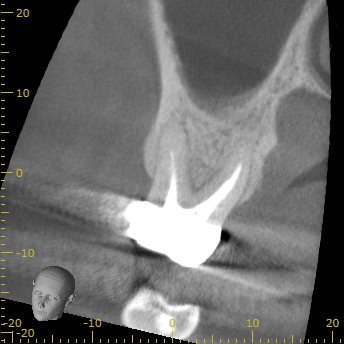
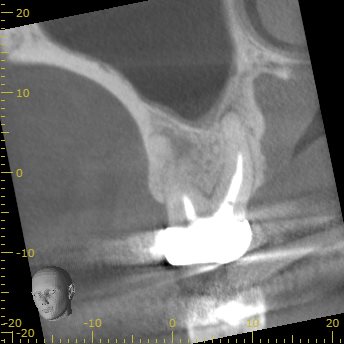
#3 3yr later recall CBCT(2022.12.20)
MB
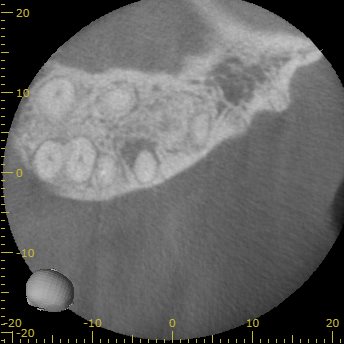
初診時の大きな根尖病変はかなり縮小しつつある。
3年という時間経過が良好な結果に導いているのかもしれない。
DB
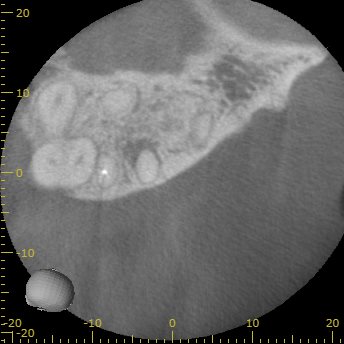
DBにはやはり問題はなかったのであった。
不要なApicoectomyをしなくて本当によかった…
最後がPである。
P
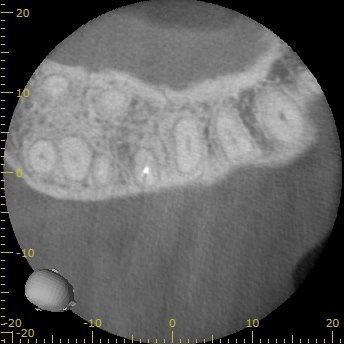
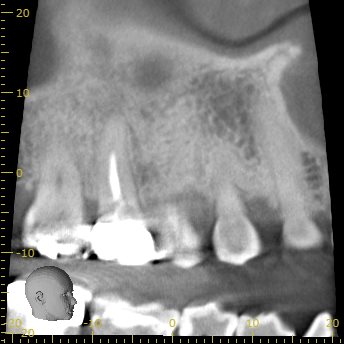
P根にも問題はなかった。
整理すると
問題があるのはMBの口蓋側にある病変で、その他の根管には問題はない。
これが術前に予測できればいいが、予測できなければSurgeryであった。
このことからも、
SurgeryよりもRe-RCTを優先するべき
であるのかもしれない。
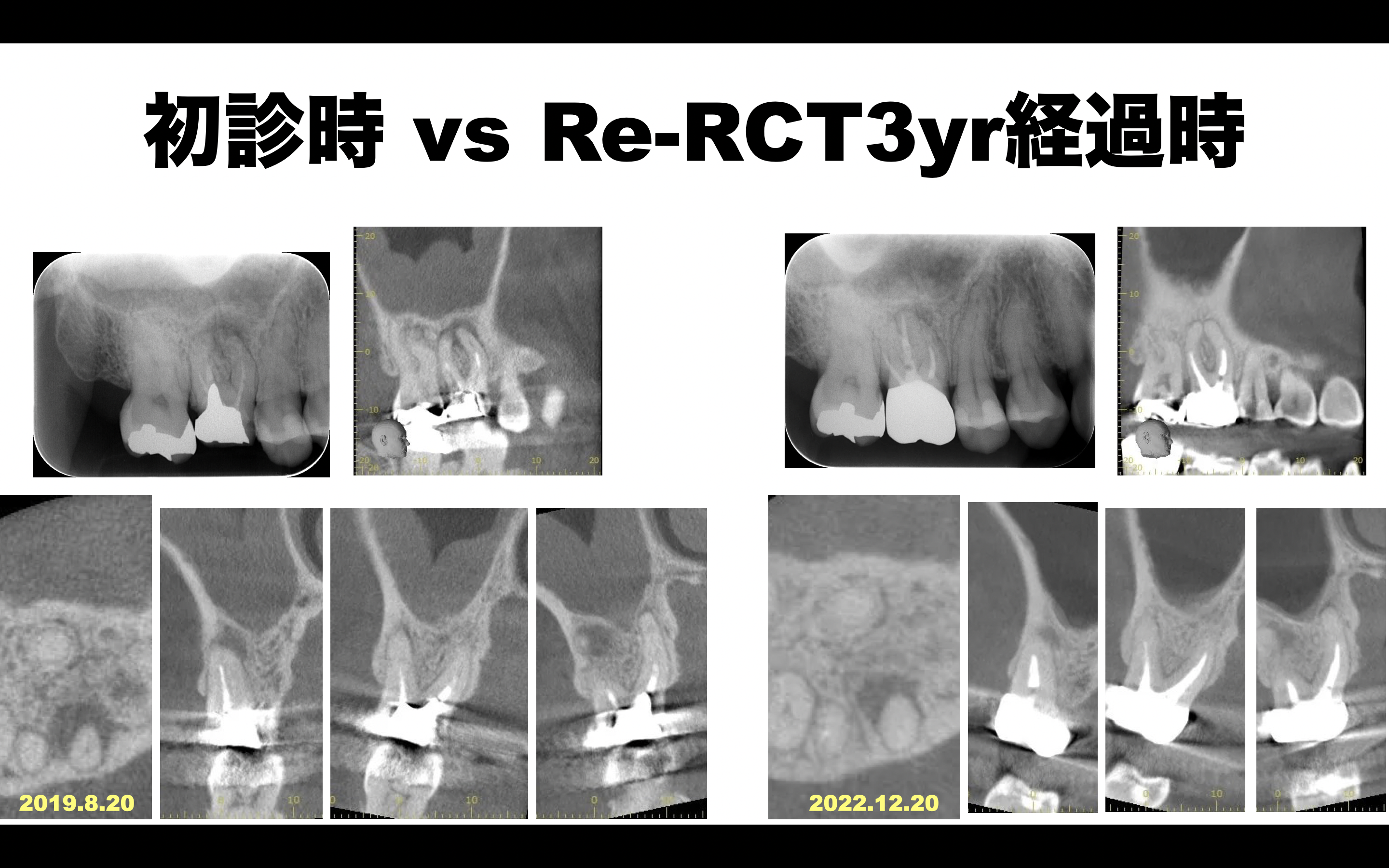
以上の経過を比較してみた。
#3 Re-RCT 初診時 vs 3年時(2022.12.20)
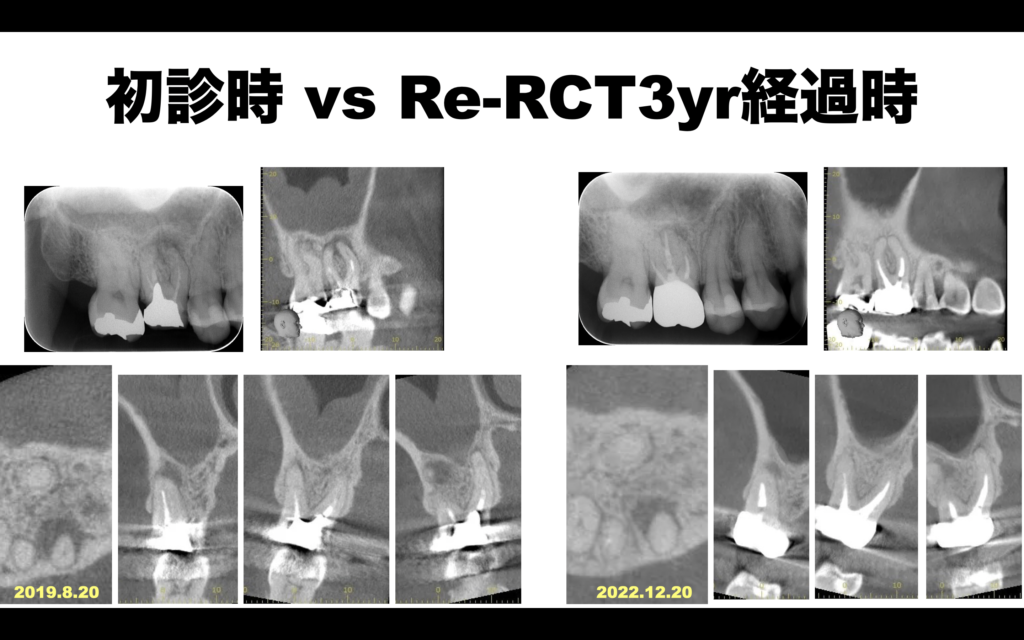
次回はさらに1年ごの2023.12を予定している。
この際に問題が仮にあっても症状がなければ”Healing”として経過を追うだけでいいと私は考えている。
AAEのガイドラインに私は従うつもりだ。

なんでも切って直すのが患者の利益になるとも思えない。
このように長く歯内療法を行っていると専門医としての”考え方”を変えさせるような症例にあたることが多い。
今日はそうした一症例をご紹介した。