紹介患者さんの治療。
主訴は
3年前から歯茎にできものができておさまらない。歯が痛く硬いものが噛めない。
であった。
その歯科医院曰く、
これ以上の治療は無理
という判断だったそうだ。
歯内療法学的検査(2023.11.1)
#11 Cold+2/1, Perc.(-), Palp.(-), BT(-), Perio Probe(WNL), Mobility(WNL)
#12 Cold N/A, Perc.(++), Palp.(-), BT(-), Perio Probe(WNL), Mobility(WNL), Sinus tract(+)
#14 Cold+2/3, Perc.(-), Palp.(-), BT(-), Perio Probe(WNL), Mobility(WNL)
打診痛に反応した。
咬合痛は再現できなかったが、打診時にそれに近いものがあるという主訴を再現できた。
主訴は再現できたと思われる。
検査模様は以下である。(Cold testはマイクロスコープ撮影が困難で撮影していない。)
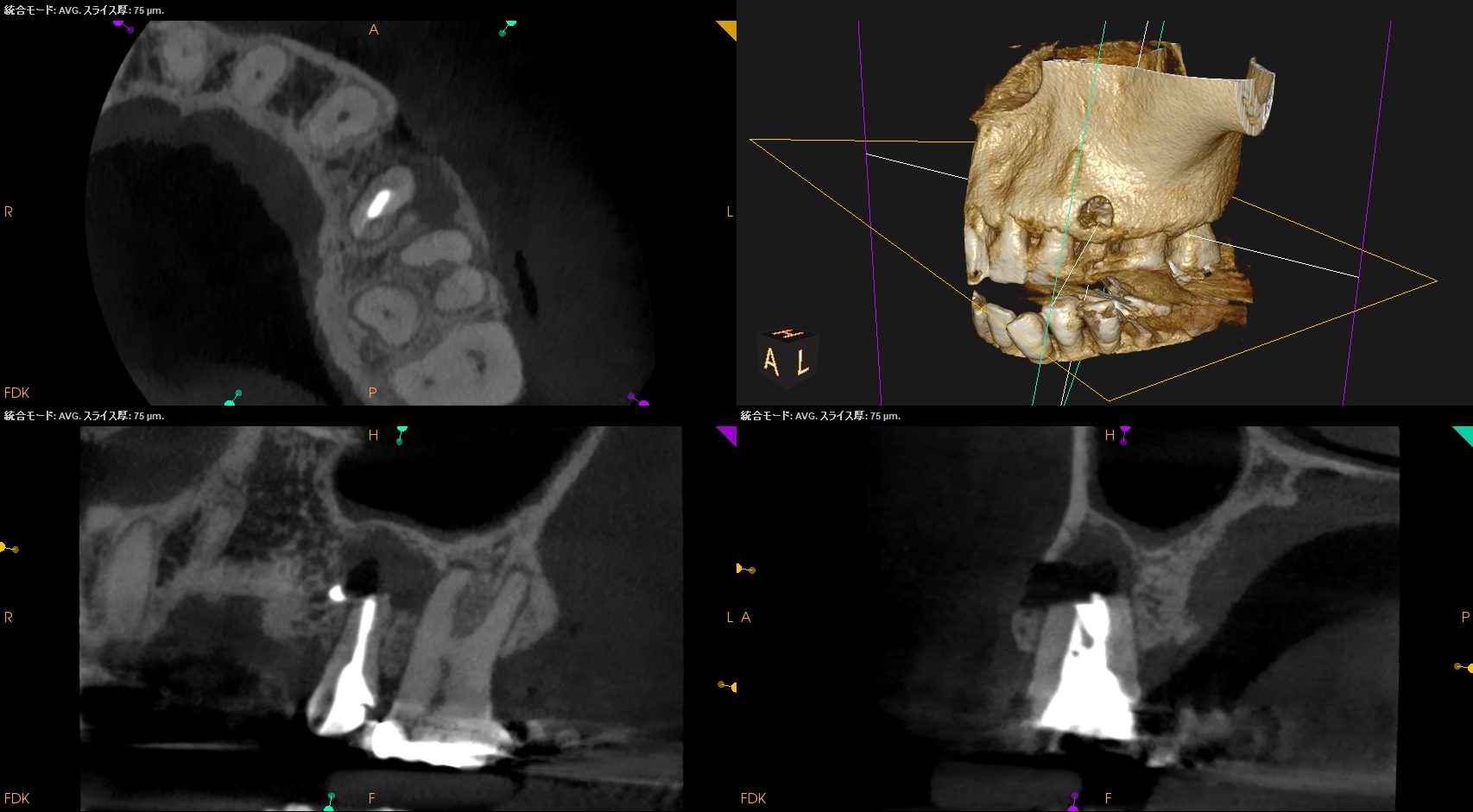
PA, CBCTを撮影した。
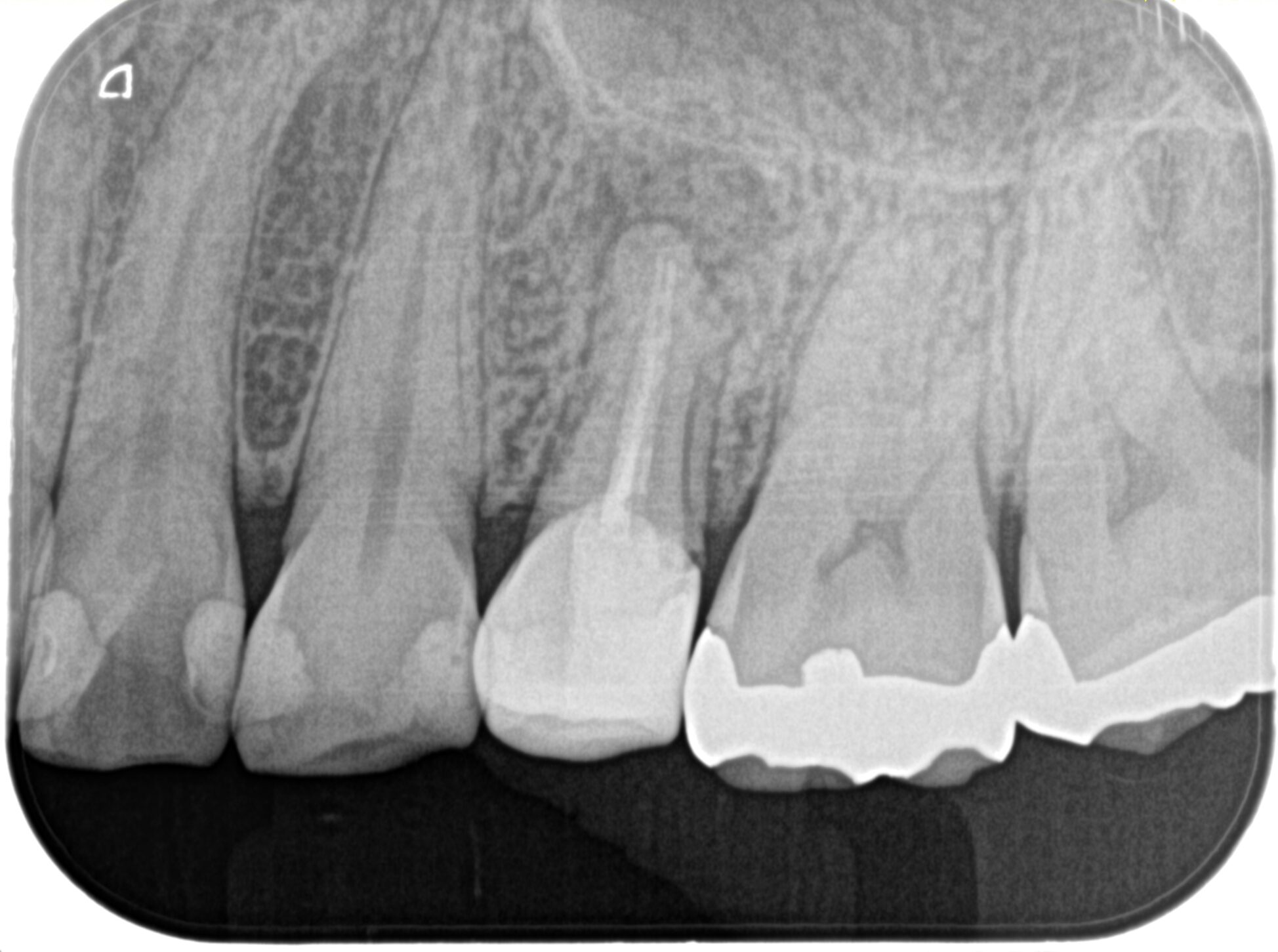
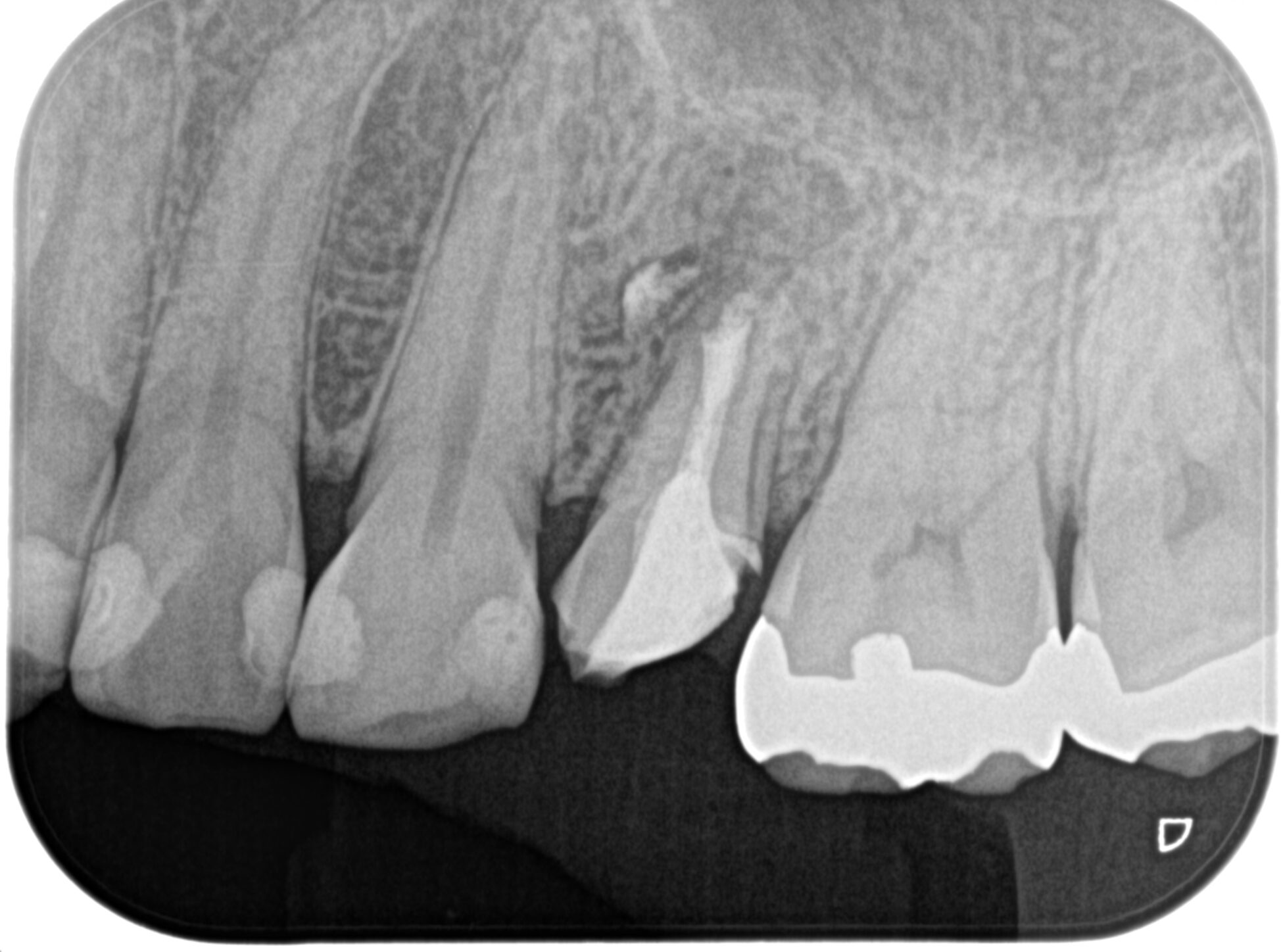
PA(2023.11.1)
根管形成はほとんどなされていない。
が、前述した通りSinus tractが3年前からあるという。
また、PAから不適合な補綴が装着されている。
レジンクラウンだ。
また、レジンコアもかなり不適である。
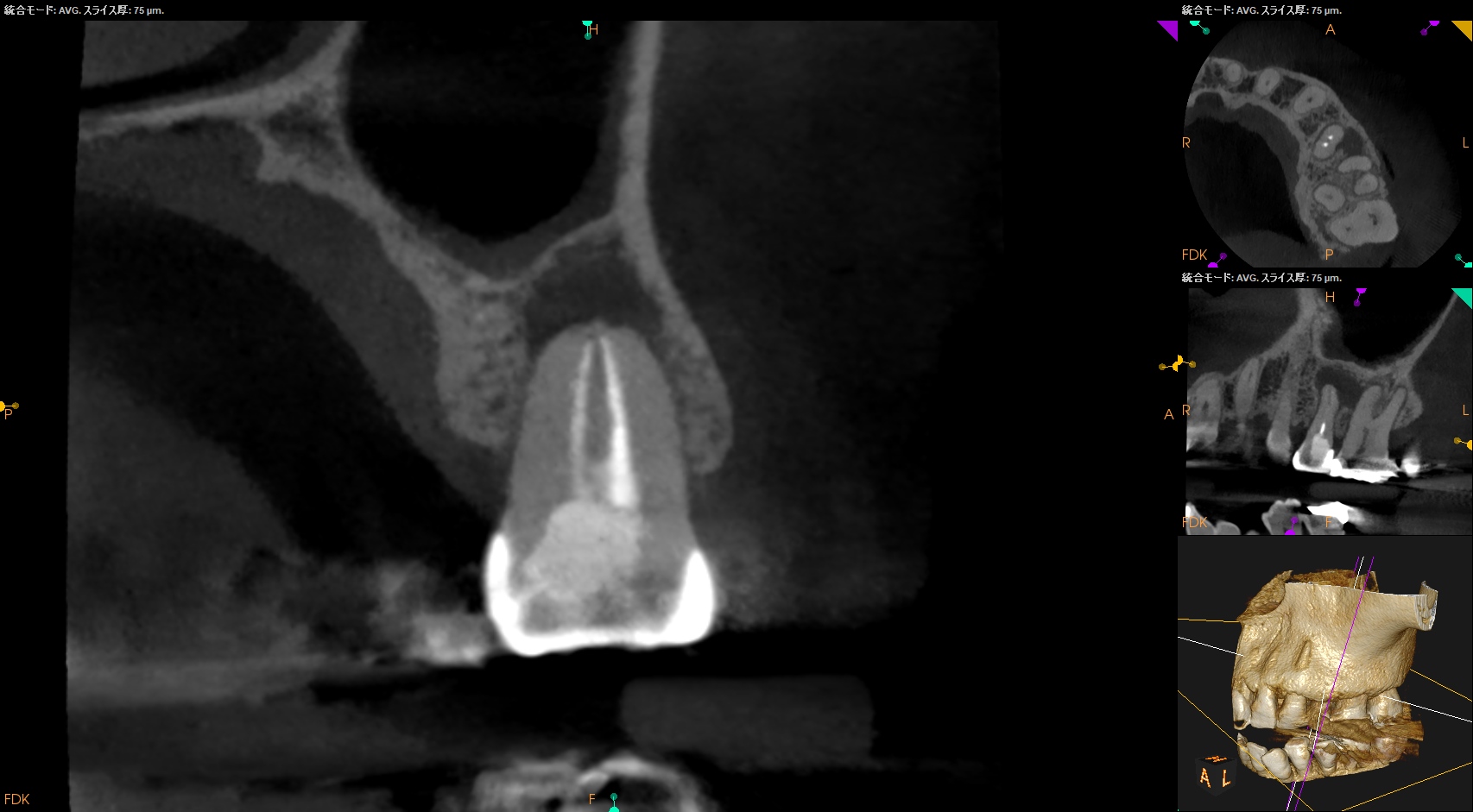
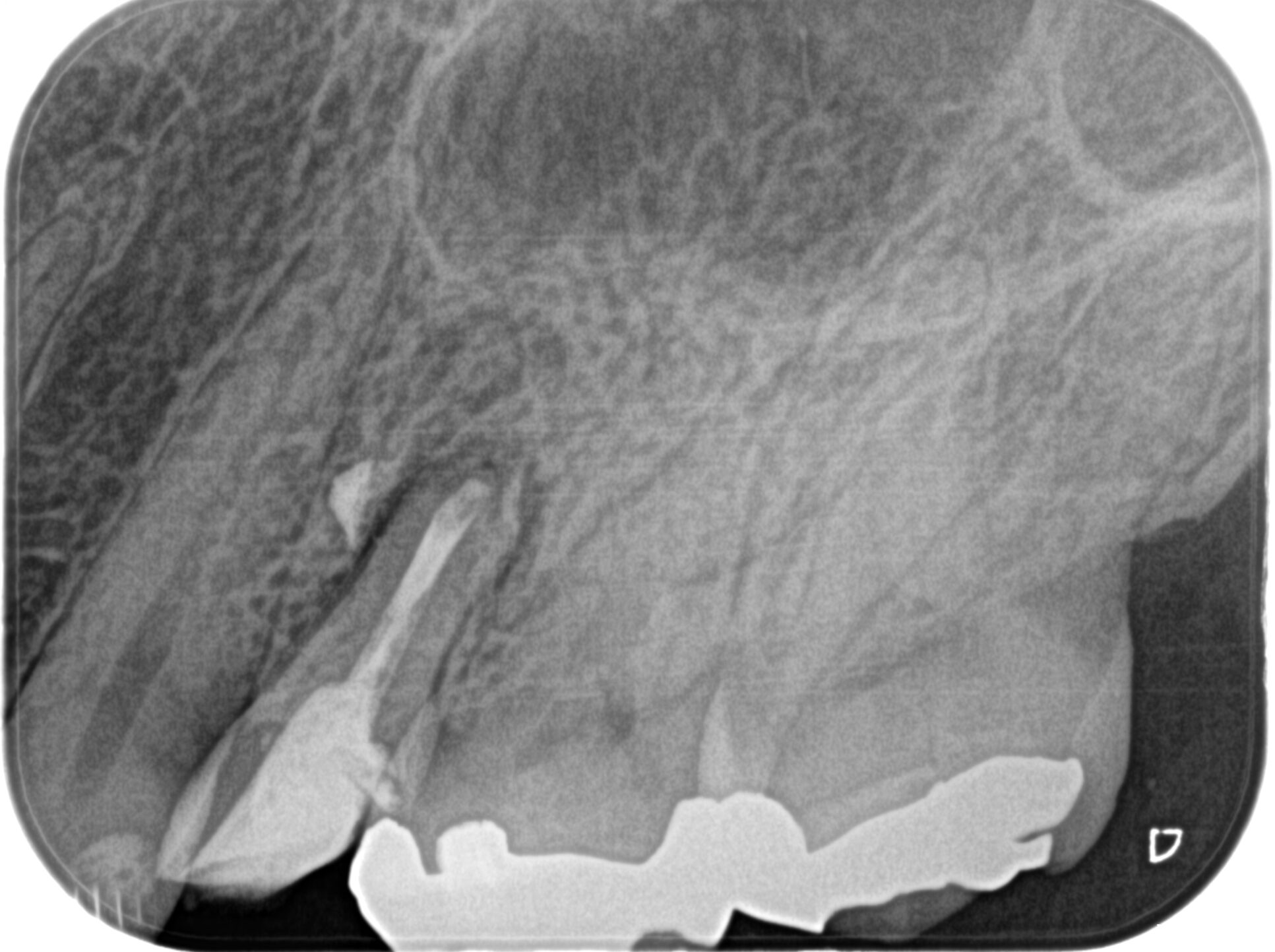
CBCT(2023.11.1)
B
M
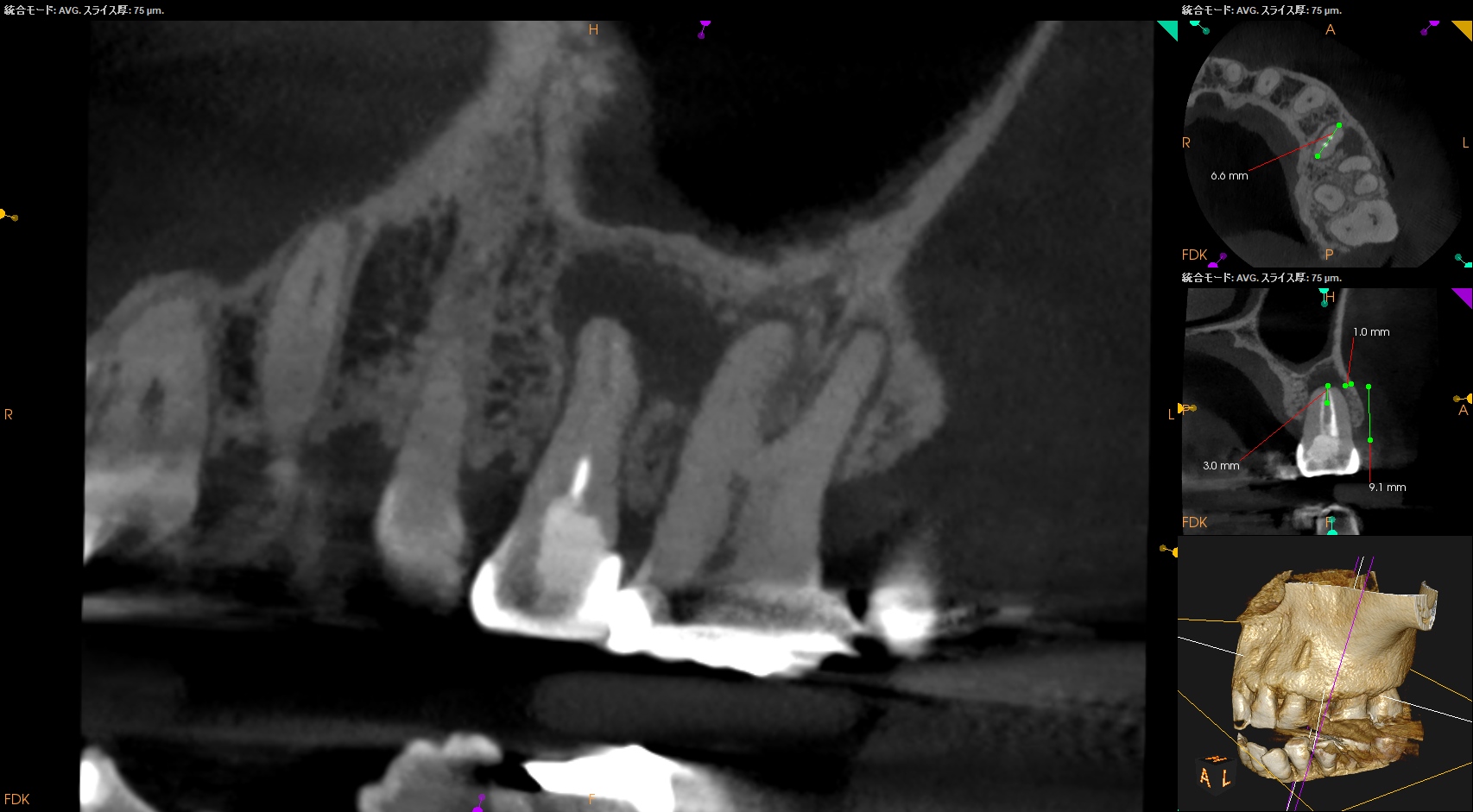
歯頚部からApexまでの距離を測定した。
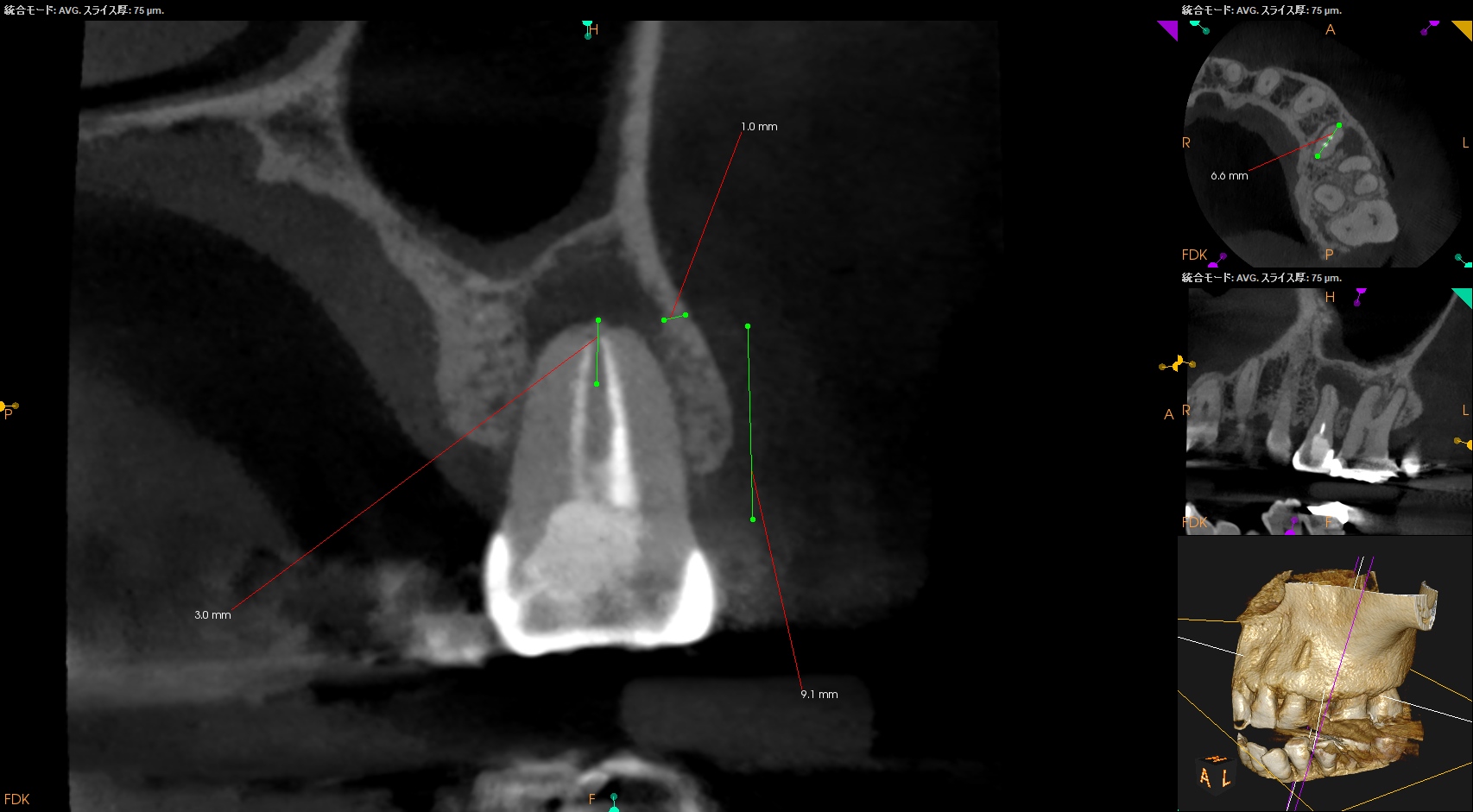
CEJより9mm先にApexがある。
Apexに到達するには歯槽骨を1mm削合しなければならない。
するとApexが顔を出す。
Apexから3mmの長さで切断するには頬舌的に6.6mm切断する必要がある。
リンデマンバーの半分強だ。
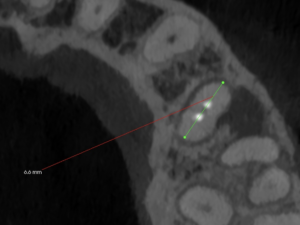
が、隣在歯を傷つける案件はないと思われる。
ここで以下のように患者さんには説明した。
再治療か?Apicoectomyか?
非常に悩ましい。
再根管治療をすれば、成功率は90%であるが、
このSinus tractが治癒を妨げる可能性がある。
こういう時は、状況を正直に話すしかないと思う。
その上で、患者さんが希望の治療を選択する。
シンプルだが、そうしろとアメリカで常に言われていた。
私はその決定に従うだけである。
どういう選択でも、ベストを尽くすだけなのだから。
ということで、患者さんは再根管治療ではなく、外科治療を選択した。
これは以前のブログと同じ内容である。
これほど、
Sinus tractの存在は治療計画に影響を与えるもの
である。
よく覚えておこう。
そしてもう一つは支台築造をどうするか?だ。
別日に行うか?
Apicoectomy前に行うか?
Apicoectomy後に行うか?
3択だ。
別日に行えば、2回法になる。
Apicoectomy前に行えば、縫合時にクラウンを外し、支台築造になる。が、外科時に出血のコントロールに苦しむ可能性がある。
Apicoectomy後に行えば、術前のPAからして縁下にも及ぶカリエスがありそうだ。であれば…ラバーダムをしても出血のコントロールが難しくなる。また、疼痛のコントロールも難しくなるだろう。特に上顎は麻酔がすぐ切れからだ。40分前後だ。
ここは臨床的な判断になるが、
患者さんがもう一度来院してもいいのであれば、2回法になる。嫌なら…1回法だ。
患者さんに話すと…
再根管治療よりも外科治療を選択された。
そして…支台築造は外科治療前に行うことにした。
それが吉と出るか?凶と出るか?はやってみないとわからない。
歯内療法学的診断(2023.11.1)
Pulp Dx: Previously treated
Periapical Dx: Chronic apical abscess
Recommended Tx: Core build up with Fiber post→Apicoectomy
ということで同日、支台築造をしてから外科治療へ移行した。
⭐︎この後、外科治療動画が出てきます。不快感を感じる方は視聴をSkipしてください。
#13 Core build up with Fiber Post→Apicoectomy(2023.11.1)
まずクラウンを除去して支台築造した。
遠心が縁下に近い位置まで歯牙が削合されている。
が、
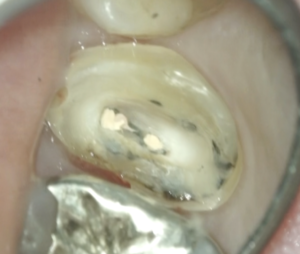
Gutta Perchaを歯槽骨の下まで除去して、築造すればあとはクラウン形成で調整してくれよという状態である。
ということでラバーダムをかけて支台築造した。
さて、流血をコントロールできるだろうか?
それとも…血まみれの流血戦か?
外科治療へ移行した。
#13は
CEJからApexまでが9mmと比較的短い歯根、
口角が柔らかい、
ことから縦切開は#11の近心に入れた。
Apexに到達するには…Osteotomyが必要である。
CEJより9mm下を深さ1mm掘ればApexに到達できる。
それほど難しいことではない。
Apexを見つけて3mmで切断した。
切断面を観察し、切り残しを調整した。
が…
アゴが残っている。
ここは、逆根管形成、逆根管充填完了後に調整することにした。
しかしそれ以前に…
逆根管形成しようにも、どこに根管があるのか?見えない。
このような時どうすればいいだろうか?
という話は、
Advanced Course 2024
でもお話しします。
ということで2つを調整すると以下の動画のような画像になる。
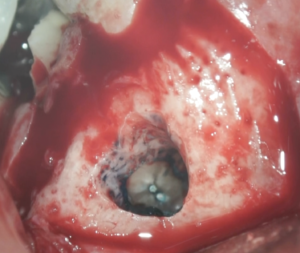
このように…
Apicoectomyは切断面を直視できなければならない。
そのためには何が必要か?は学習した人だけが知ることができる。
ということで逆根管形成した。
逆根管形成面を確認して逆根管充填した。
ラセレットを除去して、切断の切り残し部分の位置を確認し、顎を削除した。
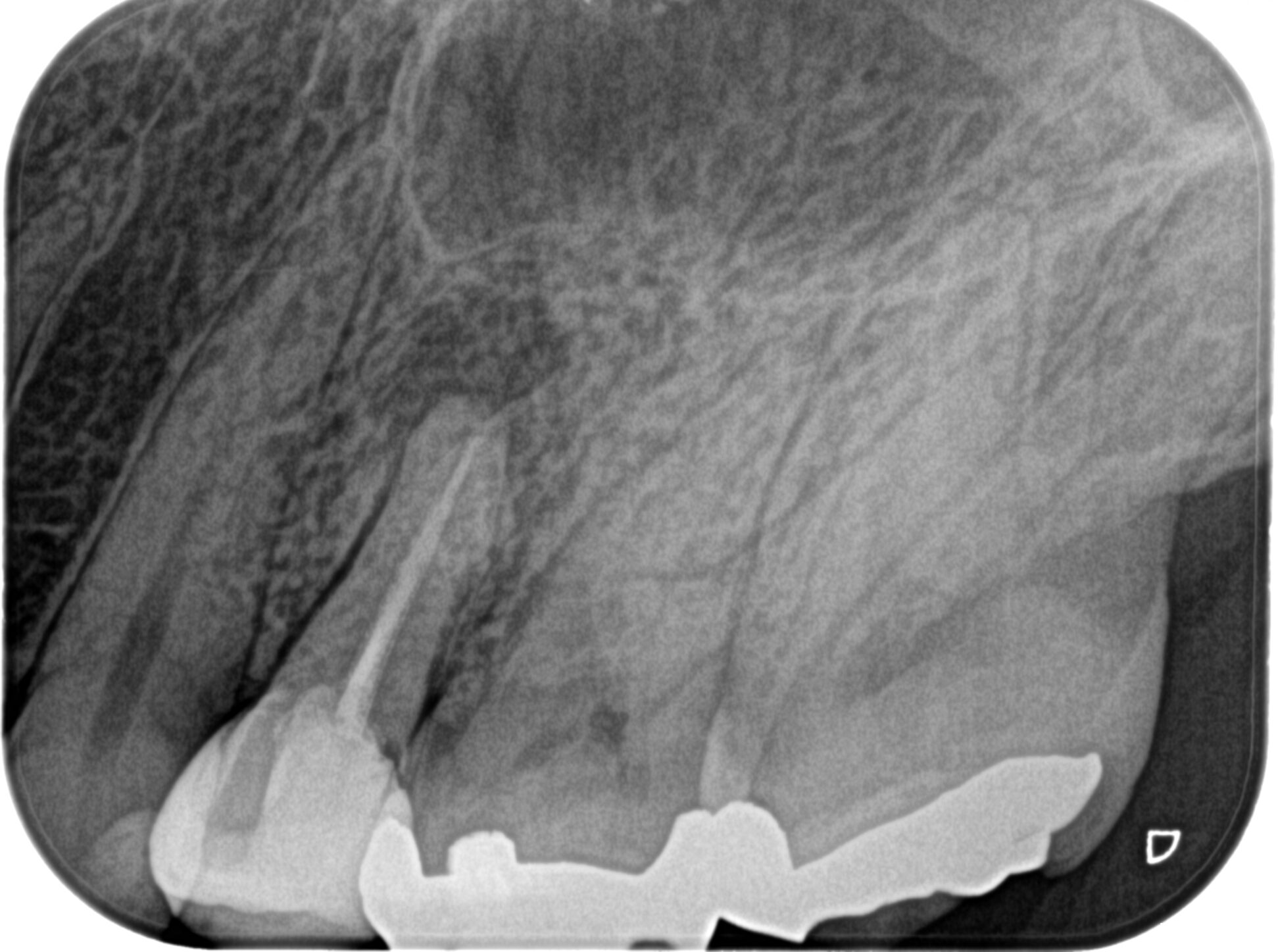
PA, CBCTを撮影した。
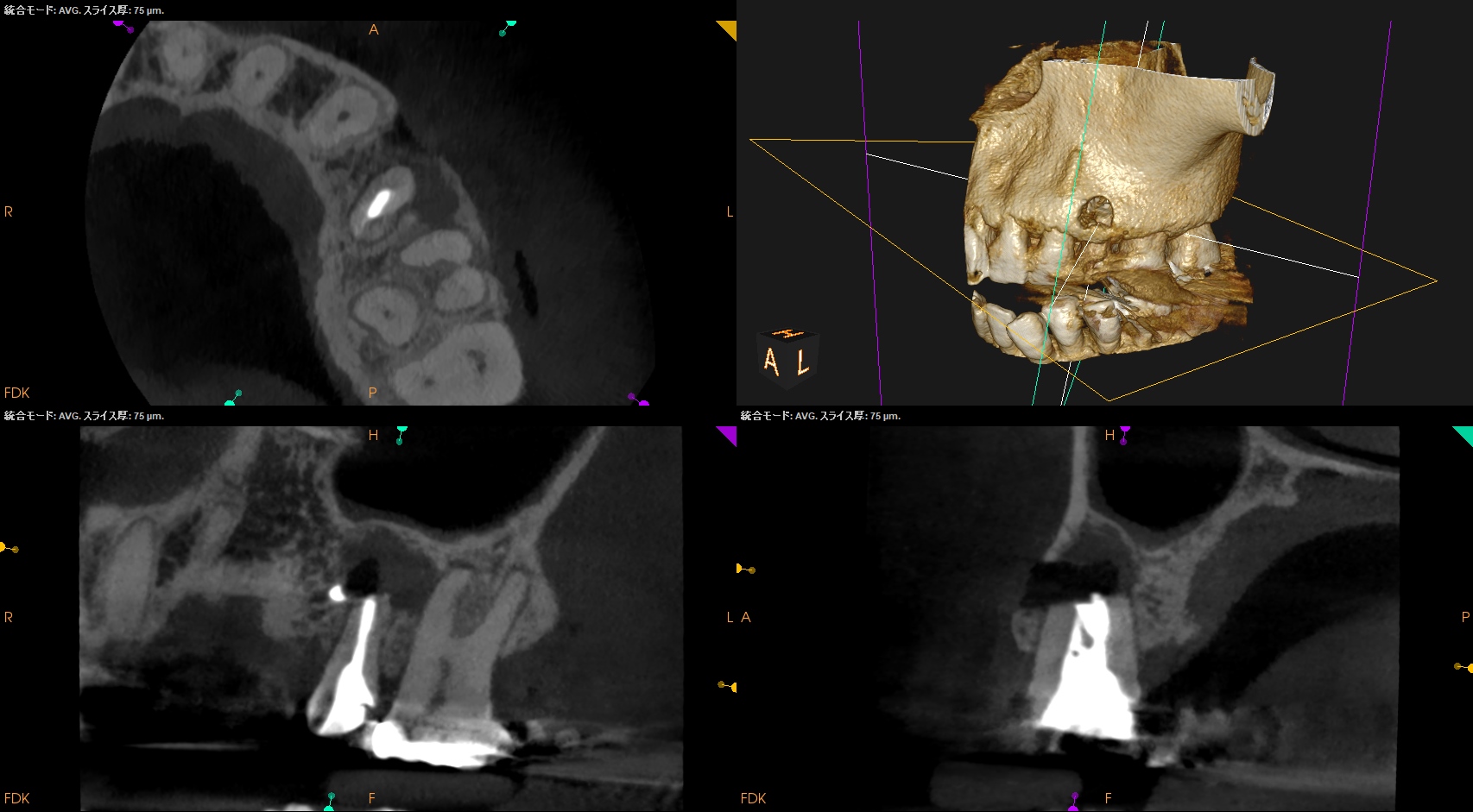
この画像をみてあなたは何を思うだろうか?
逆根管形成の方向と歯軸が違うじゃないか!というツッコミが来るだろう。
これに対しては以下のようにExcuse?しよう。
Tidmarsh 1989 Dentinal tubules at the root ends of apicected teeth: a scanning electron microscopic study


この文献からいえば、この症例は以下のように分析できる。
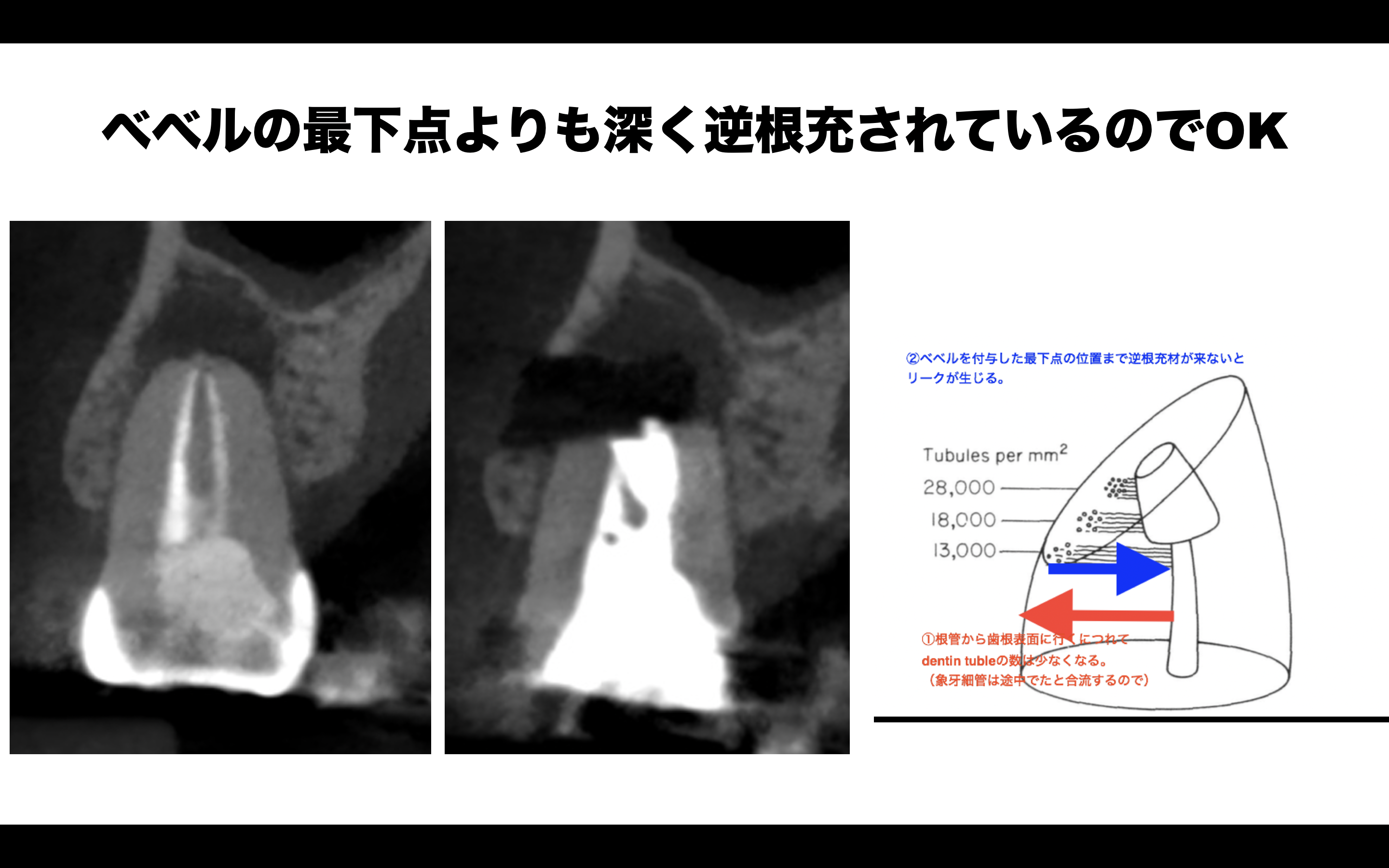
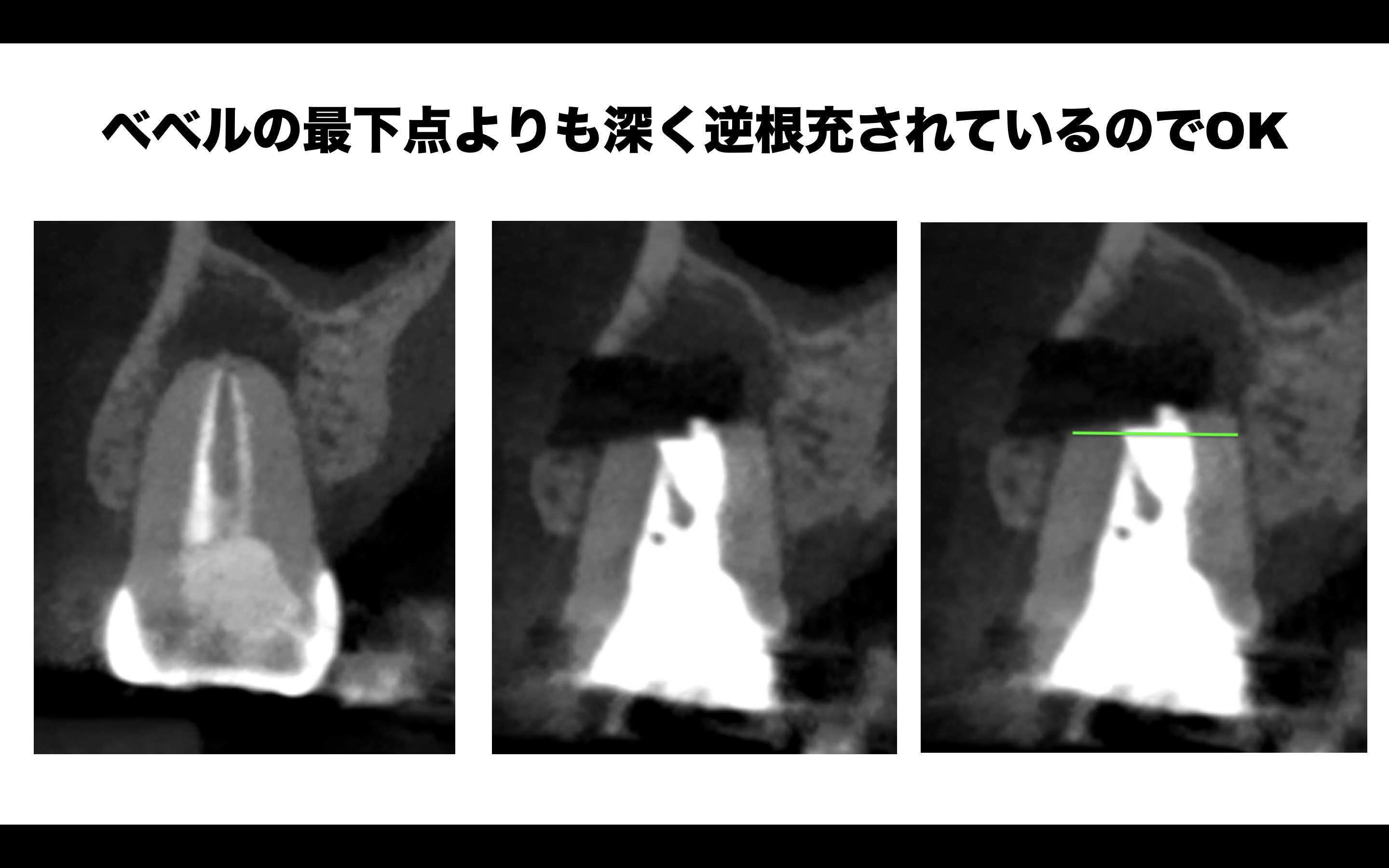
ということで、再逆根管形成はしなかった。
ここでのポイントを整理すると、
(何らかの事情で)ベベルがついてしまった場合は、ベベルがついた部分の再歯冠側よりも深く逆根管充填する
ことが必要と言える。
よく覚えておこう。
そのまま縫合して終了した。
ということで、次回は半年後の2024.5に6M recallである。
またその模様を報告したい。