紹介患者さんの治療。
主訴は、
右上奥歯の歯茎が腫れて痛む…
である。
歯内療法学的検査(2024.10.25)
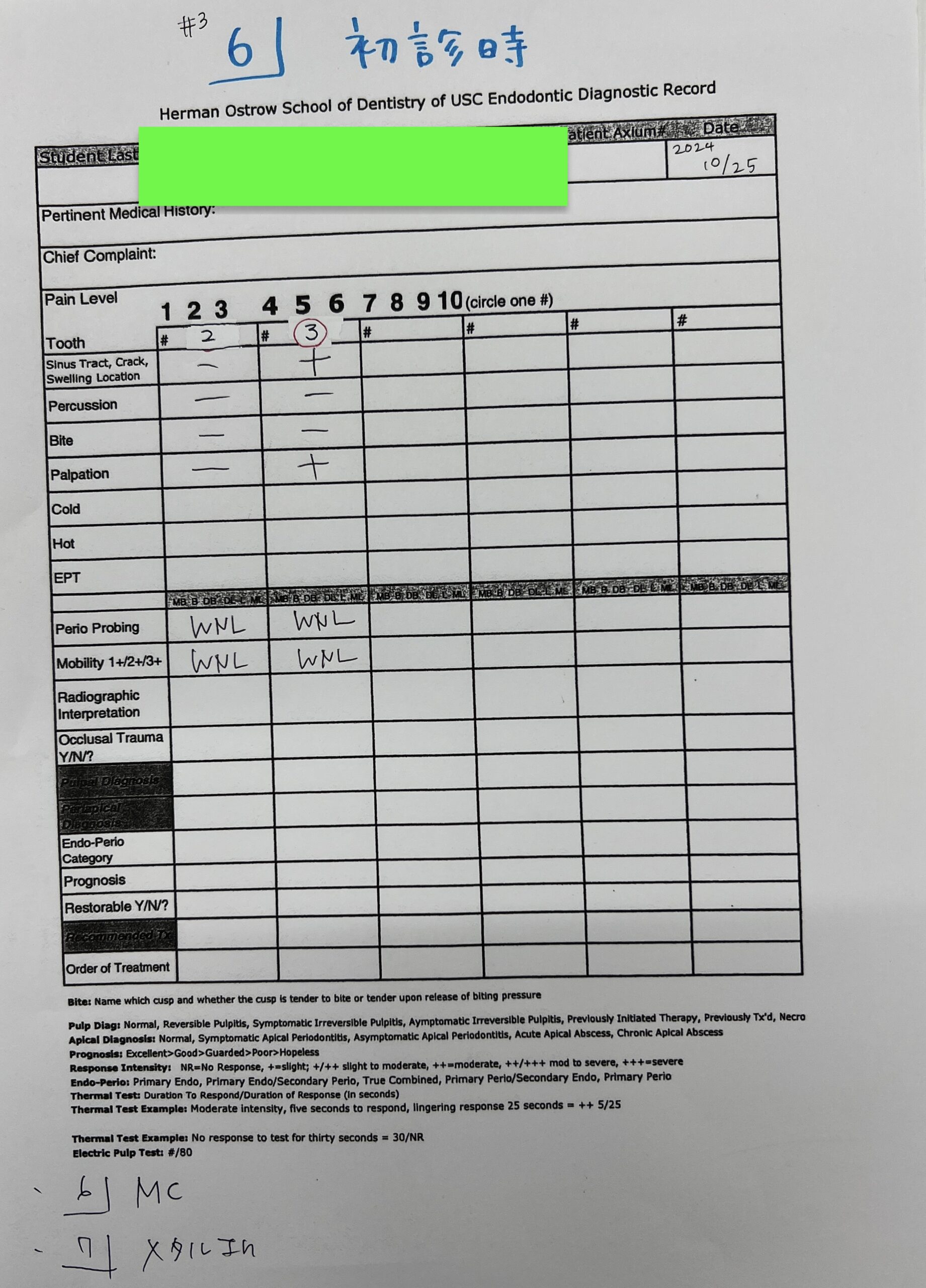
圧痛があるということは?
そう、恐らくあれだろう。
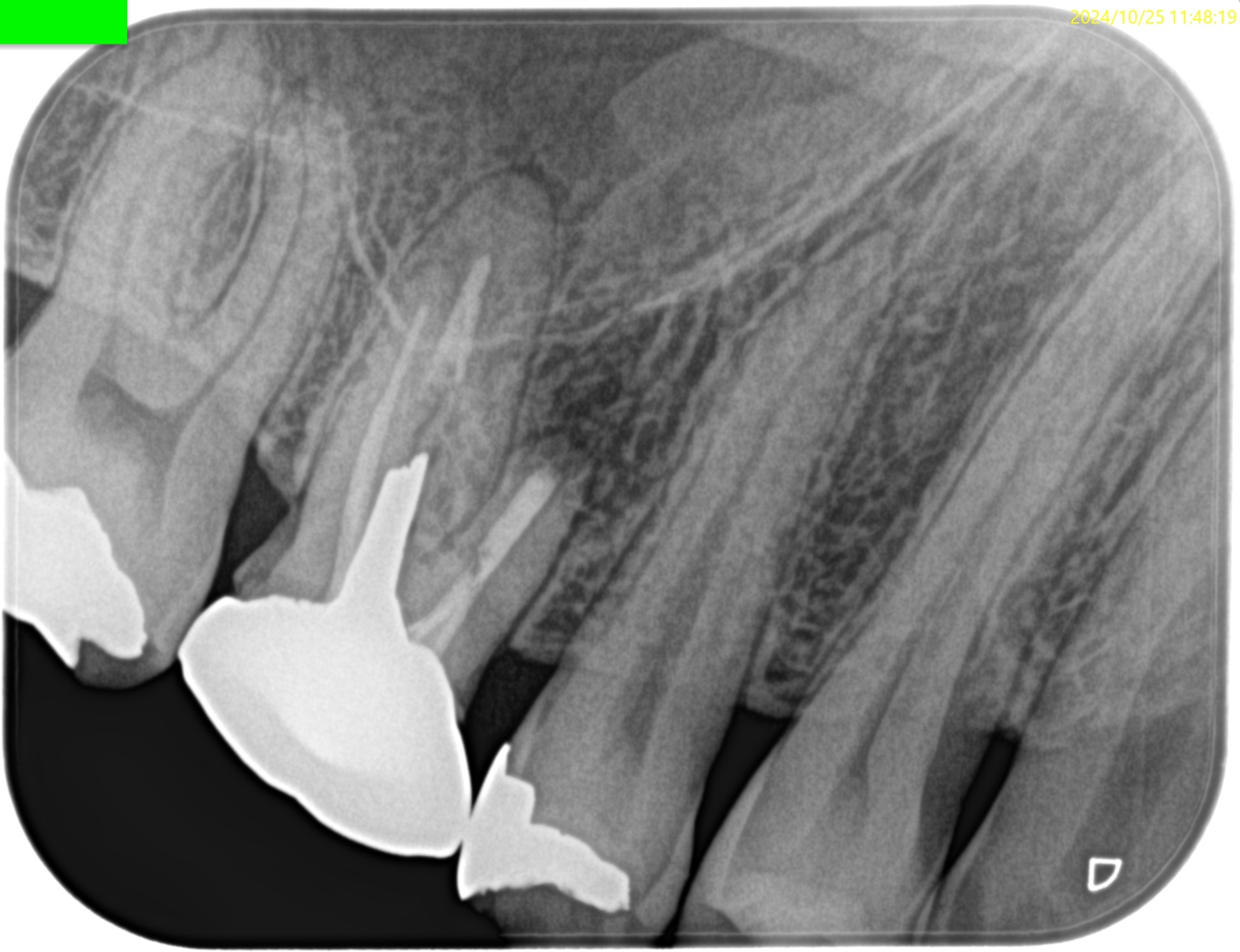
PA(2024.10.25)
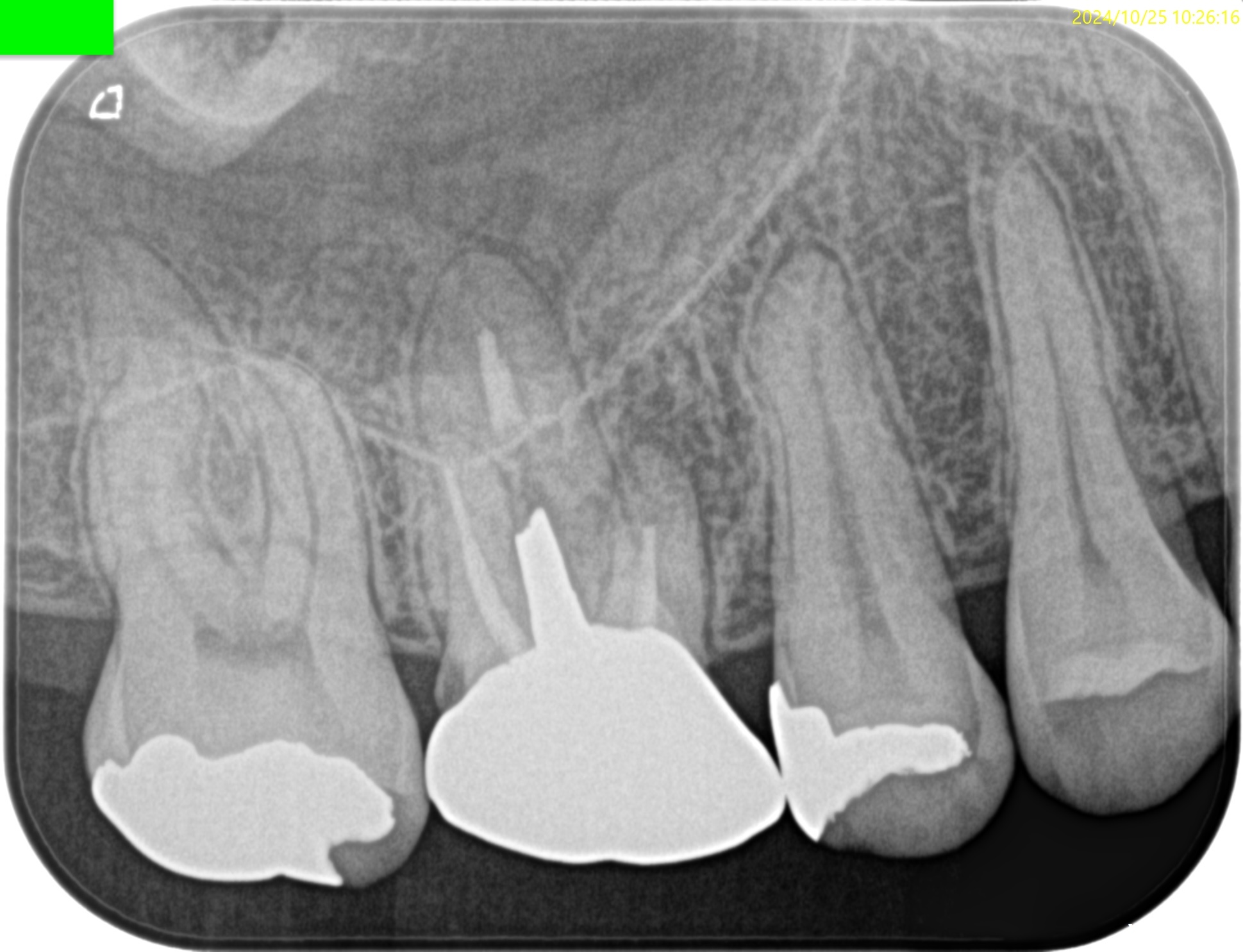
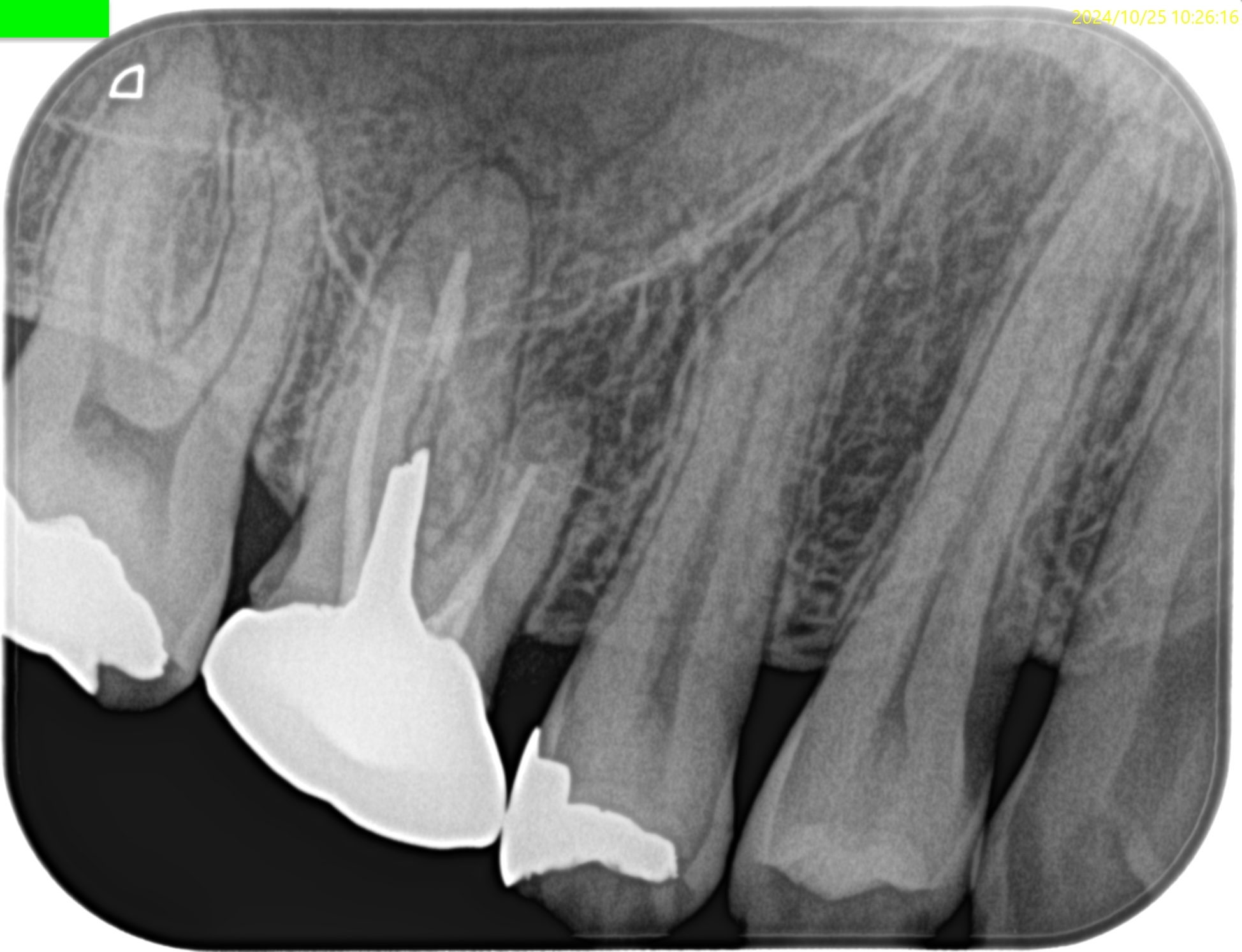
PAではMBの根尖部に病変がある。
ここが問題の部位だろう。
そして、偏心撮影からはMB2とMB1は高位で合流していることが窺われる。
同時に、根管形成はすでに大きくなされていることも分かる。
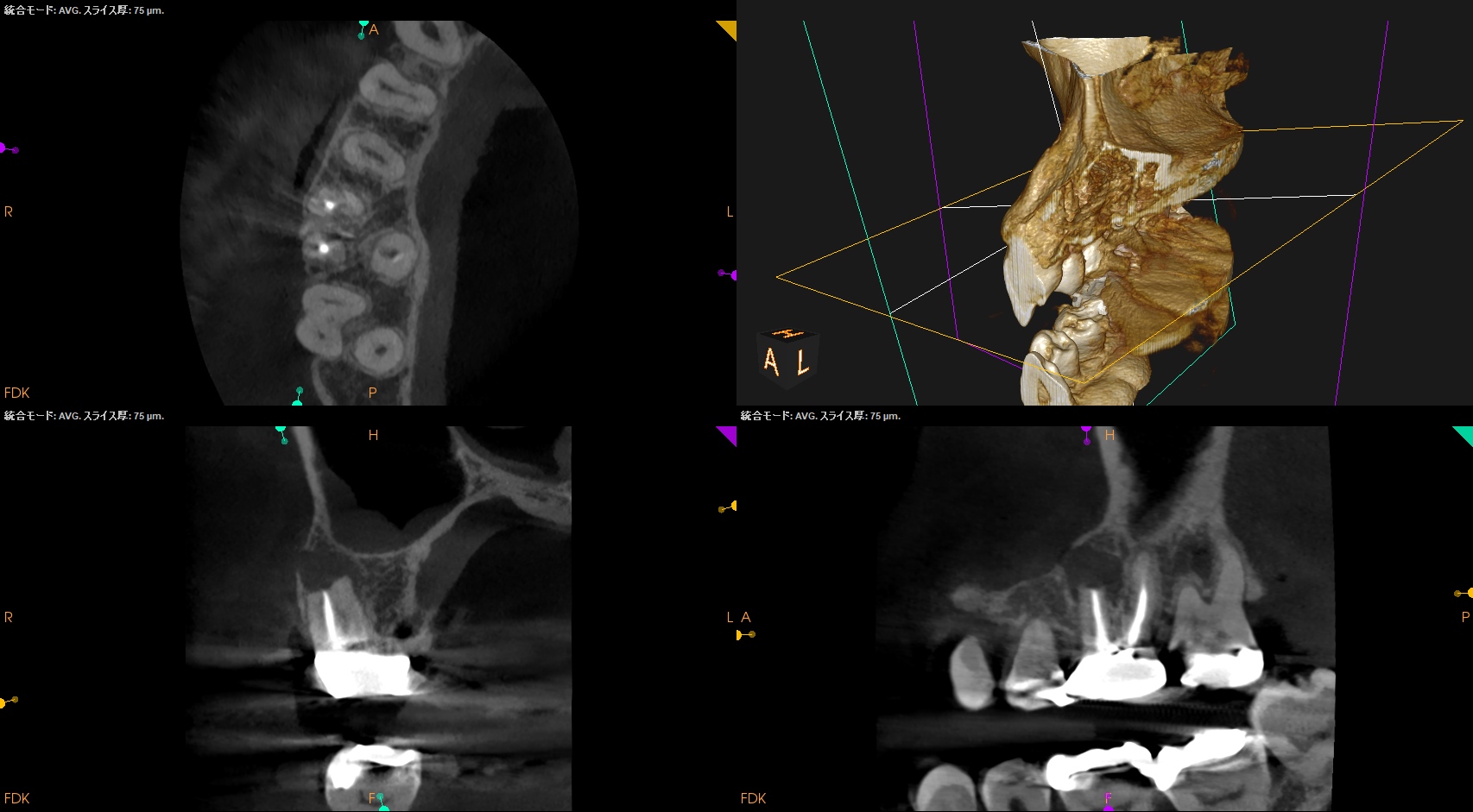
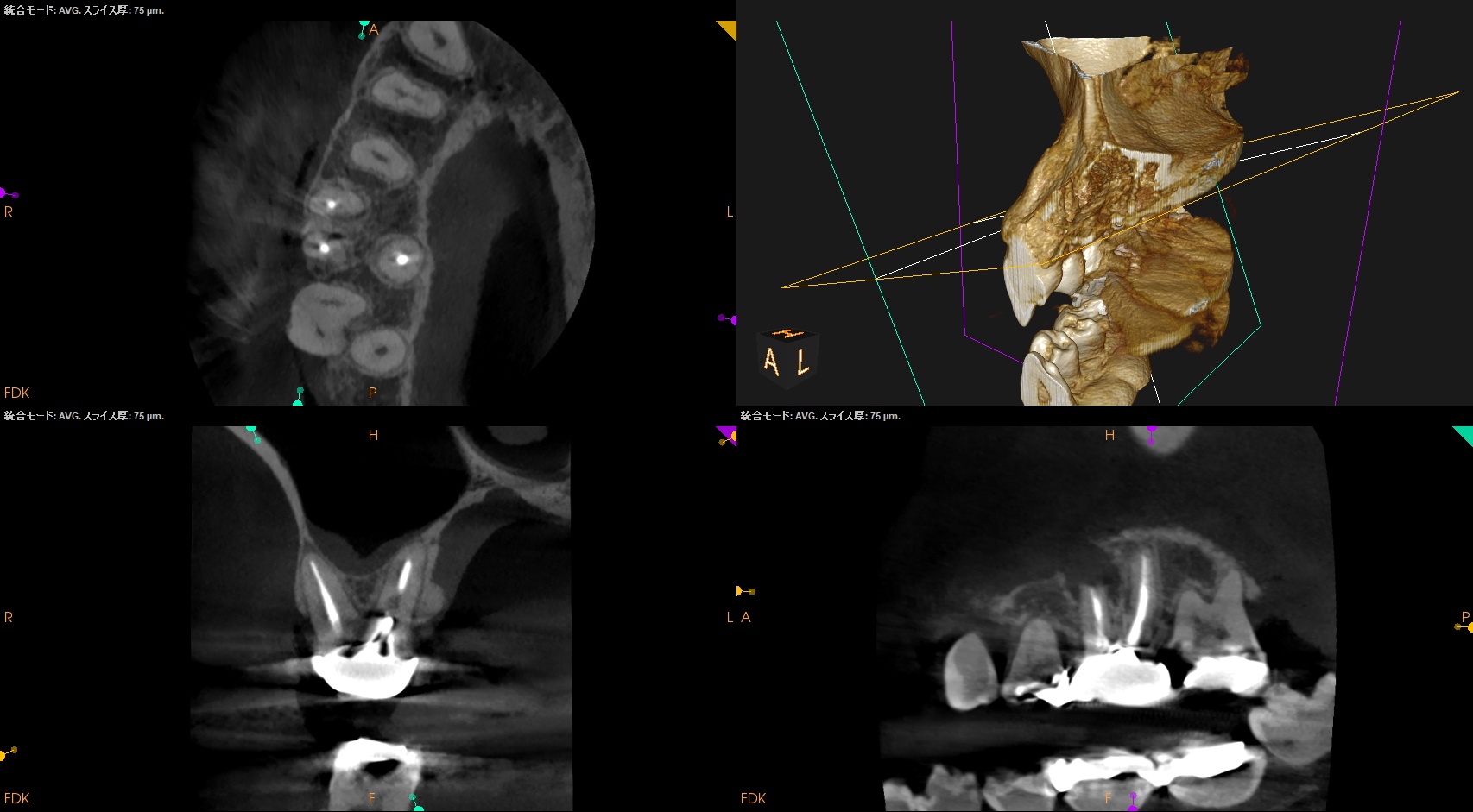
CBCT(2024.10.25)
MB
MB2は触ってもいないようだ。
そしてSinus tract。
再根管治療に効果はないだろう。
そして不自然な?歯根吸収を疑わせるようなMBの歯根の短さ。
反対側のCBCTも撮影した。
MBはどうだろうか?
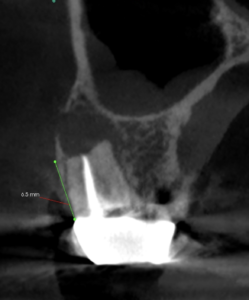
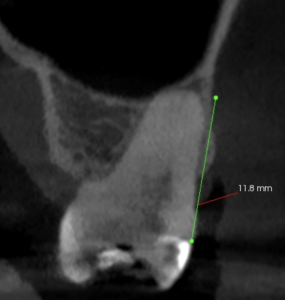
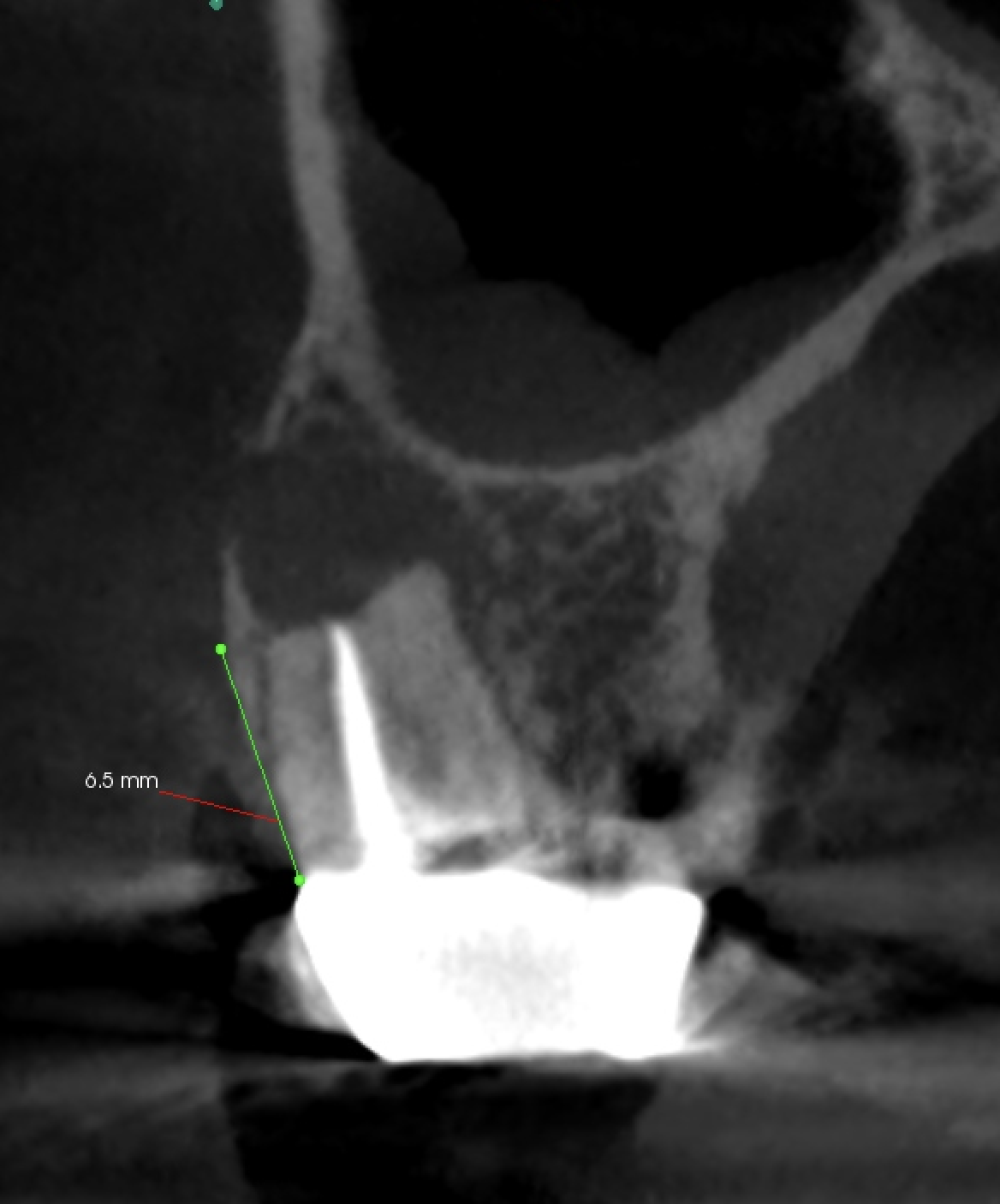
#3が6.5mmに対して、#14が12mmである。
このことが意味することは、#3は既にApicoectomyをしたのか?外部吸収したか?だが、患者さんによれば
今まで外科治療などしたことがない
ということであったので、外部吸収したのだろう。
それにしても6mmも外部吸収が進むのだろうか?という疑問が禁じ得ない。
DB
DBに病変はない。
MBの病変のせいで上顎洞まで穿孔していることが分かる。
P
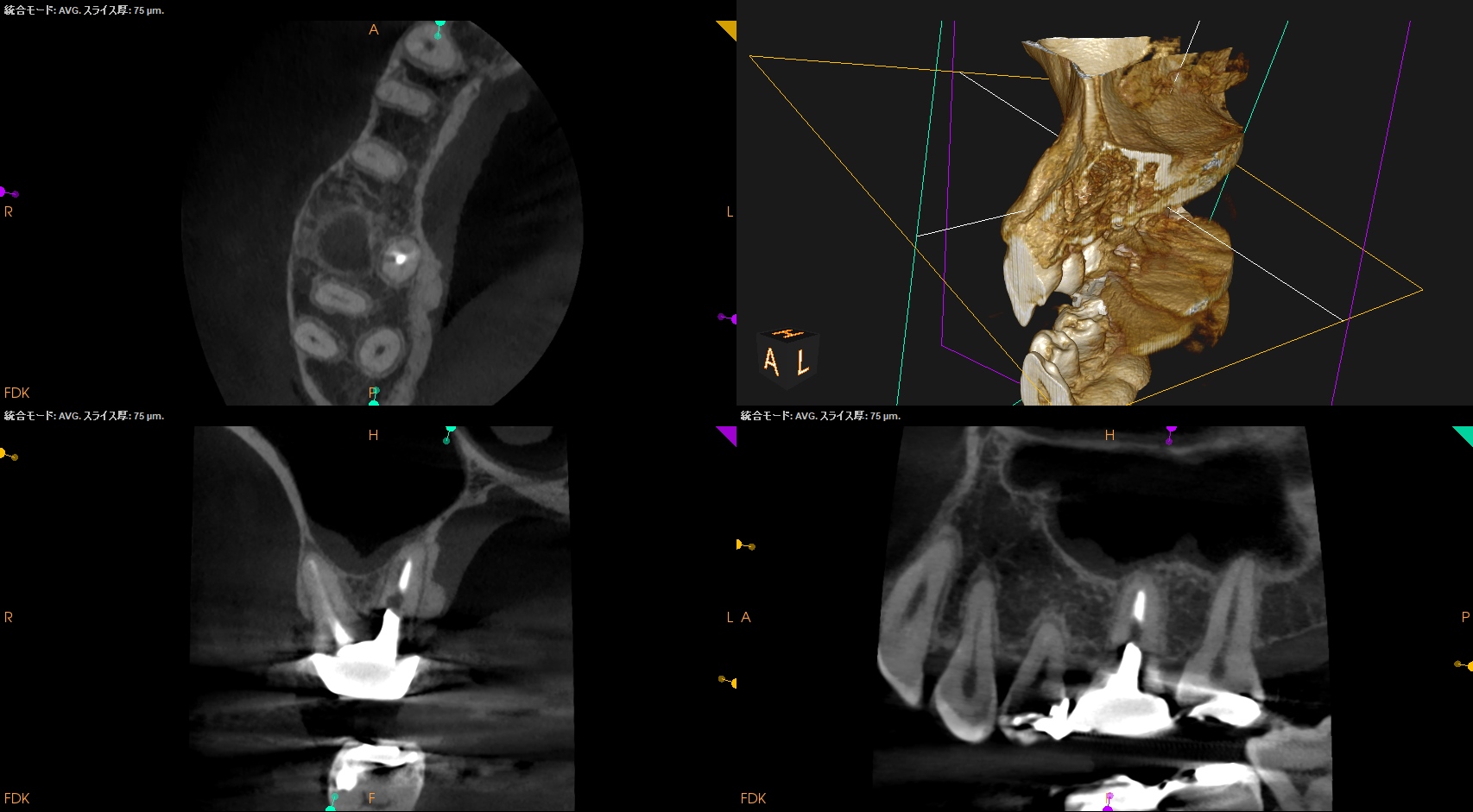
Pにも病変はない。
ということで、この歯の治療はMBのみのApicoectomyだ。
とすれば、
反対側同名歯との比較で私なら、
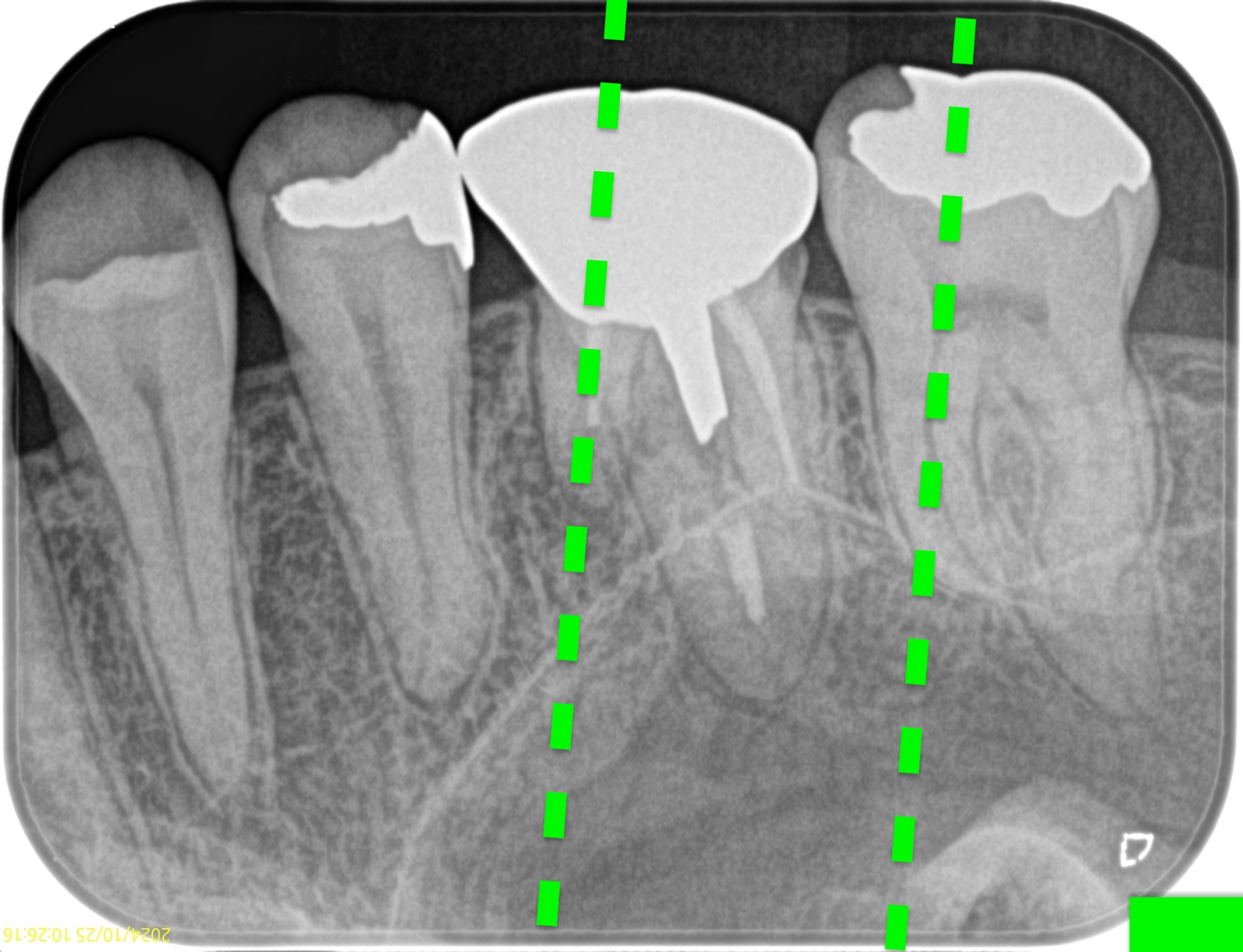
この状態でApexから3mm切ることはしない。
Apexをなだらかにして、逆根管形成するだろう。
そして、逆根管充填にはあの新しい材料だ。
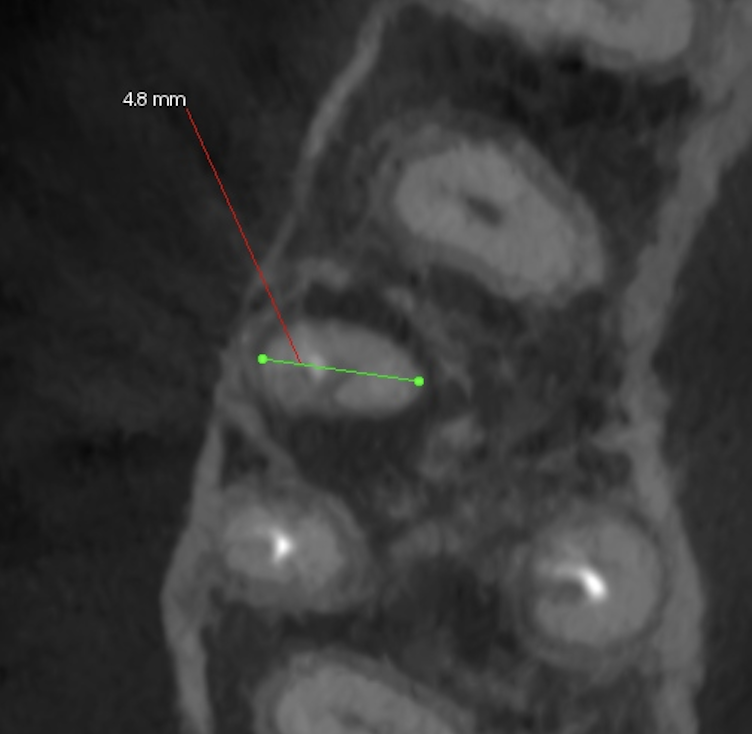
頬舌的距離は、4.8mmでリンデマンバーの刃部の半分以下だ。
これはEasy Caseと判断できる。
逆根管形成も、隣在歯(#2のMB)と平行でいいだろう。
歯内療法学的診断(2024.10.25)
Pulp Dx: Previously treated
Periapical Dx: Chronic apical abscess
Recommended Tx: Apicoectomy
ということで、同日治療へ移行した。
⭐︎この後、外科動画が出てきます。不快感を感じる方は視聴をSkipしてください。
#3 Apicoectomy(2024.10.25)
パピラベースで切開した。
術前のCBCTからOsteotomyは必要であるものの、それほど難しくないことが分かる。
Apicoectomyの最初の動作は、Apexを発見することである。
発見したので、水平に切削した。
その後、メチレンブルーで染色して逆根管形成していく。
更新が邪魔で#2のMBが見えない。
仕方がないので、極力#4の歯根と平行になるように形成した。
その後のGutta Perchaの残渣は例のスクレイパーで除去を試みている。

そして、逆根管充填した。
この際に、以前述べた方法で行っている。
PA, CBCTを撮影した。
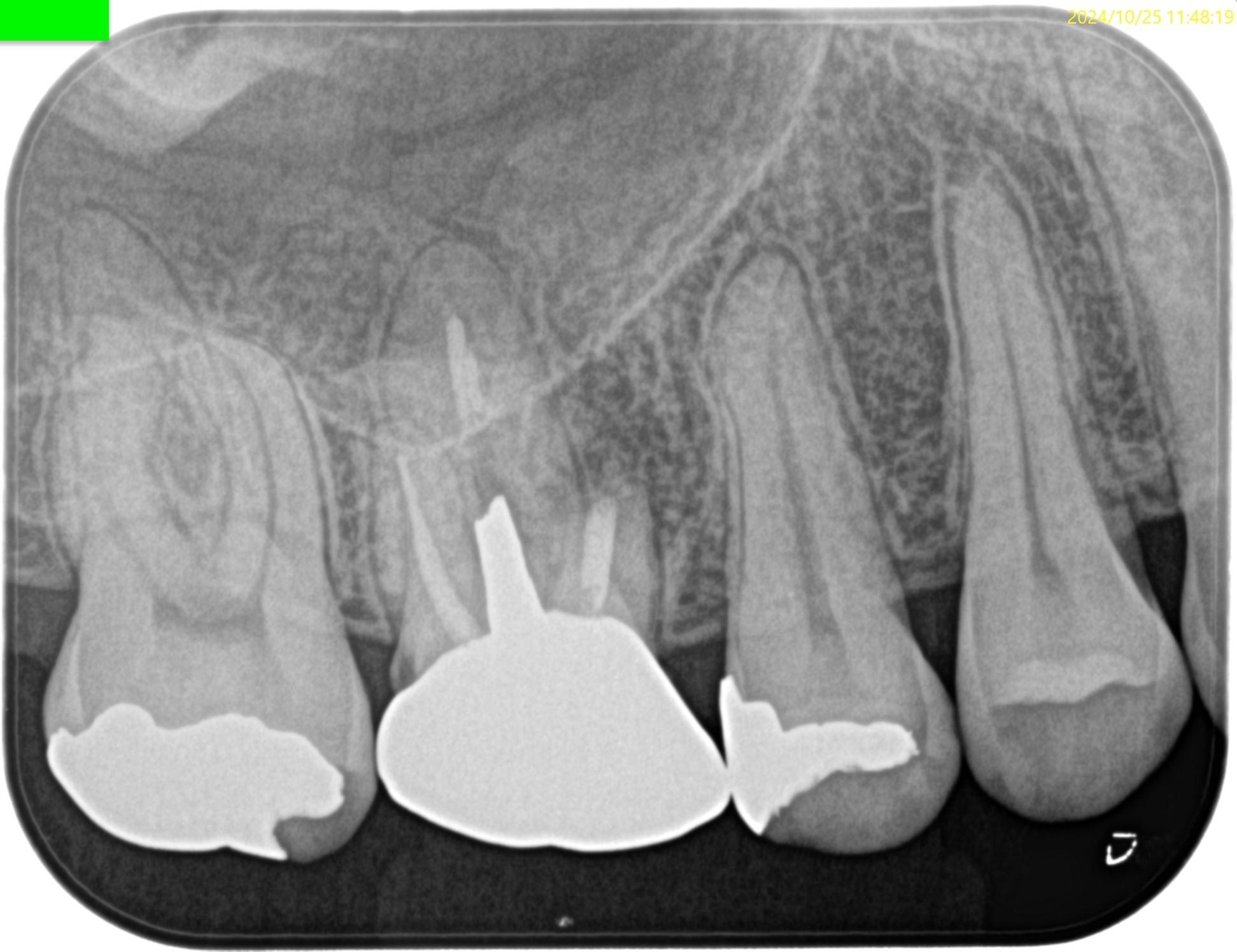
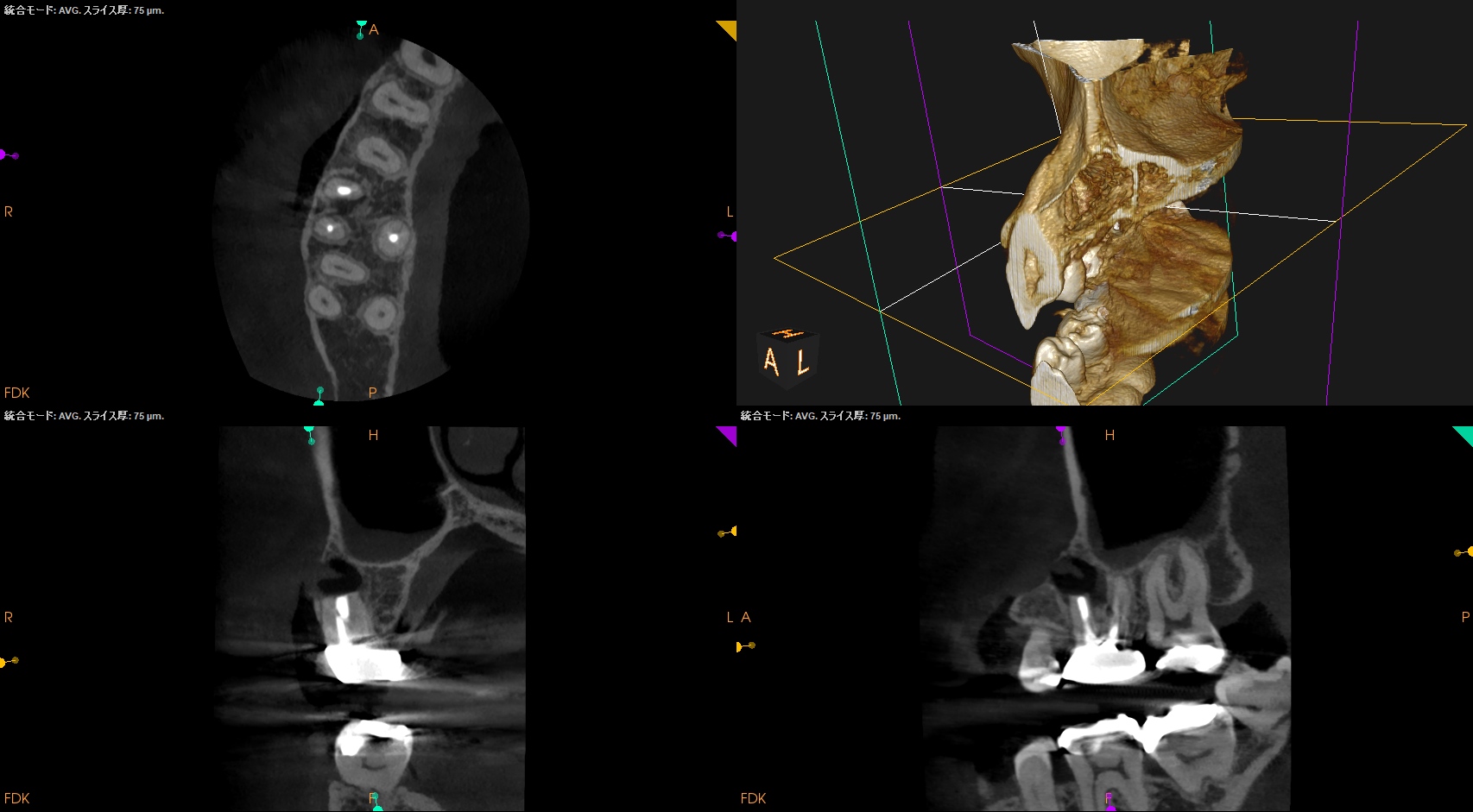
問題ないだろう。
縫合して終了した。
次回は1年後である。
またその模様をお伝えしたい。