紹介患者さんの治療。
主訴は
神経を保護した右上臼歯、一度根管治療した左上臼歯の咬合痛・打診痛
であった。
この日は患者さんの希望でまず#15の検査から行った。
歯内療法学的検査(2022.11.11)
#13 Cold+3/4, Perc.(-), Palp.(-), BT(-), Perio Probe(WNL), Mobility(FPDのため不明)
#15 Cold N/A, Perc.(+), Palp.(-), BT(-), Perio Probe(WNL), Mobility(FPDのため不明)
#14は既に抜歯されており、この部位にはFPDが装着されていた。
主訴の打診痛、咬合痛が再現できた。
適切な治療を行えば勝てる?かもしれない。
デンタル撮影を行った。
PA(2022.11.11)
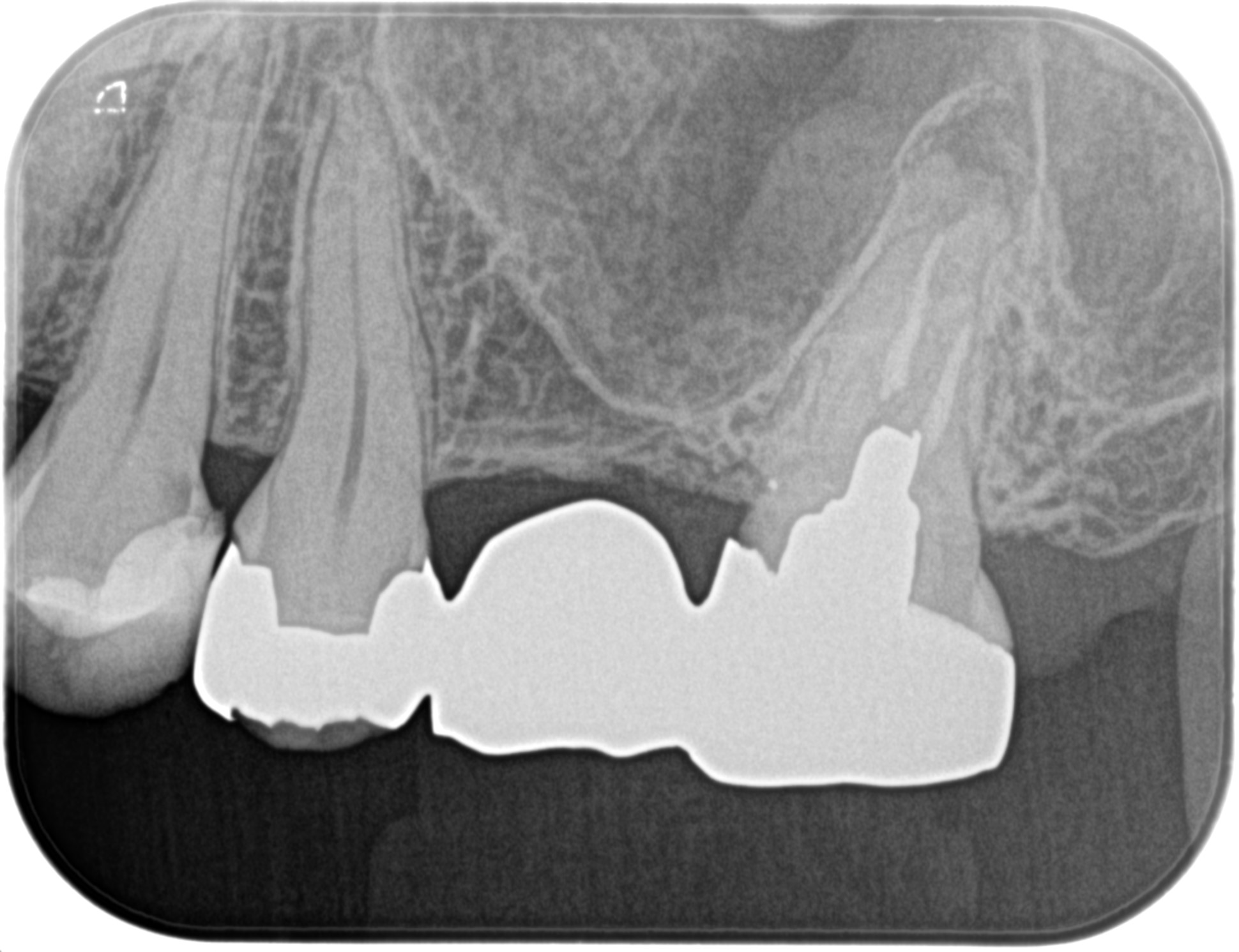
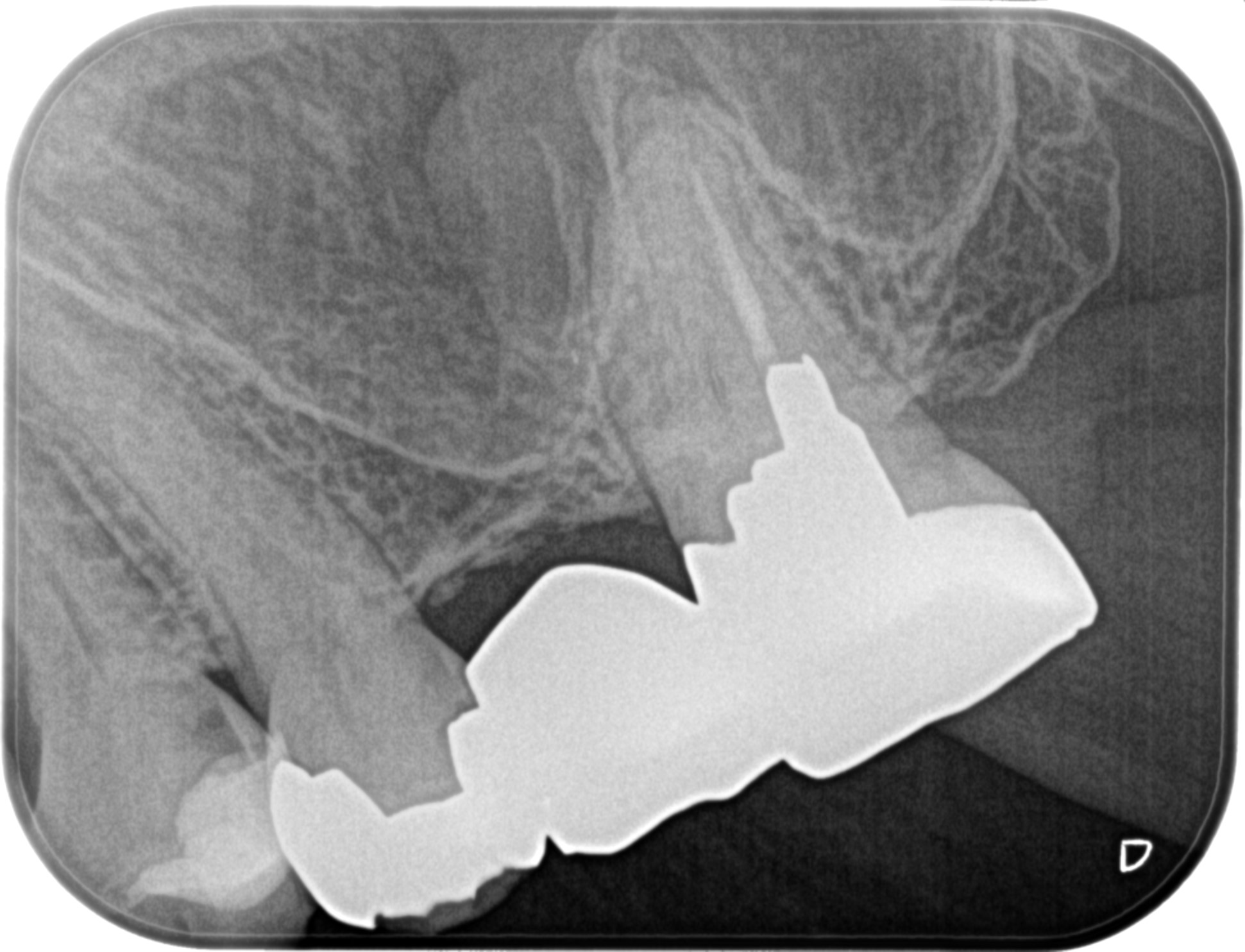
MB根にはGutta Percha Pointが入っていない。
時間がなかったのだろうか?
しかし、そうした瑣末な理由は患者には無関係である。
何度も言うが、
自分でできないのであれば、できる人に紹介する
しかないのであるが、どうしてそう言う単純なことがわからないのだろうか?
私にはもはや理解ができない。
CTも撮影していた。
CBCT(2022.11.11)
MB
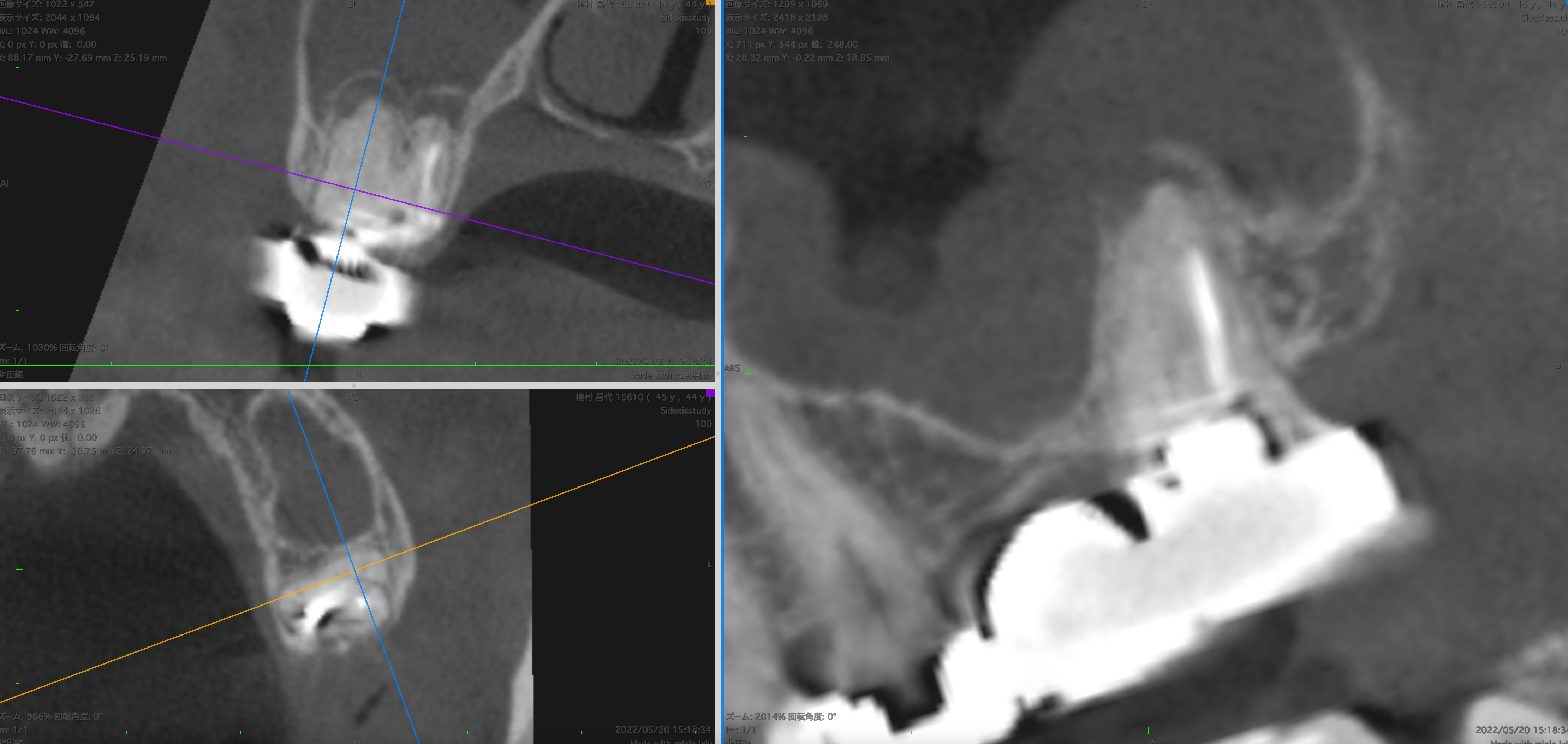
形成・根充がなされていない。
時間がないか、患者の口腔がよく開口できなかったために治療ができなかったのか?はもはやわからない。
保険診療は楽だ。
責任を取らなくていいからだ。
結果に責任を持たなくても税金が2ヶ月後に納入されるこのシステムは歯科医師の生命線である。
詳細を見ると…
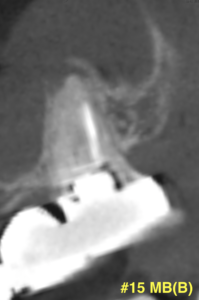
上顎洞が穿孔している。
歯性上顎洞炎の可能性が高い。
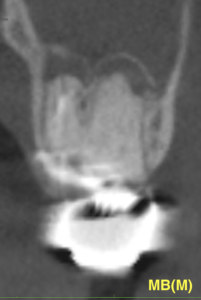
形成ができるかどうかがこの治療がうまく行くか行かないかの鍵である。
しかし、それをCBCTで占うことはできない。
実際に試してみなければわからないからだ。
ここの攻略が鍵と言える。
DB
DBは根管治療してあるが根尖部までGutta Percha Pointが届いていない。
これでは治療にならない。
何度も言うが、
自分でできないのであれば、できる人に紹介する
のが筋である。
詳細をここも見てみる。
DBを頬側から見ると…アンダー根充である。
これは再形成の余地が残っている。
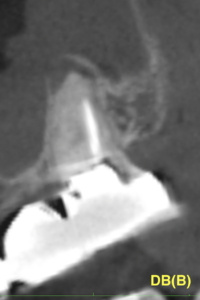
また、アンダー根充がダメではなく細菌感染を引き起こすような治療環境がダメである。
何度言っても誰もわからない。
そして口をひらけば日本人の90%が歯周病だ!と騒いで患者を集めている。
朝晩歯を1日2回磨いているのになぜそんなことが起こるのだろうか?
私にはもしそれが事実と言うのであればもはや歯を磨くことをやめるだろう。
別位置から見ると以下である。
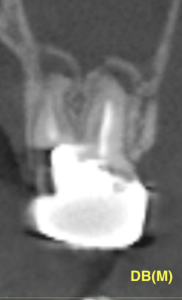
向かって右の歯根をApicoectomyで切断することは困難がつきまとうことが見てわかるだろう。
そう言うことではないのである。
最後にP根である。
P
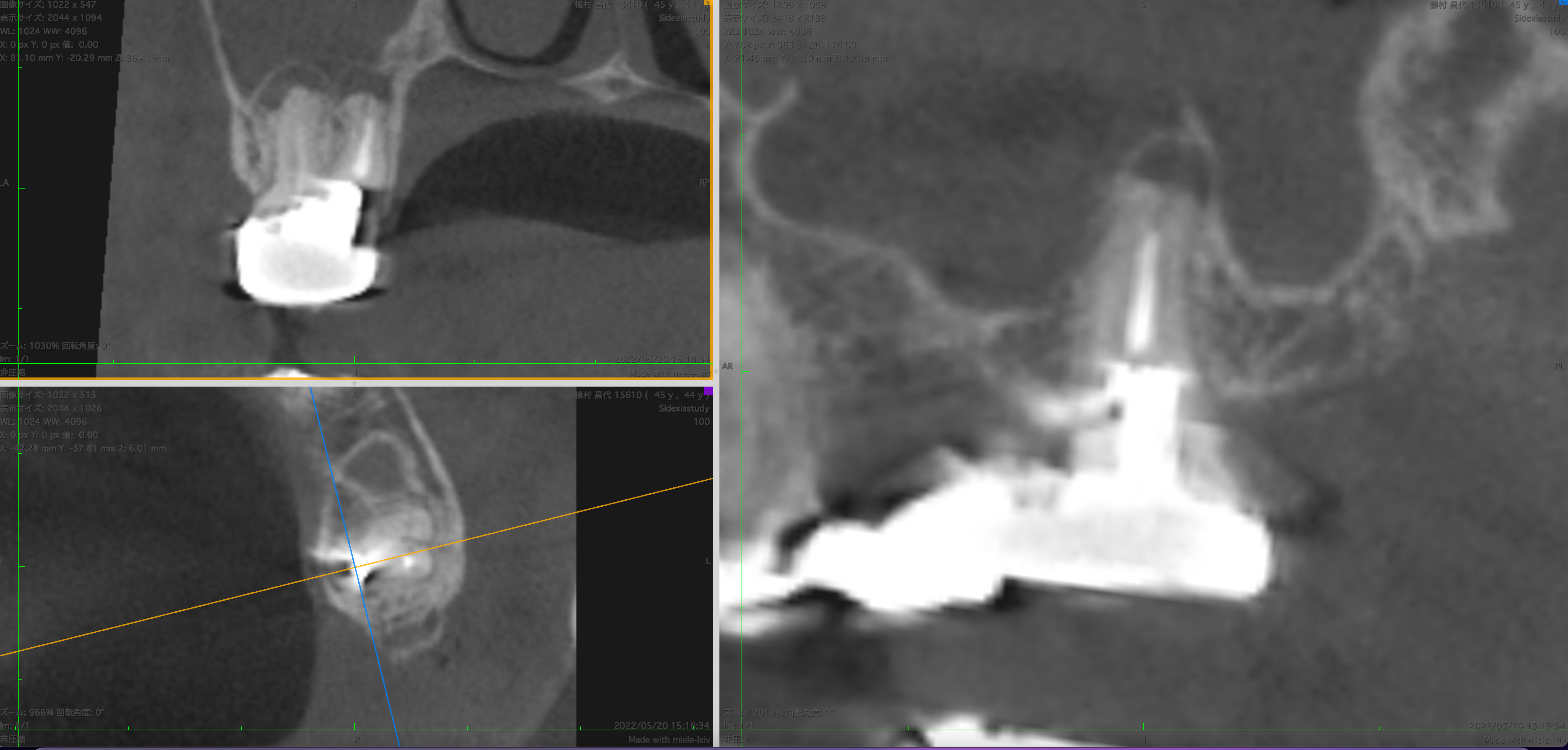
P根はおそらくハンドファイルで治療したため形成がより口蓋側に偏位してしまっている。
これで修正ができなかったのである。
詳細を見ると以下になる。
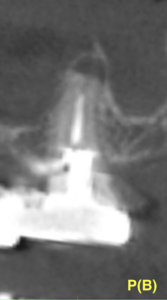
頬側から見ると近心に偏位していることがわかる。
しかもアンダー形成+根充だ。
再治療の余地が残されているだろう。
上述したこととを総合すると、前医はP根の形成で口蓋近心に変異させた形成をしてしまったのだ。
ハンドファイルで治療すればその合成から根管に沿った形成をしない方向にファイルは動く。
つまり、遠心に傾いているこの根管の逆、つまり近心方向に変異する可能性が高い。
それでは…根管治療にならない。
また別の像ではGutta Percha Pointが思いっきり口蓋に変異している。
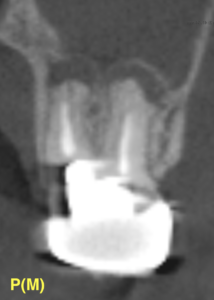
ここからわかることは…
日本の竹槍エンドでは根管治療歯をマネージメントすることは不可能
と言うことだ。
あなたが現状で、ハンドファイルをのみを使用した環境にいるならあなたはもう根管治療をしない方がいいだろう。
これからは、考えを変えなければ未来が来ない。
診断は以下になる。
#15
Pulp Dx: Previously treated
Periapical Dx: Symptomatic apical periodontitis
Recommended Tx: Re-RCT
的する治療はIntentional Replantationではなく、Re-RCTとした。
理由は
①MB根が形成できるかもしれない
②DB根、P根は再形成で治る可能性が90%はある
③3根に分かれているのでIntentional Replantationは困難
だからである。
もしIntentional Replantationをするのであれば、私ならApicoectomyを先にしてMB, DBのみ切断するだろう。その後意図的に抜歯して再植を狙うはずである。
ということで再根管治療が行われた。
☆この後、臨床的画像/動画が出てきます。気分を害する方は試聴をSkipしてください。
#15 Re-RCT①(2022.11.11)
まずメタルコアを除去していった。
この時のコツがこの動画には詰まっていると思われる。
知りたい先生はよく見てみてください。
私は…こうしたことにお金を求めるようなそう言う商売はしないと決めている。
世の中には自分のインプラントのテクニックを高額の会費を要求し、会員制にして歯科医師に見せていると言う人もいると聞く
そんなものを見てどうするつもりだろうか?
あなたがそれを見たらインプラントができるのか?
はたまた患者が増えるのか?
そんなことが起きるわけがないだろう。
夢を見るよりも現実を見た方がいい。
あなたにできることはあなたが知っていることだけなのである。
知らないこと、やったことないことができるわけがない。
そんなものDVDで身につくなら私はその道の講師になっているだろう。
ということで、これからも私は臨床情報をタダで(ゼロ円で)このブログで公開していく。
メタルコアが外れれば次はGutta Percha Pointの除去である。
これに関しては、
Chybowski 2018 Clinical Outcome of Non-Surgical Root Canal Treatment Using a Single-cone Technique with Endosequence Bioceramic Sealer: A Retrospective Analysis
の文献に記載の通りの除去方法である。
治療内容は以下になる。
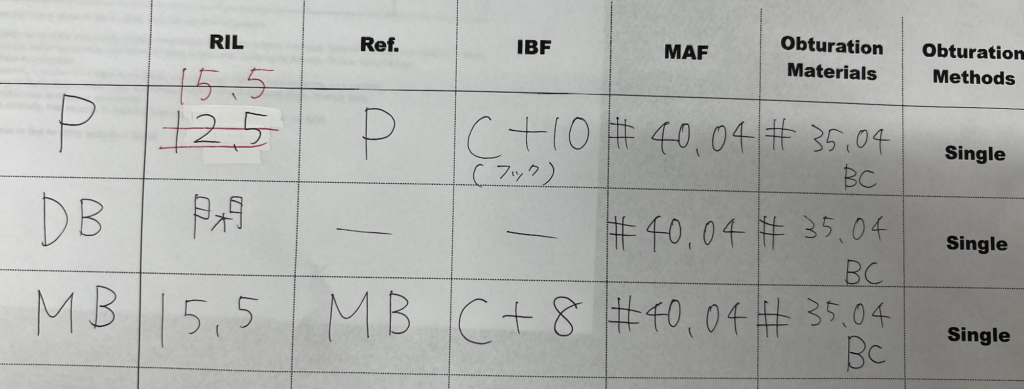
それぞれ#40.04まで形成し、#35.04のGutta Percha Pointで根管充填する作戦だ。
ということでポイント試適を行った。
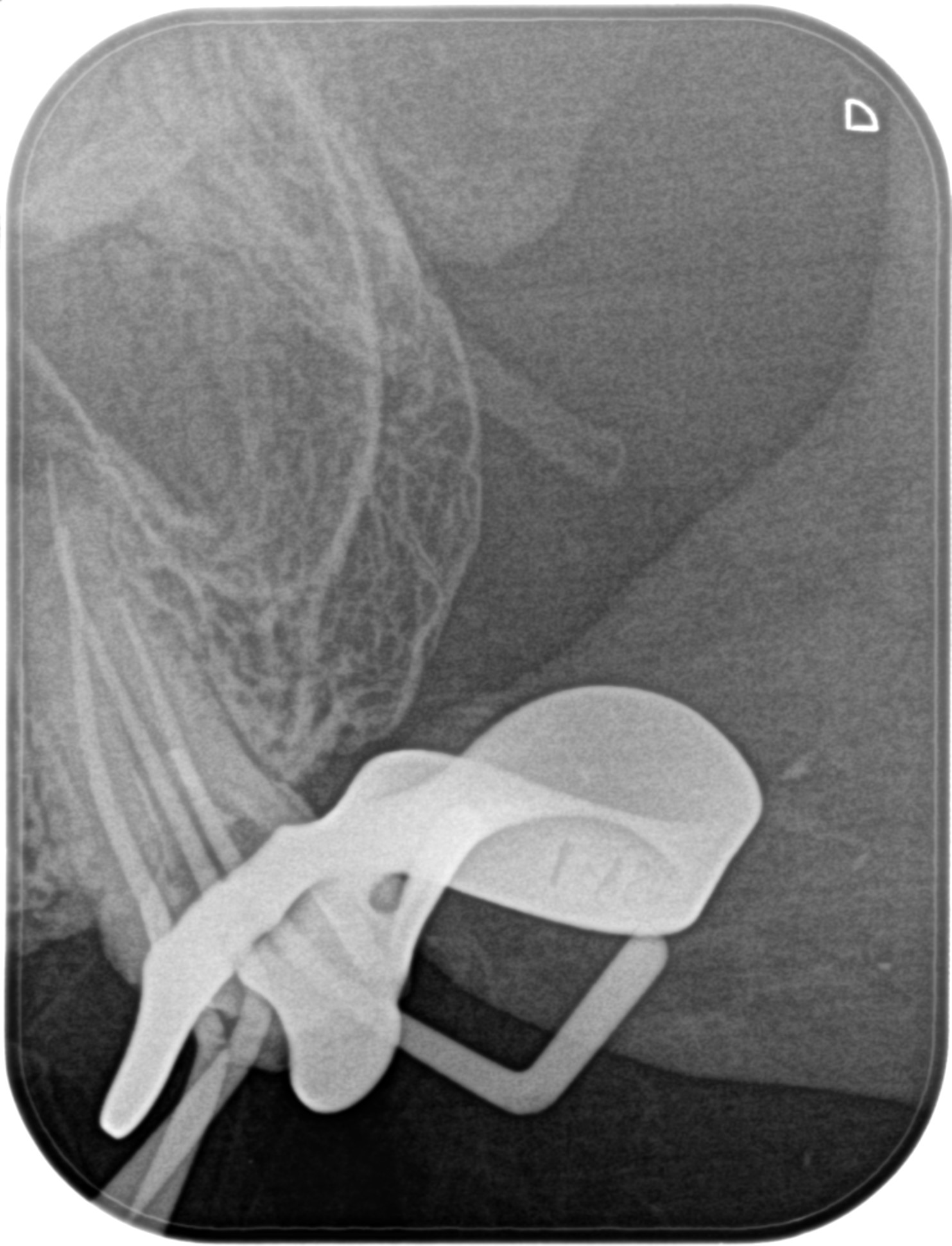
咬合平面が急カーブで試適のPAが非常に撮影しにくい患者さんであった。
が、問題ないと判断しBC sealerを用いて根管充填した。
#15 Re-RCT② Single Point Obturation with BC sealer(2022.11.11)
支台築造してPAを撮影した。
#15 根管充填後PA(2022.11.11)
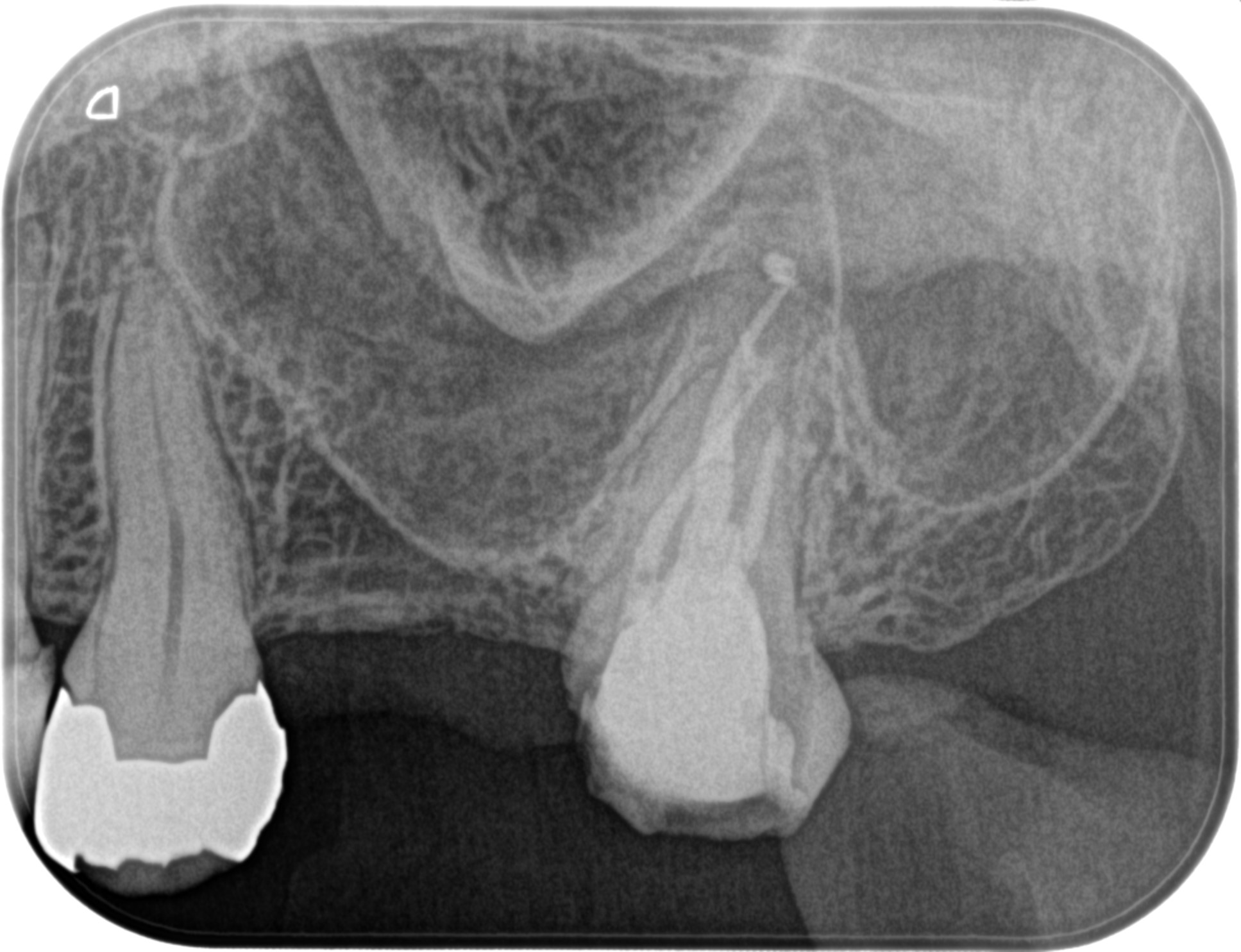
MB, Pは穿通したのでシーラーがパフしている。
DBは…穿通していないのでパフがない。
以下のような状況だったが問題が出ればIntentional Replantationに移行する。
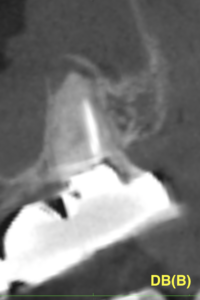
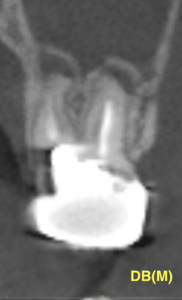
この病変が消えてくれるのか?半年待ちたい。
また次回の経過観察を報告します。
それまで少々お待ちください。