紹介患者さんの治療と半年の経過観察。
主訴は
右下奥歯のBrに咬合痛があり、硬い物を噛むと痛い
であった。
歯内療法学的検査(2022.7.12)
#31 Cold N/A. Perc.(-), Palp.(-), BT(++), Perio Probe(WNL), Mobility(WNL)
#32 Cold+4/3, Perc.(-), Palp.(-), BT(-), Perio Probe(WNL), Mobility(WNL)
主訴が検査で再現できている。
歯内療法を適切に行えば解決できる可能性が高い。
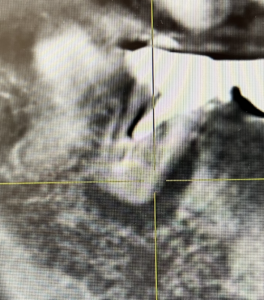
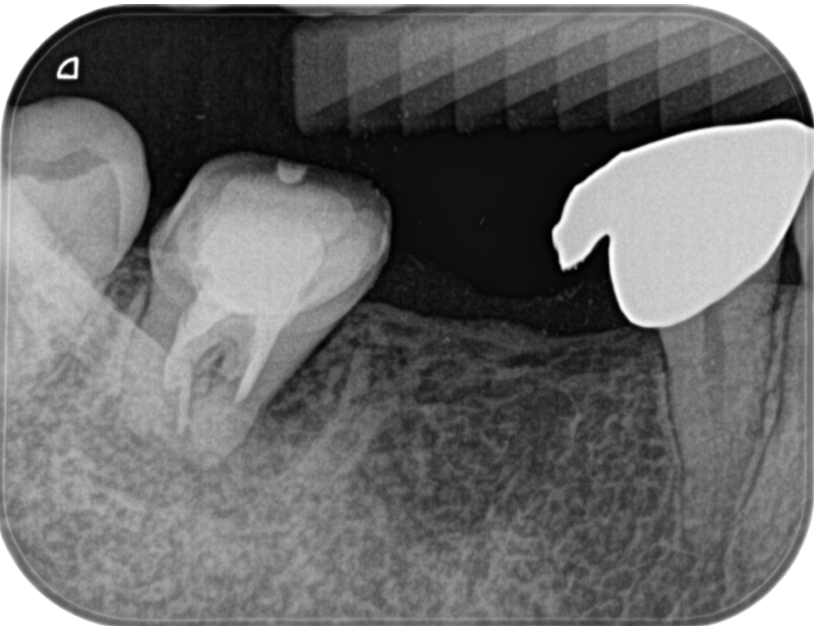
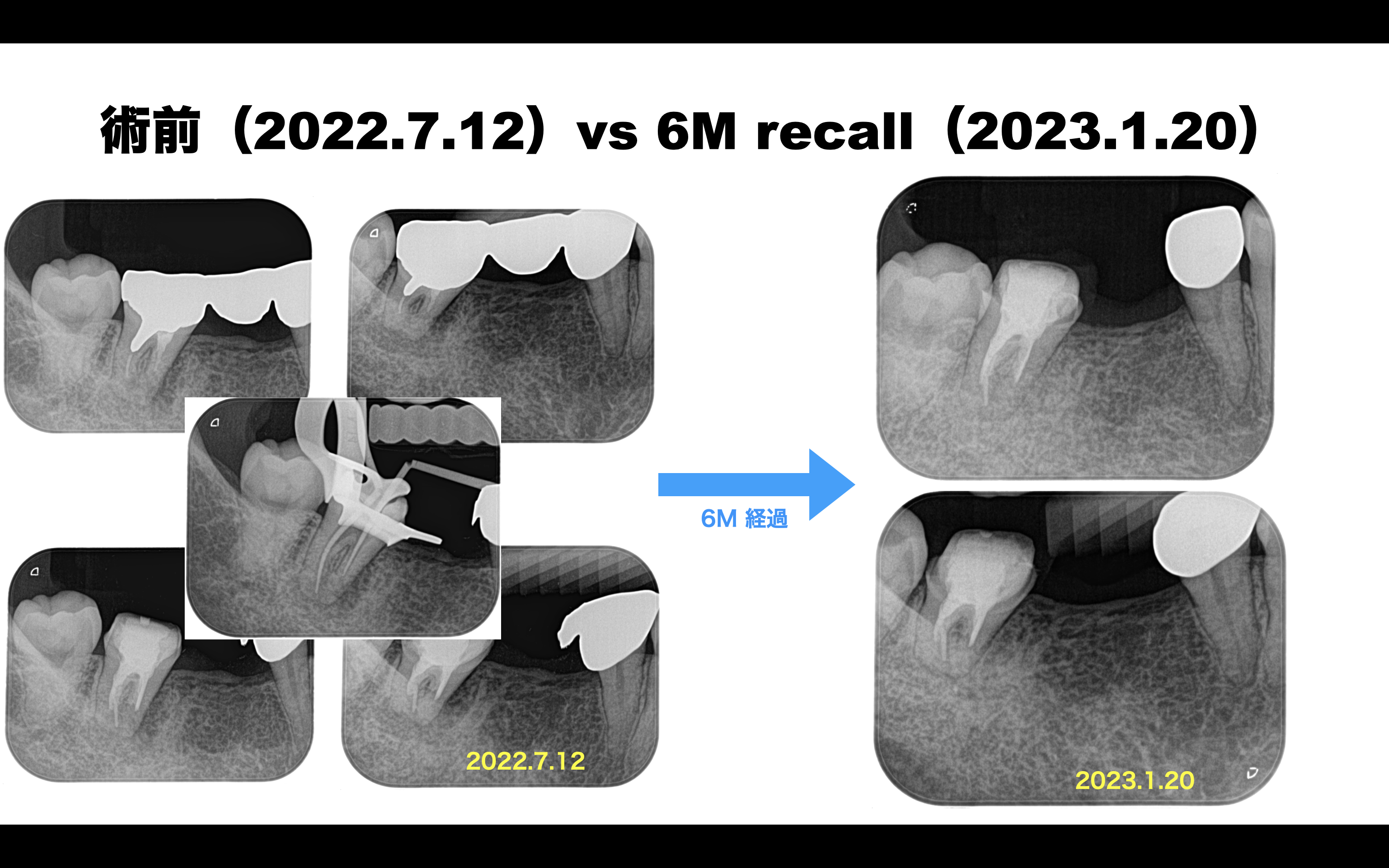
PA(2022.7.12)
近心根は穿通しなかったのだろうか?
遠心根は途中でやめてしまっている。
”なんでこんなことをしないといけないんだ!”と言う心の叫びが聞こえてきそうだ。
樋状根でどうしていいのか?わからなかったのだろうか?
なんの事情があったかは私はわからない。
が、
そういう治療を行った歯をFPDの支台歯にしていいのだろうか?
何か問題があればIntentional Replantationだ。
そうした治療を経て歯を残存させることがかなりリスキーなことになることを理解していない。
無知は怖い、とはこのことだ。
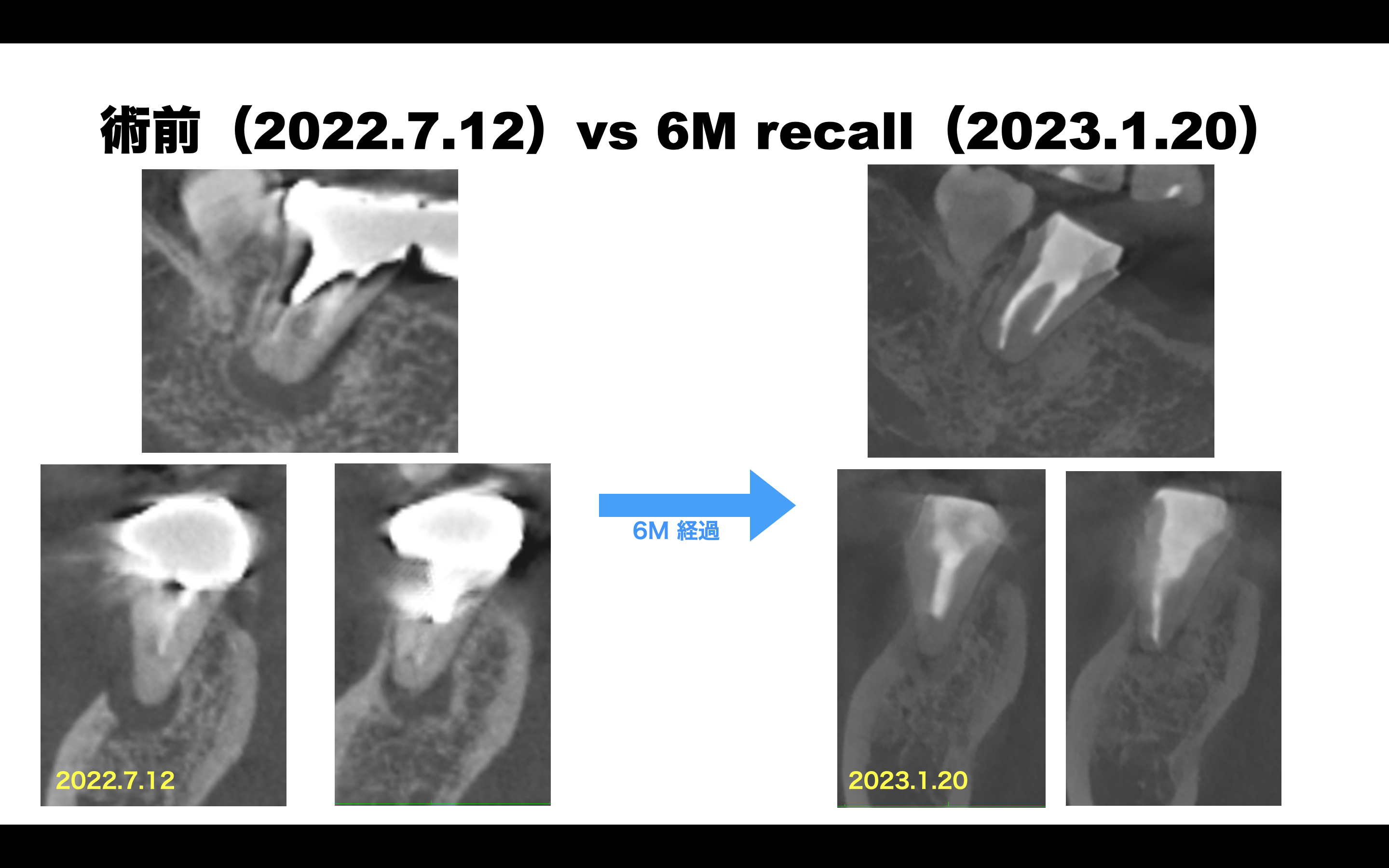
CTも撮影していた。
CBCT(2022.7.12)
近心の皮質骨は歯根に沿って喪失している。
いわゆるJ-shapedで歯根破折が疑われる案件だ。
咬合面から見ると以下になる。
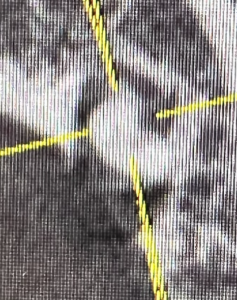
歯根周囲の歯槽骨が喪失している。
やはり破折しているのだろか?
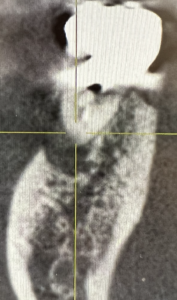
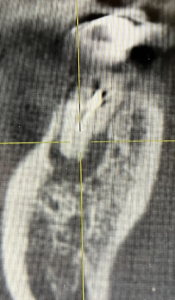
近心は尖通しなかったのだろう。
遠心は…根管形成自体をしていないことがわかる。
これは…ある意味チャンスだ。
しかし、破折しているかもしれない。
が、術前の検査で歯周ポケットは正常である。
これは何を意味するのか?と言えば2つの可能性がある。
”割れている可能性が高いと告げて抜歯する”
か
”治療を試みて経過を見るか?”
のいずれかである。
が、ここで重要なことは
その決定をするのは患者さんであって、あなたではない
ということである。
ここを履き違えてはいけない。
が、患者がその決定はあなたに任せると告げたらどうだろうか?
と言えば、このようなケースレポートを参考にしてあなたが決定をするしかない。
患者さんは、
Implantは絶対に嫌なので残せるものであれば、なんとか残したい
と希望された。
これが私がどう言う治療をするか?に大きく影響する。
歯内療法学的診断(2022.7.12)
#31
Pulp Dx:Previously treated
Periapical Dx: Symptomatic apical periodontitis
Recommended Tx: Re-RCT
前医がほとんど治療をしていないことからRe-RCTとなった。
ここで重要なことは、
Previously Treatedの症例なので(既に前医が経路を掘っているためにその修正が難しく)根管充填がPoorになりやすい
という事実を紹介元に周知させることである。
でないと、あなたが下手だと思われる可能性がある。
が、成功率は尖通すれば90%あるのでなんとか頑張るだけである。
Re-RCT(2022.7.12)
ポイント試適した。
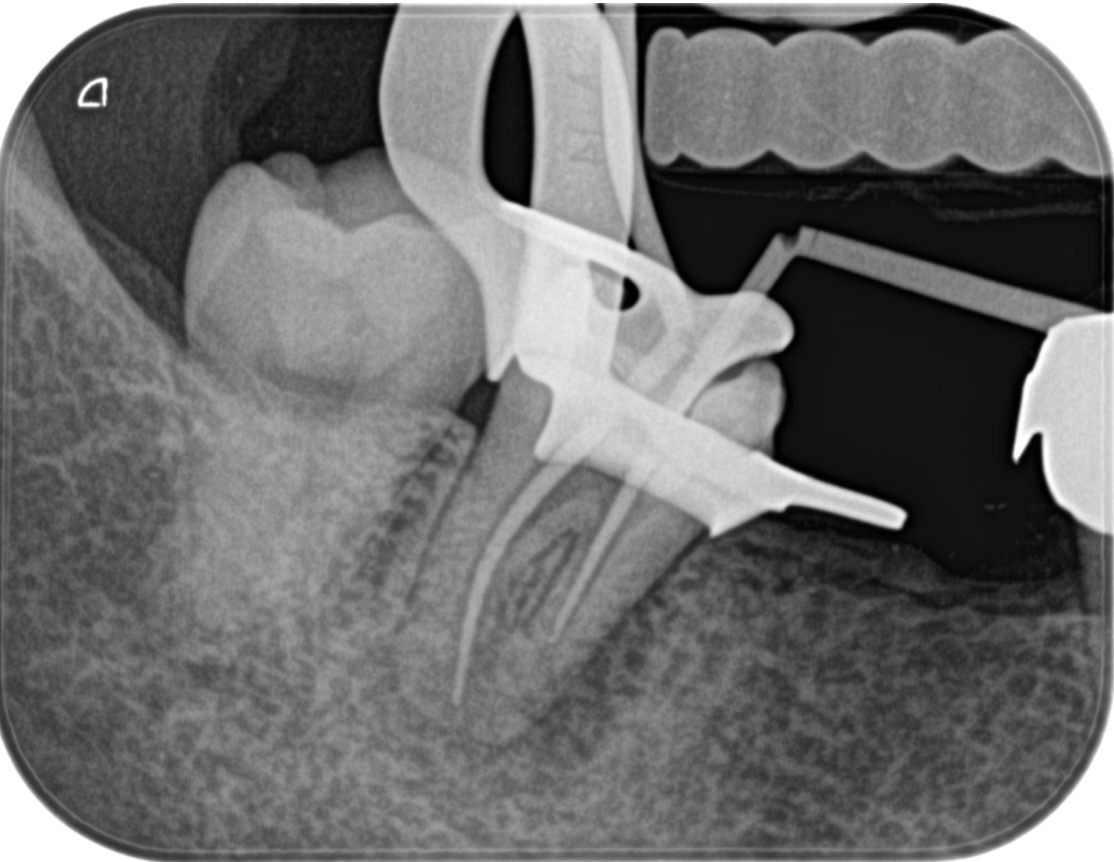
遠心根は穿通し、いい位置にGutta Perchaがあるが、近心はかなりアンダーだ。これは近心が尖通ができなかった事による。
近遠心根共にMAFは#50.03であった。
#40.04 Gutta Percha+BC sealerで根管充填している。が、パフはなかった…
これで90%の成功を担保できるか?はわからない。
が、少なくともその可能性はあるかもしれない。
問題ないと判断して根管充填した。
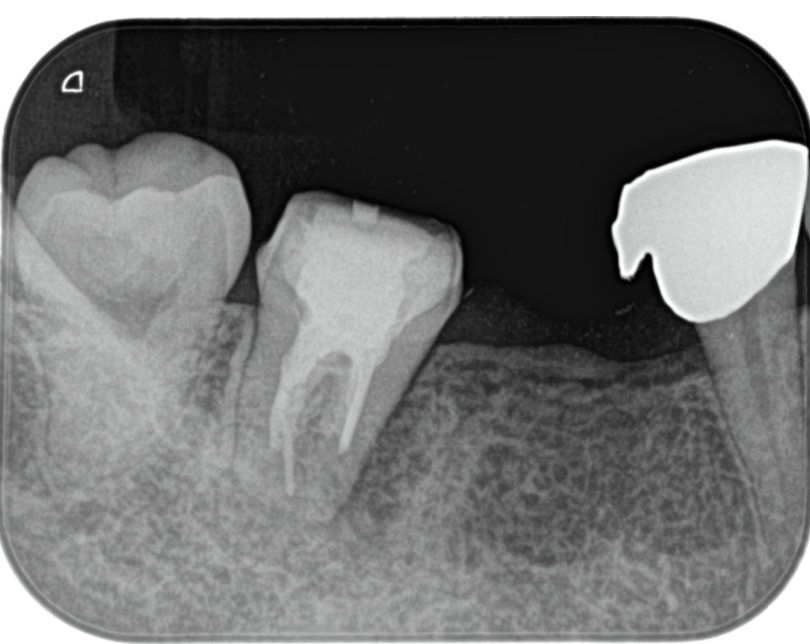
我ながら…へぼい根充である。。。
が、これは
Previously treatedの症例なので起きたこと
である
とかかりつけ医には十分説明しなければならない。
ということでこの惨劇?から半年経過した。
#31 Re-RCT 6M Recall(2023.1.20)
咬合痛は術後2,3日で消失し現在は快適に過ごしている
という。
術前検査で確かにBT(-)になっていた。
初診の時と状況は違っている。
あのへぼい根充でそこまで行くのだろうか?
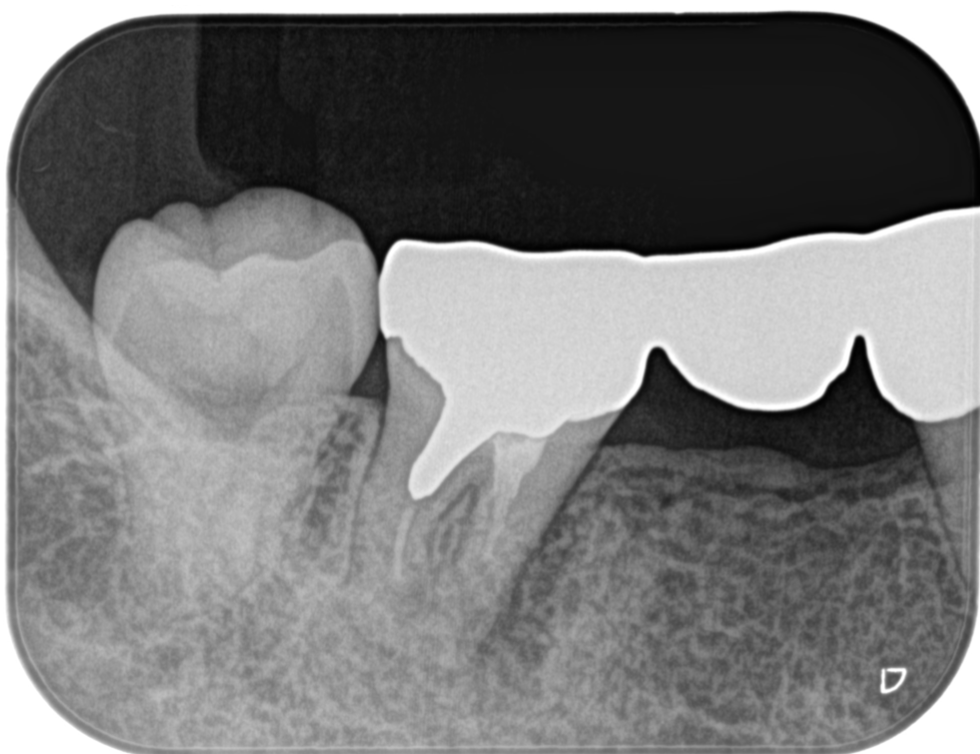
デンタルを撮影した。
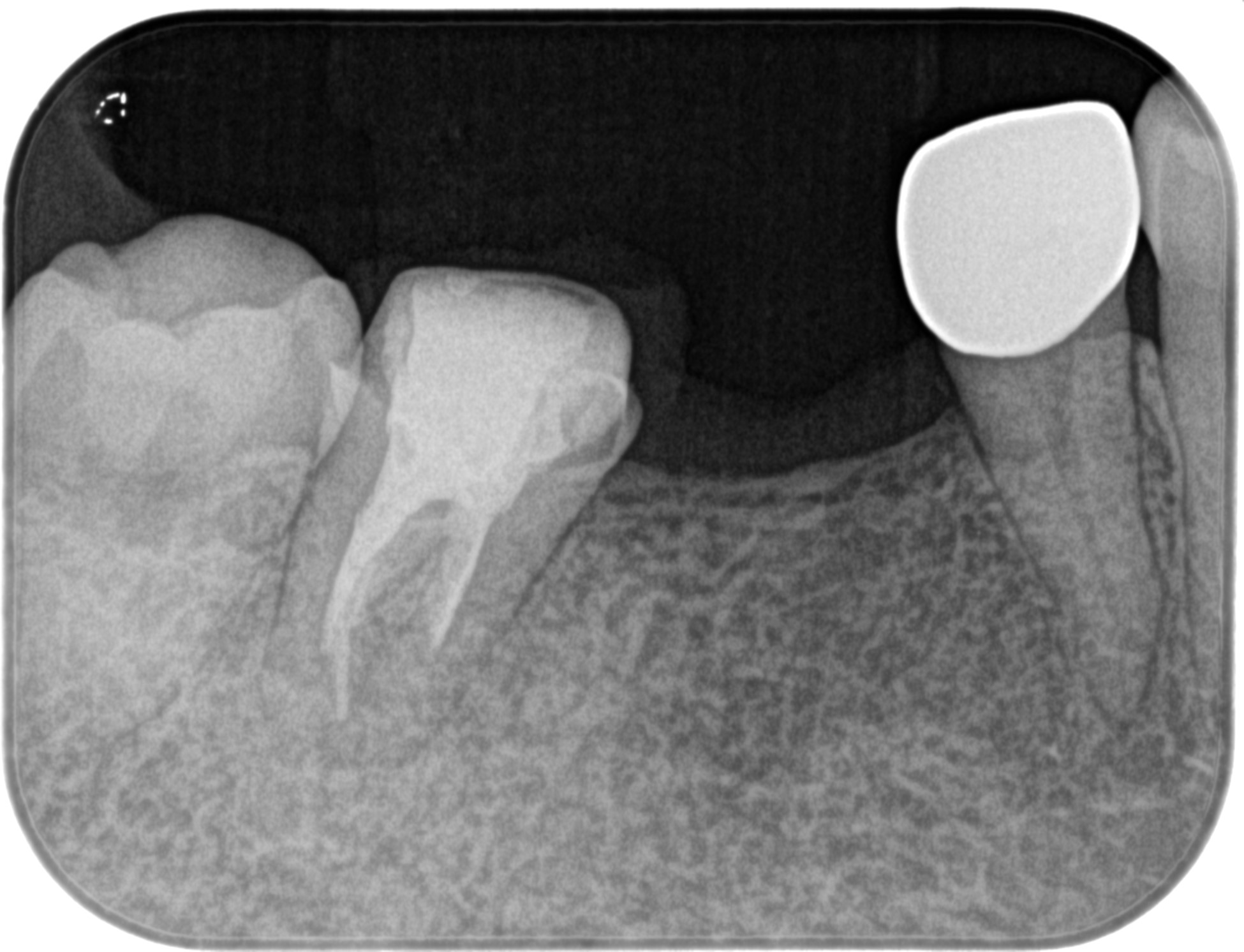
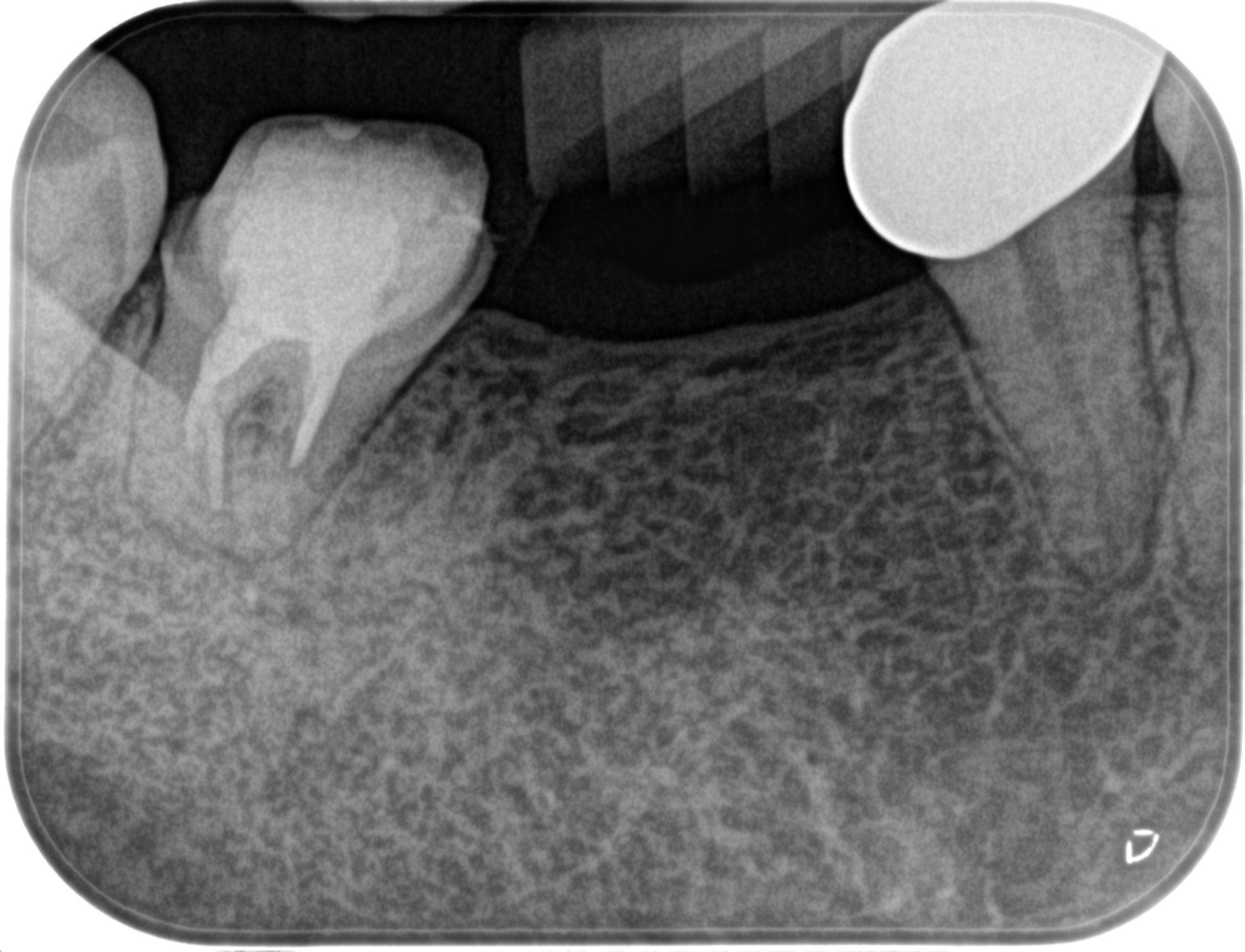
歯根の周囲を取り囲んでいた大きな歯槽骨の欠損は消失している。
何度も言うが
根管充填はへぼい?にもかかわらずだ。
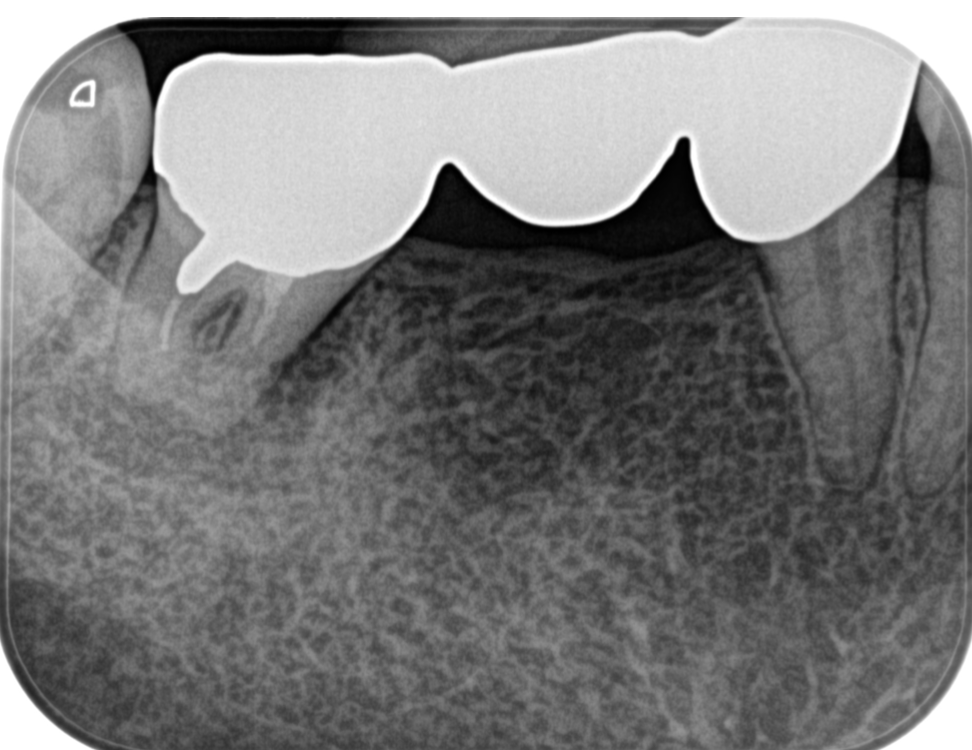
CBCTも撮影してもらった。

術前は歯根の周囲に歯槽骨がなかったが、半年経過して回復している。


近心根はアンダー根充であったが歯槽骨がかなり回復している。
次に遠心根を見てみよう。
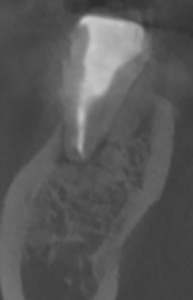
遠心根もかなり回復している。
術前術後を比較してみた。
と言うことでかかりつけ医には最終補綴へ移行していいと伝えた。
ただ、FPDはやめてほしいと告げた。
なぜか。
もし#31に再度問題が出たら治療がIntentional Replantation一択でその際に装着したFPDを壊さなければならなくなるからだ。
単冠で修復し、#30はImplantを入れてもらいたいと言う話をした。
さて。
こんなにへぼい根管充填でなぜ治療結果がこうもDrasticに変化しただろうか?
Keyは何だろうか?と言えば、この二つに尽きる。
1つは細菌を十二分に減らせる号数まで拡大したか?である。
もう一つはこれだ。

この二つが歯内療法成功の鍵になっていることは言うまでもない。
基本がここでも生かされている。
この症例で私はUSCの先輩でもある、
Sabeti 2006 Sabeti 2006 Healing of Apical Periodontitis After Endodontic Treatment With and Without Obturation in Dogs
の文献にあるこの言葉を思いだす。
In conclusion, teeth do not fail because of poor filling but because of poor cleaning and shaping.
The success of endodontic treatment will ultimately depend on the elimination of microorganisms, host response, and mechanical closure (coronal seal) of treated root canals that may provide a potential for future bacterial contamination.
またエンド専門医がラバーダムかよ!と肩肘張らずにあなたも臨床に取り入れてみましょう。
世界が変わるかもしれません。
そしてかつてFriedmanが言っていたように、
Endodontistとして重要なのは綺麗な根管充填の写真ではなく、ラバーダムするなど細菌の減少に配慮した臨床である
と言う論陣は意味を成していることは言うまでもないだろう。
明日からは違うあなたに?なってください。