紹介患者さんの治療。
主訴は、
右上の根管治療中の歯の痛みが取れないし、治療が7ヶ月経過しても終了しない…
である。
まずこの主訴に私は違和感を禁じ得ない。
理由は、
7ヶ月経過しても治療が終了しない
という点である。
日本にはこういう案件が多い気がする。
貼薬して2回法以上で治療を終了しようが、1回法でそれを終了させようが、その成功率に違いがないというのが我々の業界の鉄則なのだ。
歯内療法科の期間は2年間だ。
1年生の時にそれであってもまあ何も言われないだろう。
言い訳もし放題だ。
口が開かない、麻酔が効かない等の言い訳が際たるものだ。
ところが、2年生で根管治療が1回で終わらずに、Faculty(指導医である)にCase認証=Swipeを得るためにCase Discussionをするのだが、そうした言い訳をしようものなら、
Facultyから、実際私も当時、叱られたが、
お前、その言い訳を日本に帰ってもするのか、誰に?患者に?!そんな奴は歯内療法専門医=Endodontistとは言わない!💢
と罵倒されたことを今でも覚えている。
こうした案件は、USCなら、Facultyに詰問されて留年が確実な案件だ。
かつて私の後輩のインド人のDr. Jayminが留年している😭

理由は、
手が遅くてケースが足りない(当時は非外科200ケース、外科10ケース)から
だ。
USC(私立大学である)で留年が意味することは、
お金が膨大にまたかかるということを意味する。
いくらか?といえば、
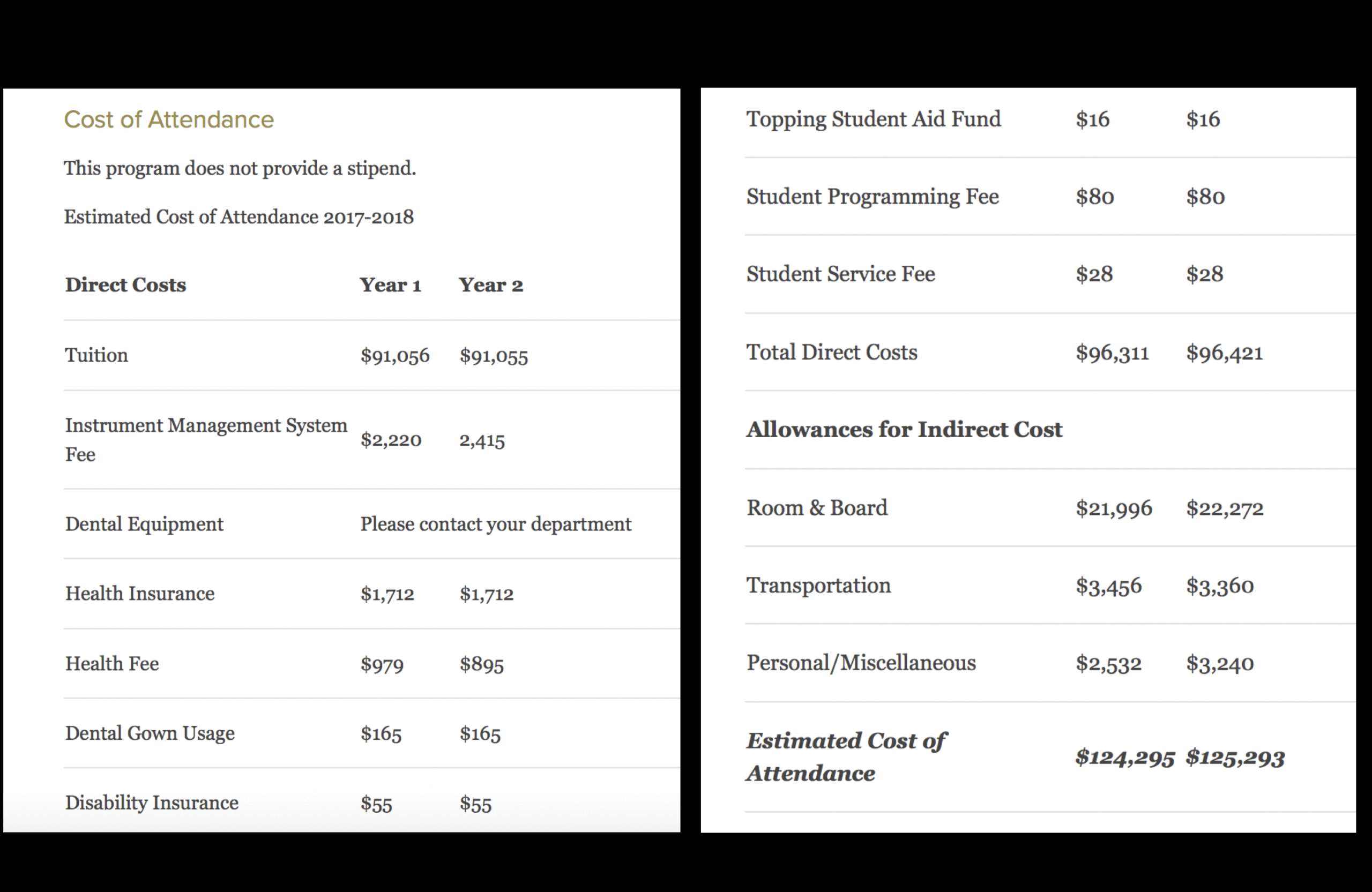
当時で、年間$125,000だ。
2014~2016当時、1ドルは120円程度であった。
つまり、
年間、$125,000×120円=15,000,000円かかる(2014~2016当時)
ことになる。
そう、私はこのため日本に戻ってきた時にはお金がほぼなかった。
が、アメリカで身につけた臨床的知識と臨床的技術があればそれは取り返せるのである。
私の周りで円をドルに変えて貯金するとか、株がどうだとか、そういうのに熱心な人がいるがいつも思う。
お金はあの世に持っていけませんよ、と。
話をケースに戻そう。
口腔内を検査し、PA, CBCTを撮影した。
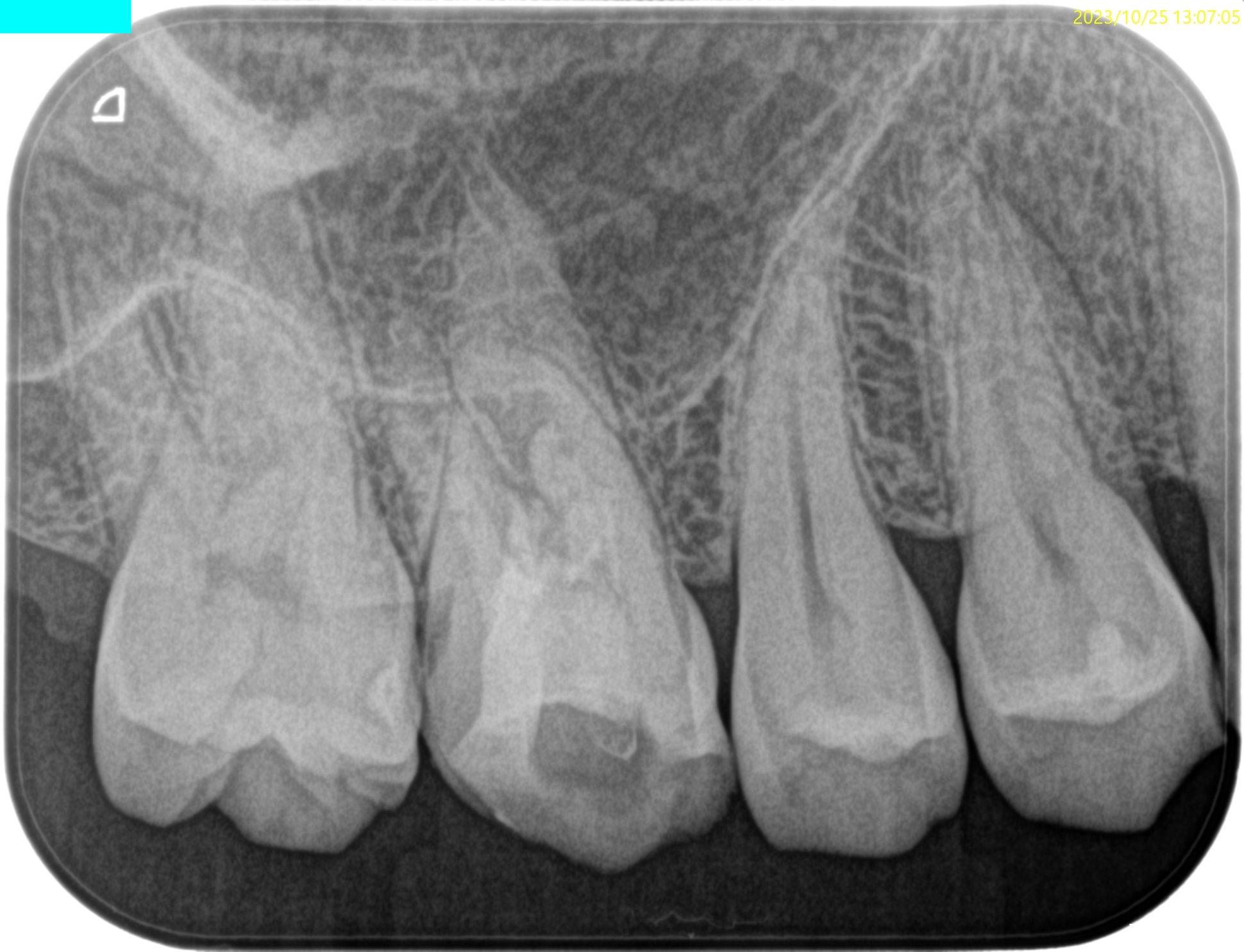
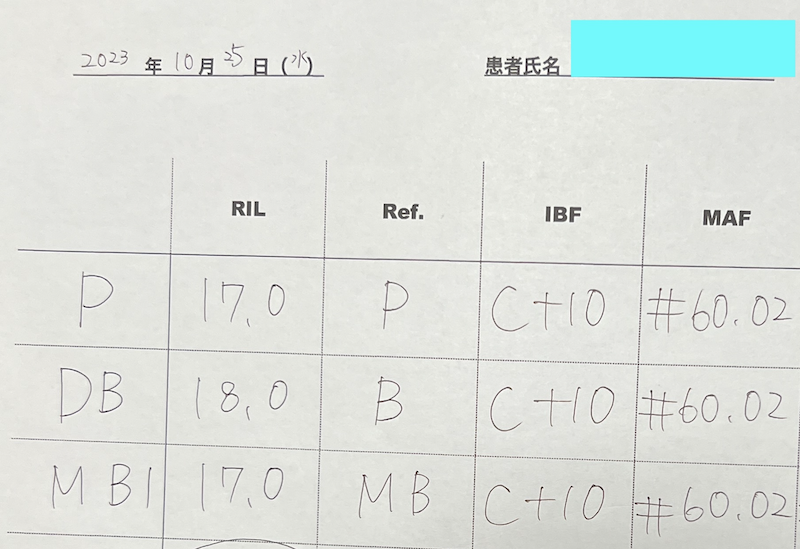
歯内療法学的検査(2023.10.25)

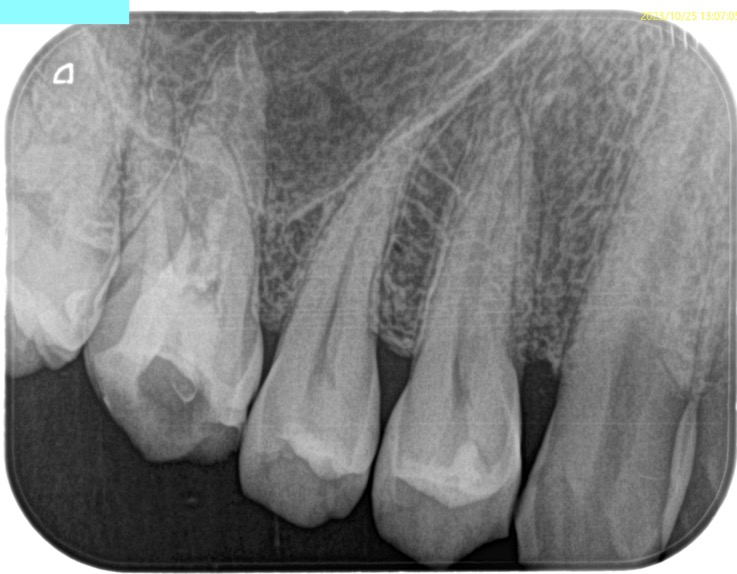
#3の治療は長期間に及んでいた。
PA(2023.10.25)
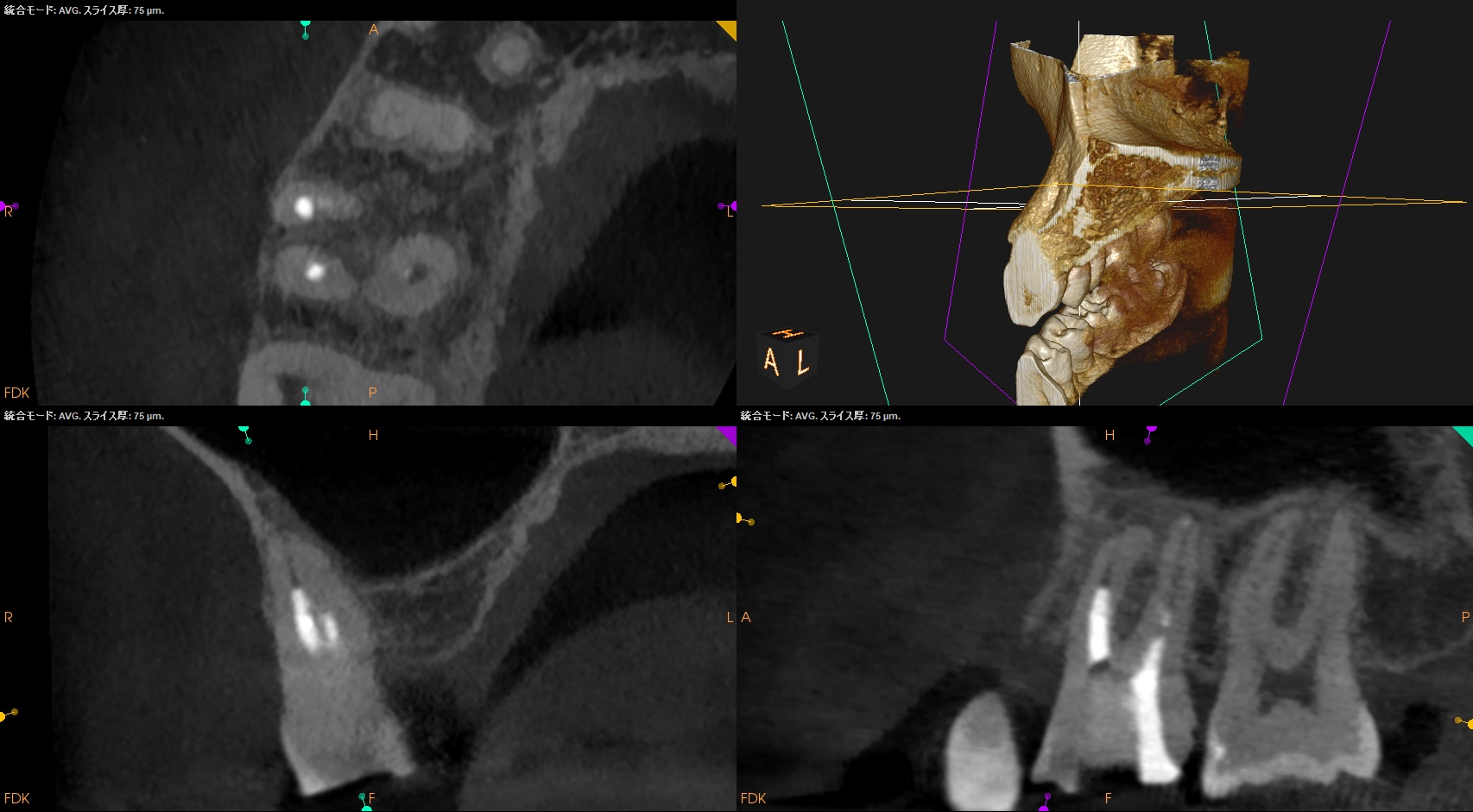
CBCT(2023.10.25)
MB
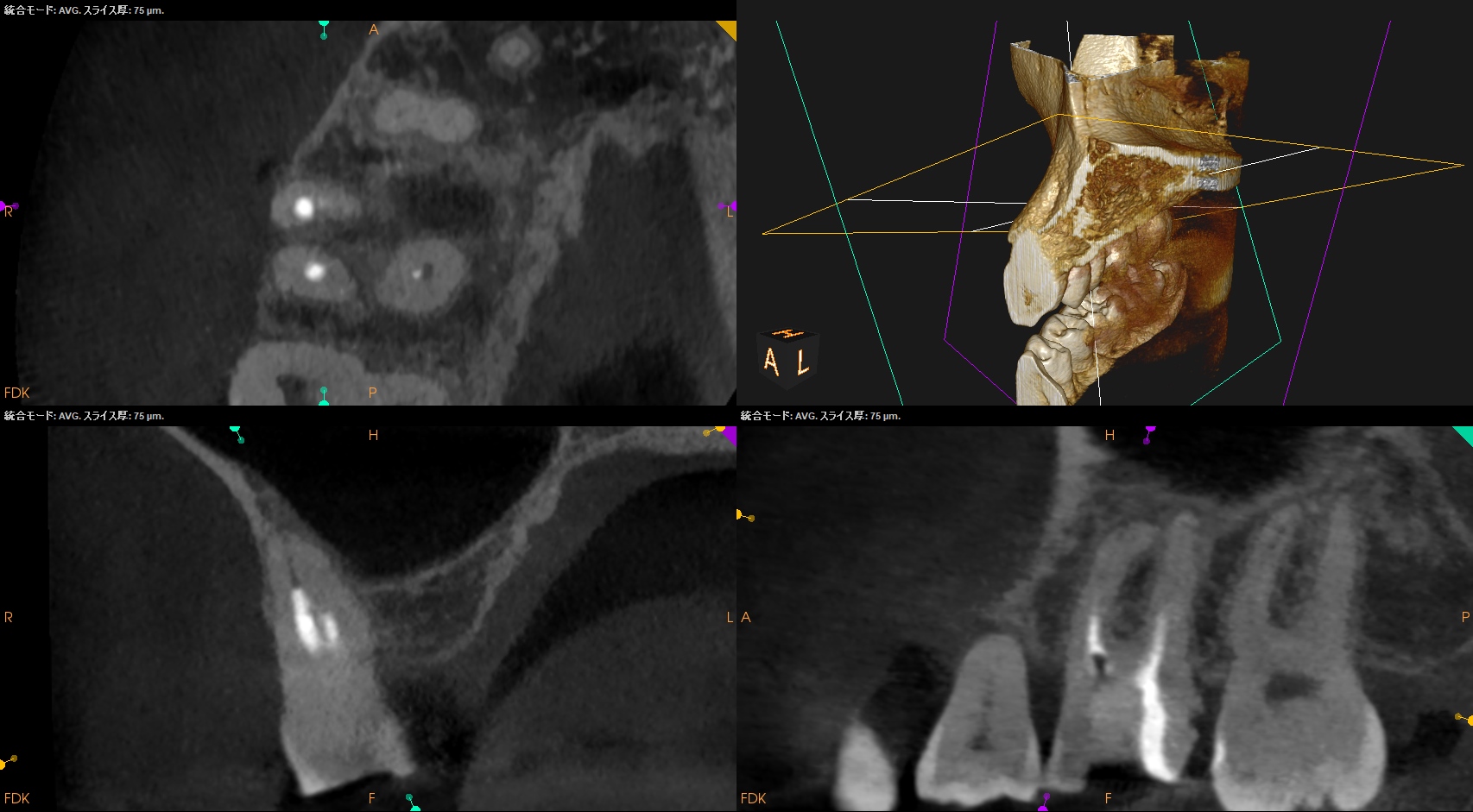
途中まで形成して、根尖部は触れていない。
これでは、治癒も何も起きないだろう。
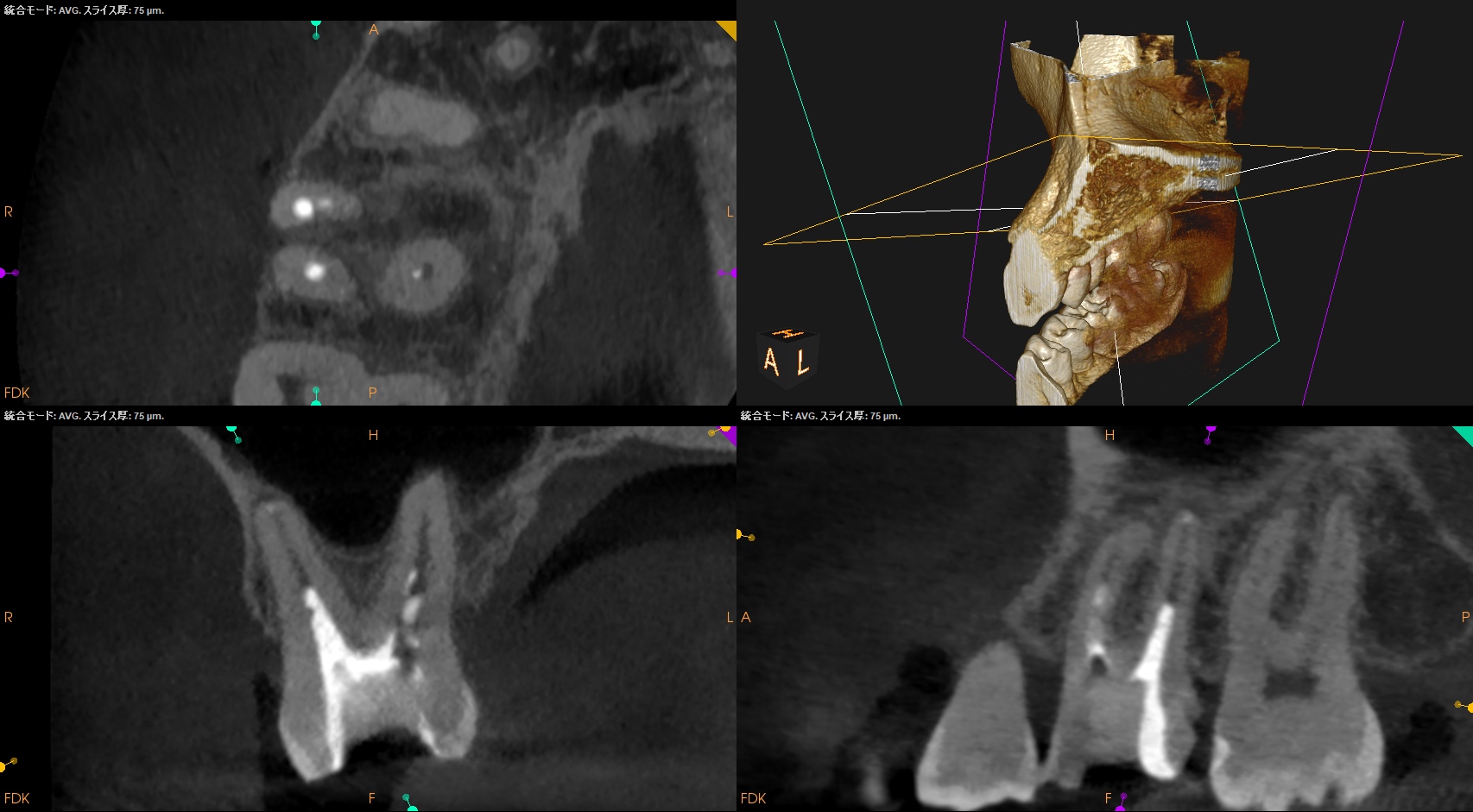
DB
ここも同じだ。
P
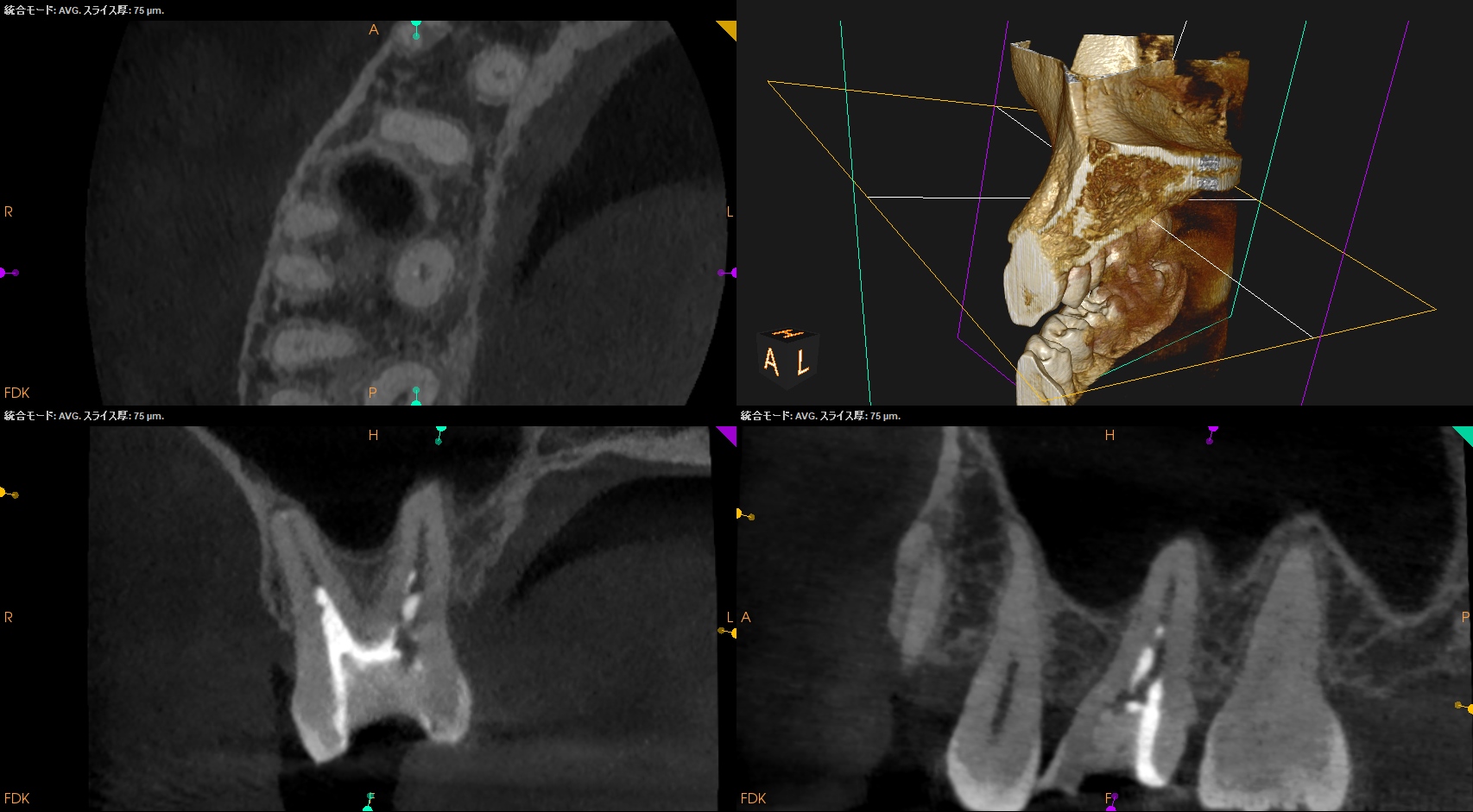
最も容易と世間で思われているPもこのざまだ。
ここから何が言えるか?だが、
前医は根管治療を7ヶ月かけてやったが何も終了していない
という臨床的事実だ。
私は思う。
歯科医院に喜んで何度も通院するDQNがこの世にどれほどいるだろうか?ということを。
みんな忙しいのだ。
さっさとやって終わってくれよ、が全てである。
USC時代も1回で終われなかった旨の言い訳を患者に言うと、放送禁止用語が返って来ることが何度もあった。特に、PG patientsでは、である。
そう。
歯科医院に通院し続けることに、価値など見出せないのである。
医科でそのような診療科がどこにあるだろうか?
私が年1、脳神経外科に通うのは脳動脈瘤がありそれが巨大化すると、破裂して生命の危険が起きるリスクがあるからだ。だから毎年、3月に通院している。
それは自分の健康のため、家族の生活を守るため、スタッフを雇用し続けていくため、患者さんに質の高い歯内療法臨床を提供し続けるため、である。
今、私が逝けば、家族やスタッフ、歯内療法で悩む患者さんが路頭に迷うことになる。
私にはそんな無責任なことはできない。
が、だからと言って何回も通院させるのはプロとして無責任だ。
たかが歯科治療に対して, “価値の創造” などできないのだ。
勘違いしないほうがいいだろう。
そこを履き違えている臨床家が数多くいるのが、この業界だろう。
歯内療法学的診断(2023.10.25)
Pulp Dx: Previously initiated therapy
Periapical Dx: Symptomatic apical periodontitis
Recommended Tx: RCT
ということで同日、治療へ移行した。
⭐︎この後、治療動画が出てきます。不快感を感じる方は視聴をSkipしてください。
#3 RCT(2023.10.25)
チャンバーオープンするとそこには…
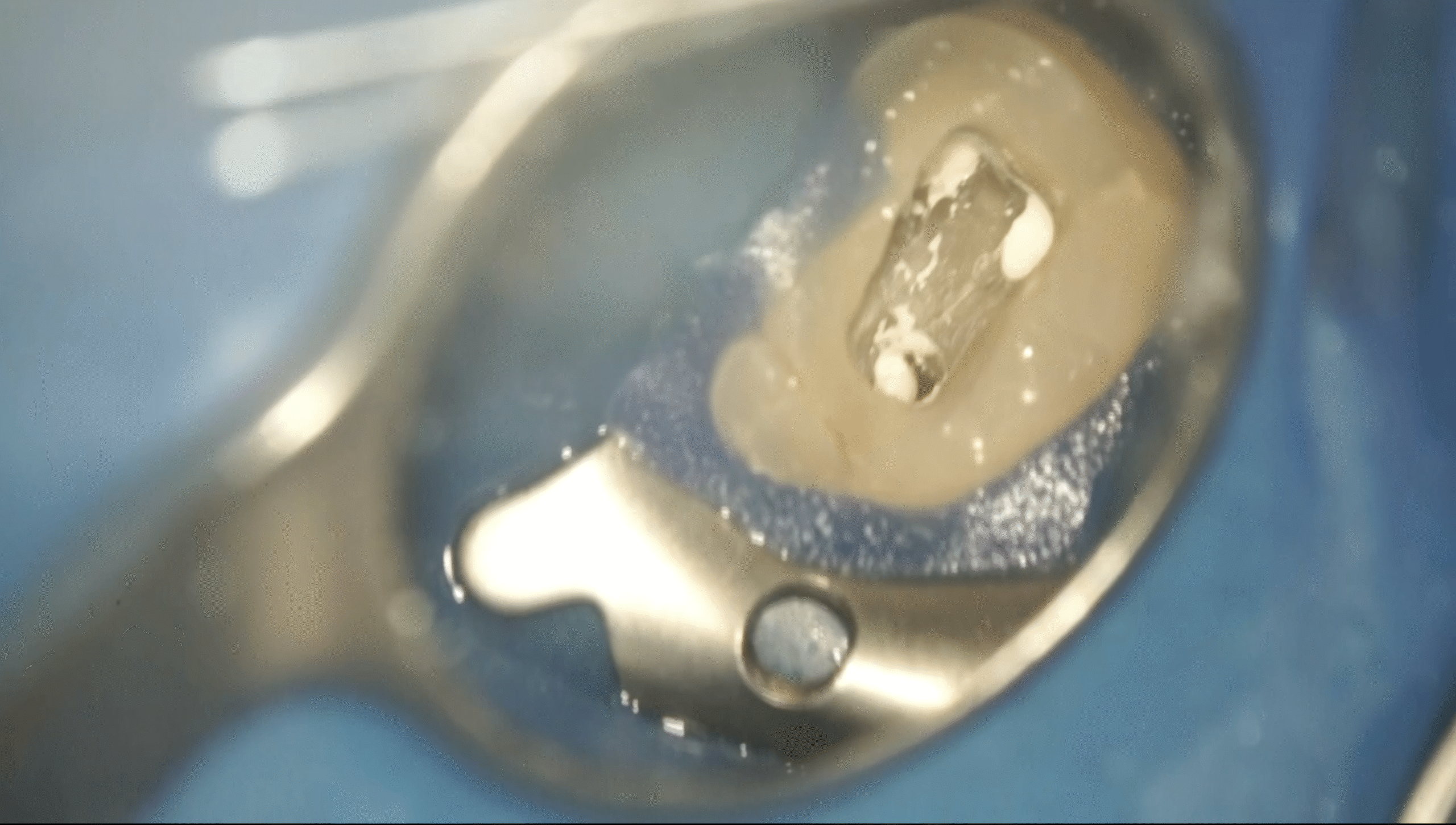
ネオダインが根管口部に詰められていた。
そうこれは…
PEDO RCTの根充材だ。
こんなものを根管口部に置いたら清掃できないでしょうに。。。
SXで根管口部をフレア形成した後に、長さを測定した。
上顎大臼歯の根管治療は、
P,DB,MB1をまず根管形成して最後にMB2の発見を目指す。
根管形成はHyFlex EDMで行うので根管の形状を見た場合、それほど湾曲した根管ではないので私はHyFlex EDM #25.Vからスタートした。
さて、MAF(最大拡大号数)の決定方法だが以下の動画がその根拠を表している。
DB
P
MB
DBは作業長まで挿入するとラバーストップがReference Pointにタッチした。
Pは作業長まで挿入するとラバーストップとReference Pointまでの距離がほぼ付きそうだ。
MBも同様である。
が、根尖病変はない。
が、前医はラバーダムなく、7ヶ月も根管治療をしていた。根尖病変がないだけで既に根管に細菌感染は起きているのかもしれない。であれば、#40.04で終了するのは心許ない。ということは、この時点で私はMAFが#60.02になるのである。
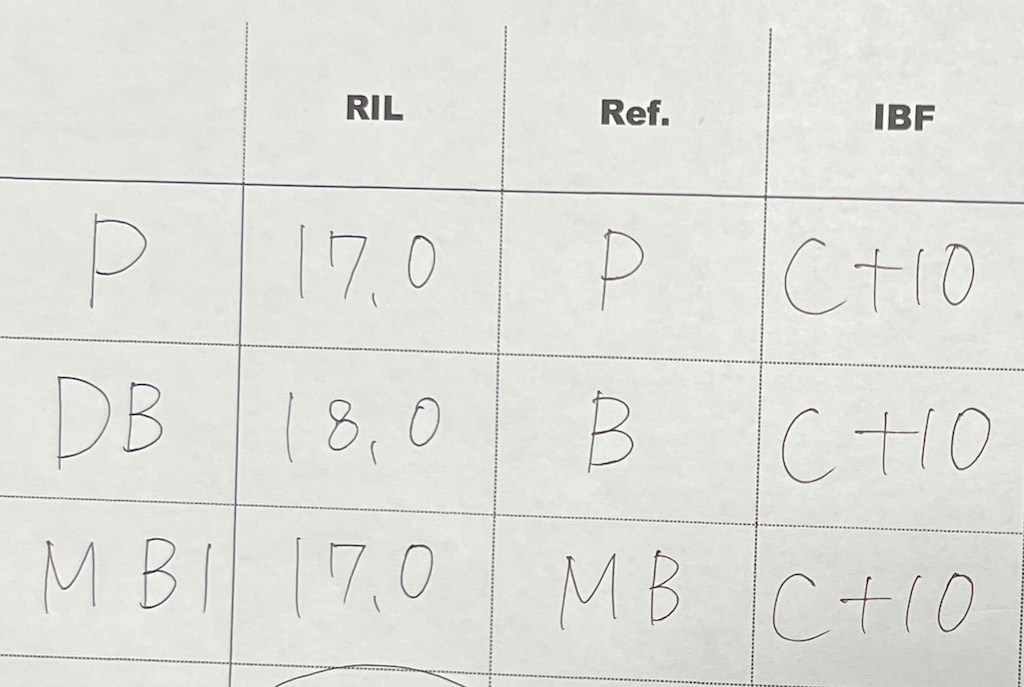
工程表は以下だ。
この工程表には、上記の“私の心”がそれを決めさせているのである。
次に各根管を#40.04で形成した。
最後が#60.02である。
BC sealerを用いてSingle PointでP,DB,MBを根管充填した。
MB2はMB1の上部で合流していた。
といっても、だ。
仮に未形成でも、
Apicoectomyすればいいのである。
それが私には、全く難しく感じない出来事である。
術後にPA, CBCTを撮影した。
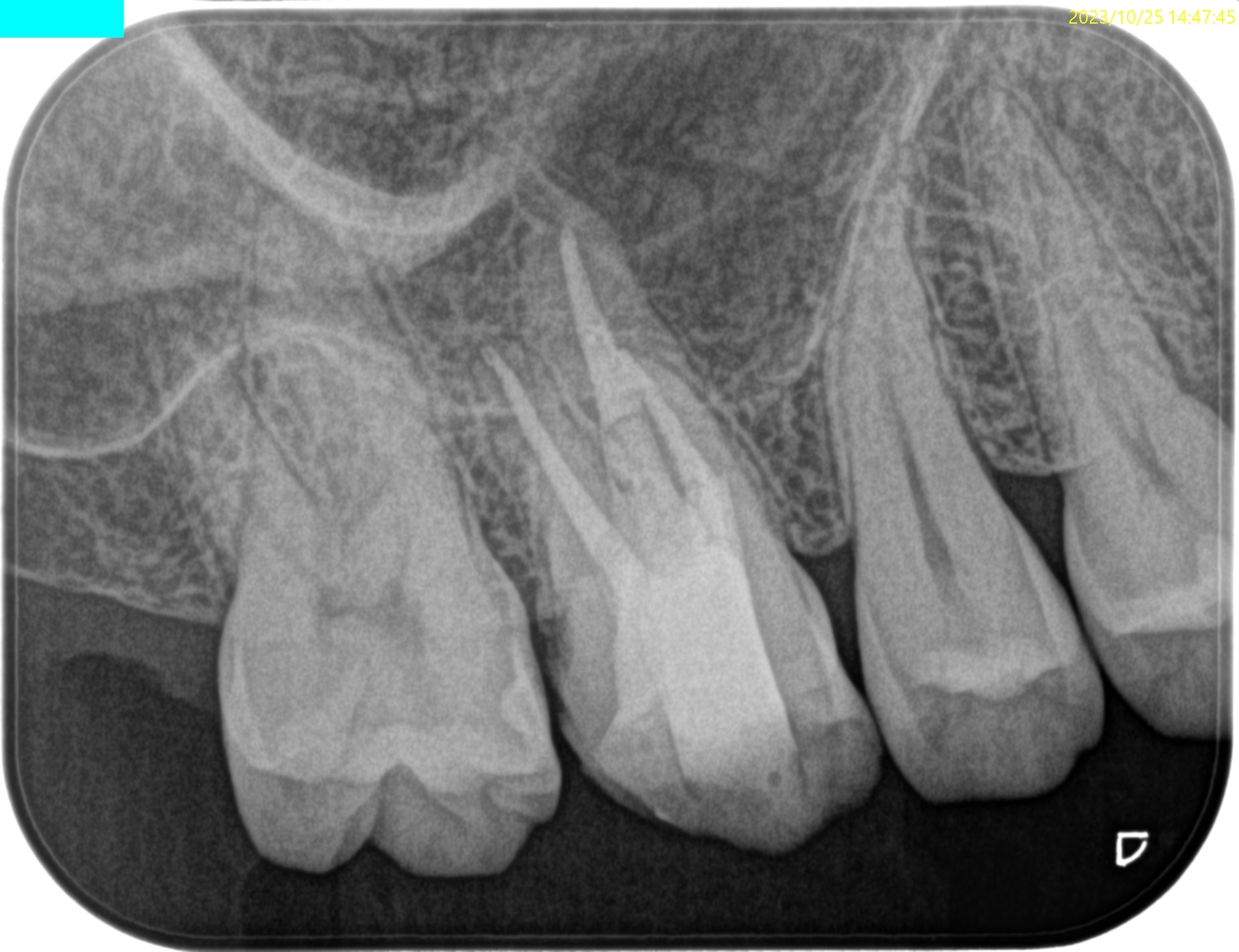
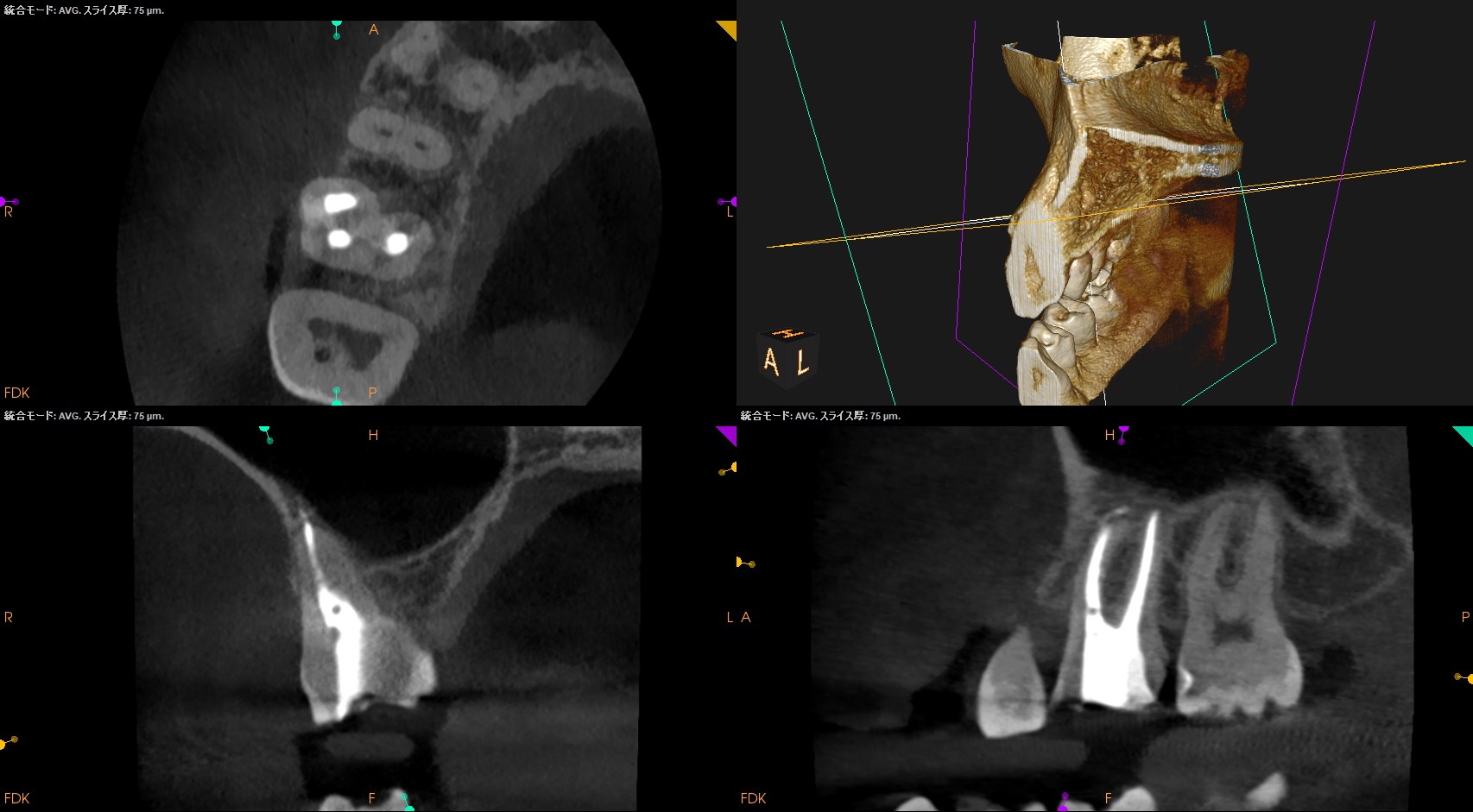
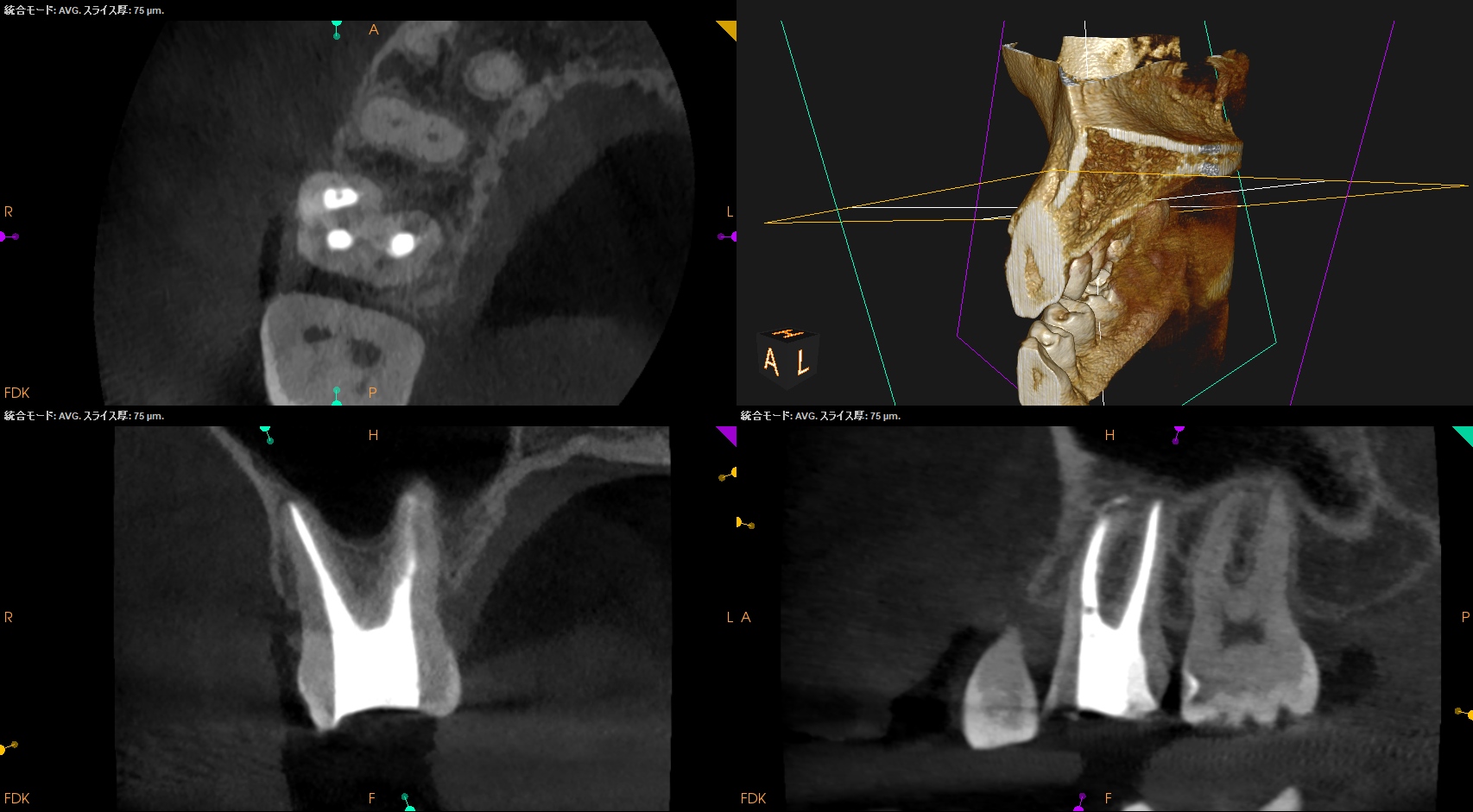
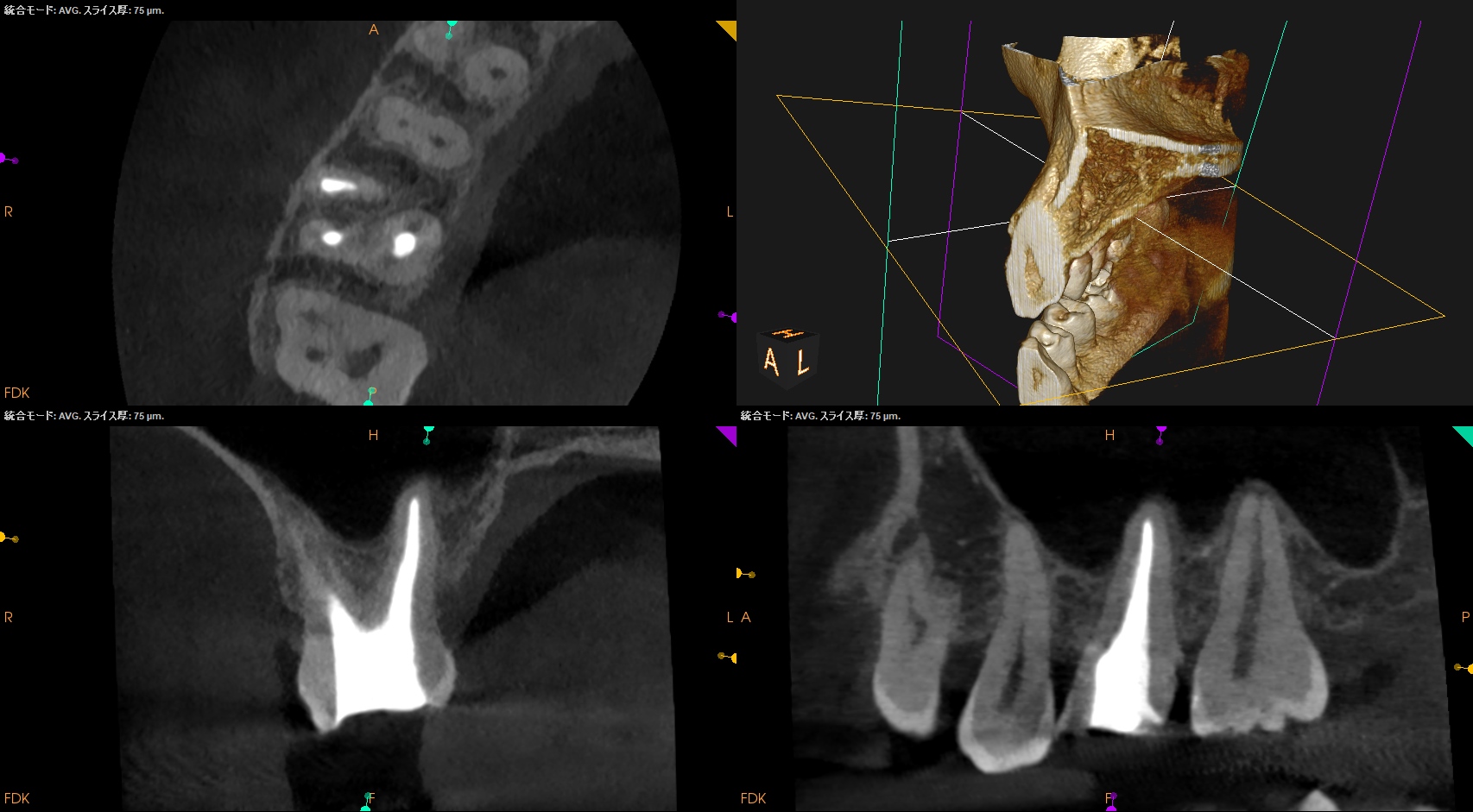
根尖病変はないので痛みが消失すれば最終補綴はOKだ。
またこの歯がどうなったか?その結果をお伝えしたい。