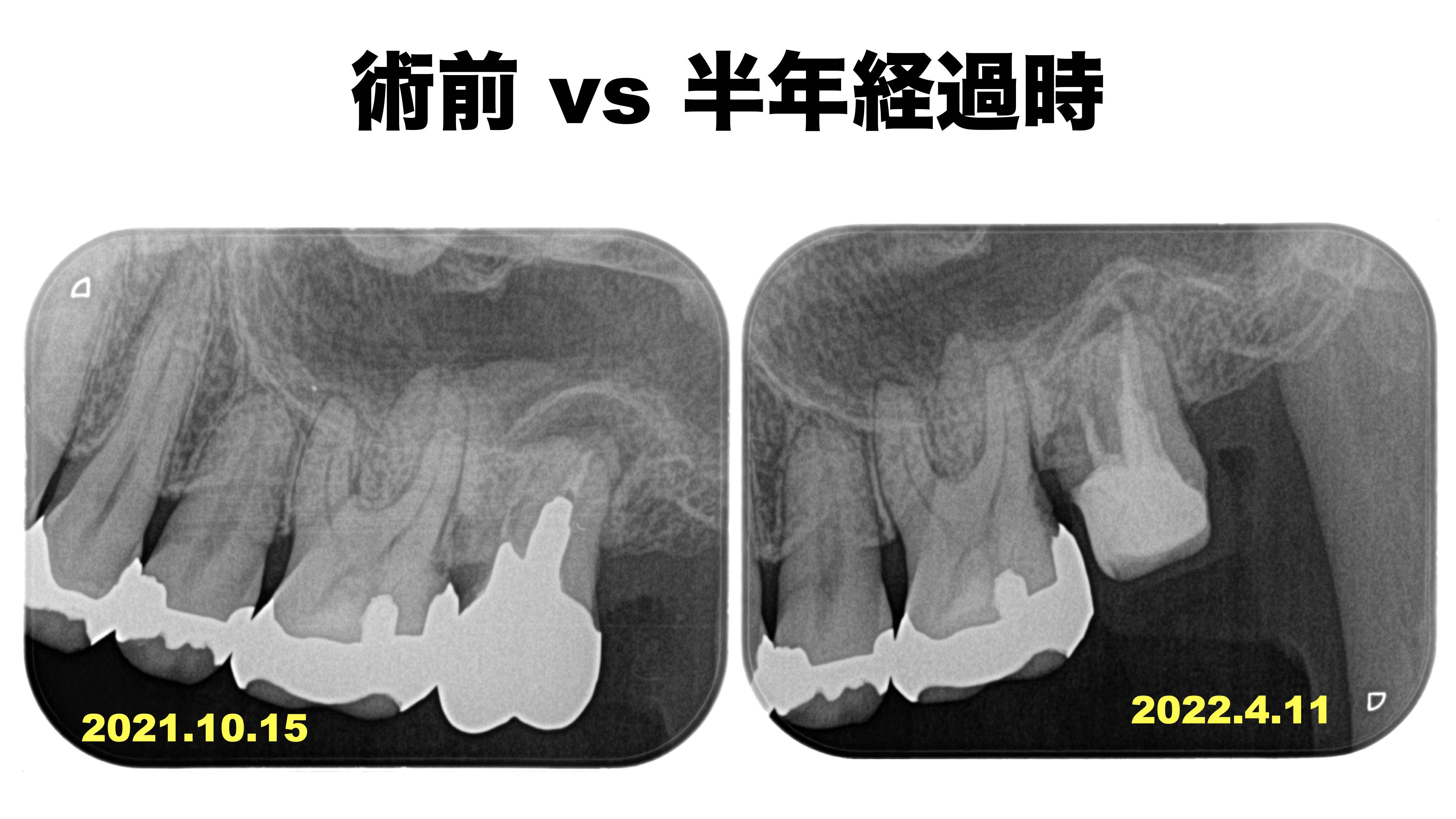
紹介の患者さんの経過観察。
初診は2021.10.15
歯内療法学的検査は以下になる。
#14 Cold+3/3, Perc.(-), Palp.(-), BT(-), Perio Probe(WNL), Mobility(WNL)
#15 Cold N/A, Perc.(-), Palp.(+), BT(-), Perio Probe(WNL), Mobility(WNL)
PAは以下になる。
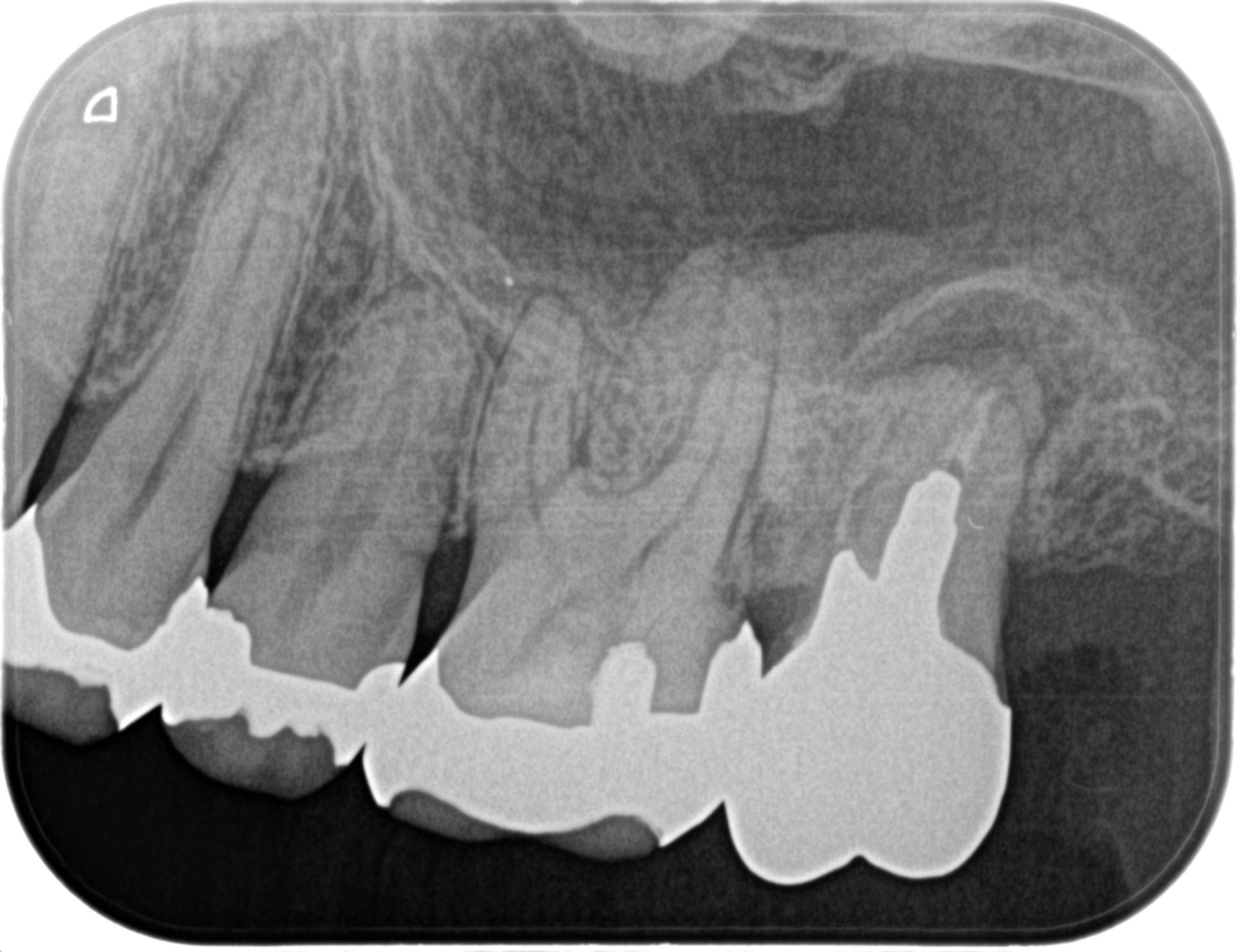
根尖病変はあるが、根管形成はほとんどされていない。
再形成の有効性がある可能性が高いと言える。
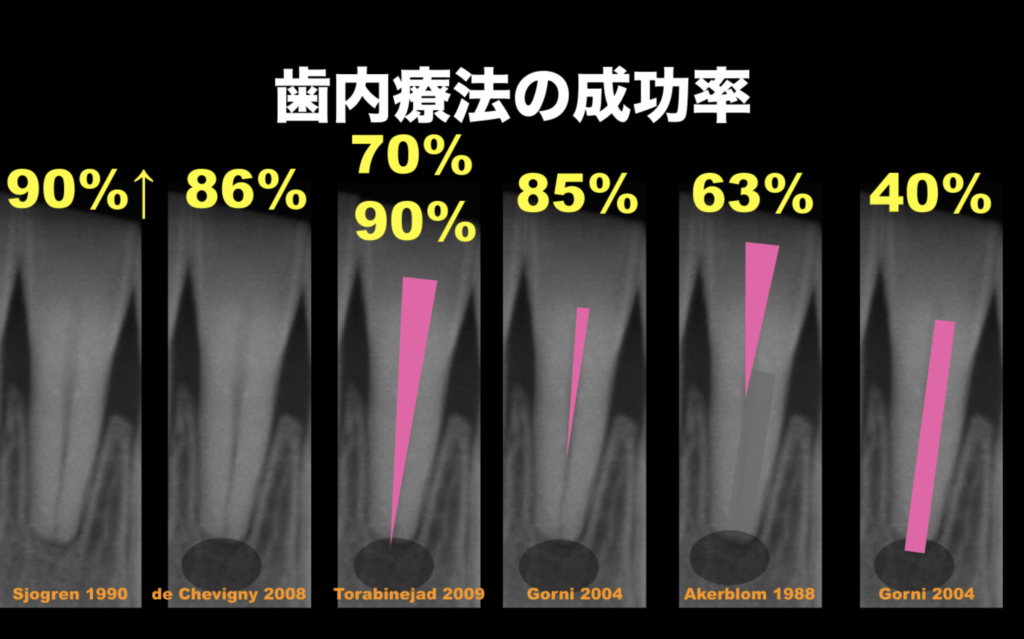
以下の成功率での85%(90%)に該当する。
病名は以下になる。
Pulp Dx:Previously Treated
Periapical Dx:Symptomatic apical periodontitis
Recommended Tx:Re-RCT+Core build up with Fiber Post
再形成が可能であるという事実を告げた。
患者さんは治療計画に同意したので、再治療が開始された。
Re-RCT(2021.10.21)
クラウンとメタルポストコアを除去して、再根管治療が行われた。
治療内容の詳細は以下になる。

MBは閉鎖根管であった。#60.02まで拡大形成している。
DBは作業長が11.5mmであった。再治療で根尖病変があるので0.5mm引いて作業長とした。
P根はIBFがK #30である。かなり大きなファイルがIBFである。この根にはGutta Percha Pointを使用できなかったのでMTAを用いた。
なぜBC Puttyではないのか?といえば、私の個人的な意見だが
BC puttyは根管充填においては扱いが難しいと思う。
外科や穿孔修復ならまだしも根管ごと詰めるのは私にとっては難しいので、
根管そのものの充填にはMTAを今でも用いている。
根管充填した。

恥ずかしながら口蓋根のMTAセメントは溢出してしまった。
私は犯罪者だろうか?
以下の文献を紹介する。
Mente, Friedman 2009 Mineral trioxide aggregate apical plugs in teeth with open apical foramina: a retrospective analysis of treatment outcome
MTAを根尖から突き出して治療の予後に影響があるかどうか調べた文献である。
結果は以下のようになった。
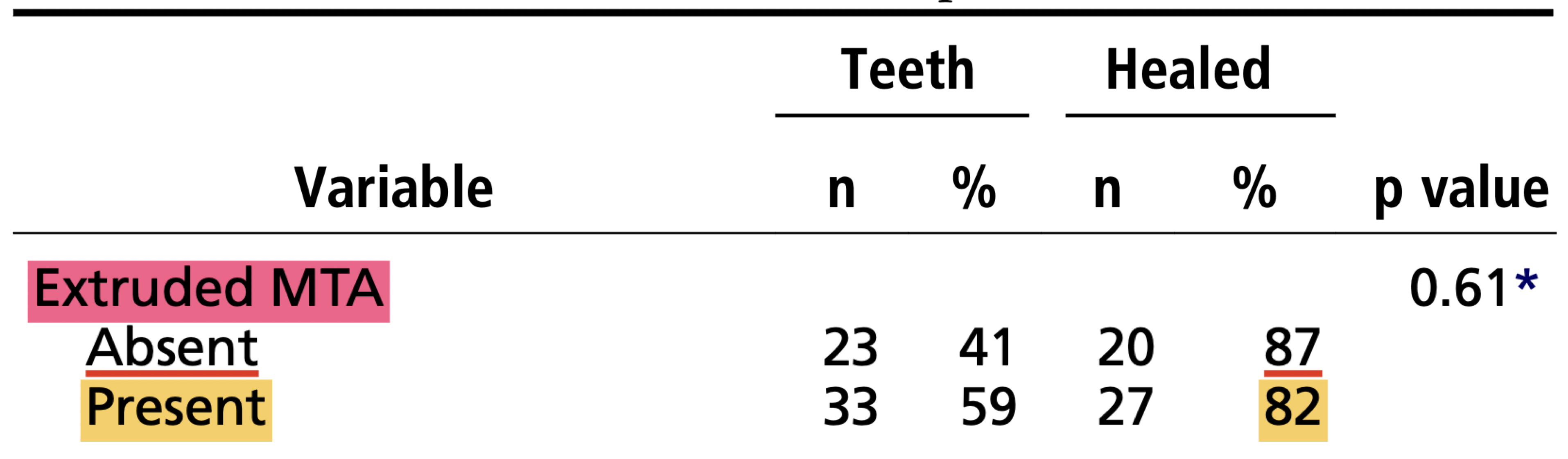
突き出たMTAがない場合、治療を行い根尖病変がなくなる確率は87%で、
突き出ても、根尖病変が消える可能性は82%あり
この二つの環境に有意差を見出していない。
ということは、臨床的にはMTAが飛び出ようと飛び出ない状況だろうと治療の結果に差はないということを意味する。
つまりここでP根からMTAが飛び出ようと治療の結果には影響しないという意味である。
私はこの事実を患者さんに説明した。
そして残りの根管を根管充填した。
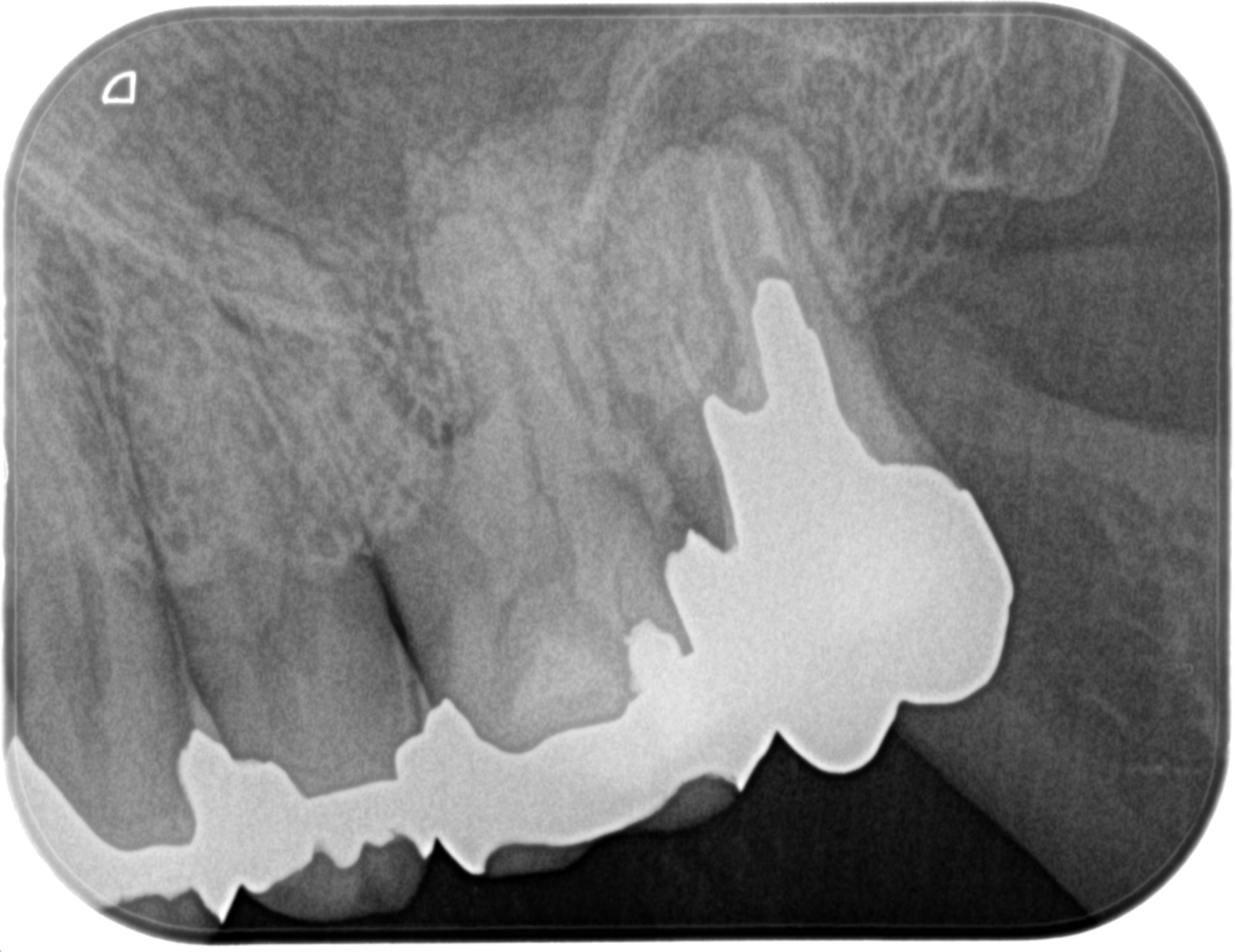
以下のPAになる。

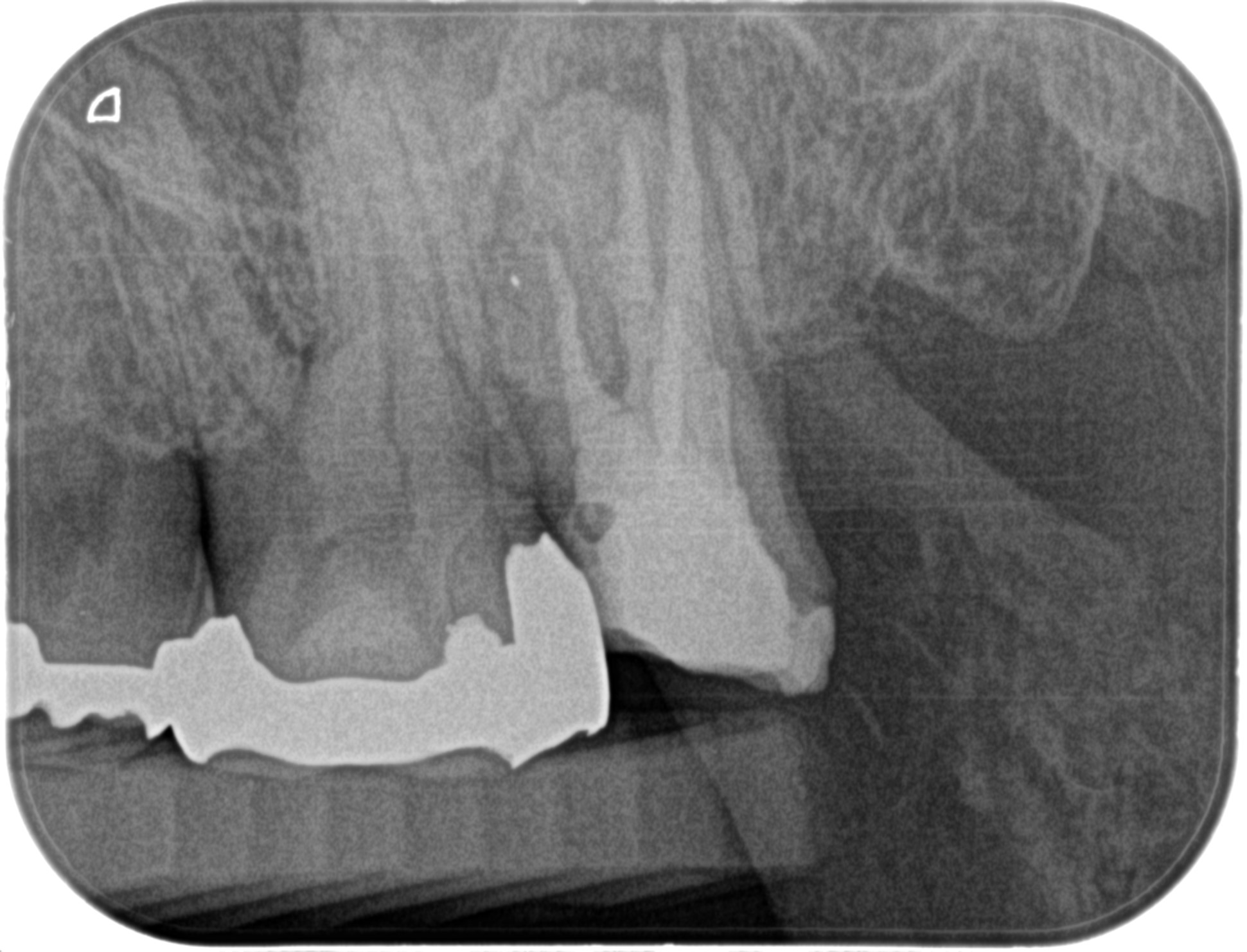
さあこの治療から半年が経過した。
PAでその結果が判明し始める時期である。
患者さんの歯を検査したが臨床症状はない。
術前のPalp.(+)は消失している。
Re-RCT 半年経過時(2022.4.11)
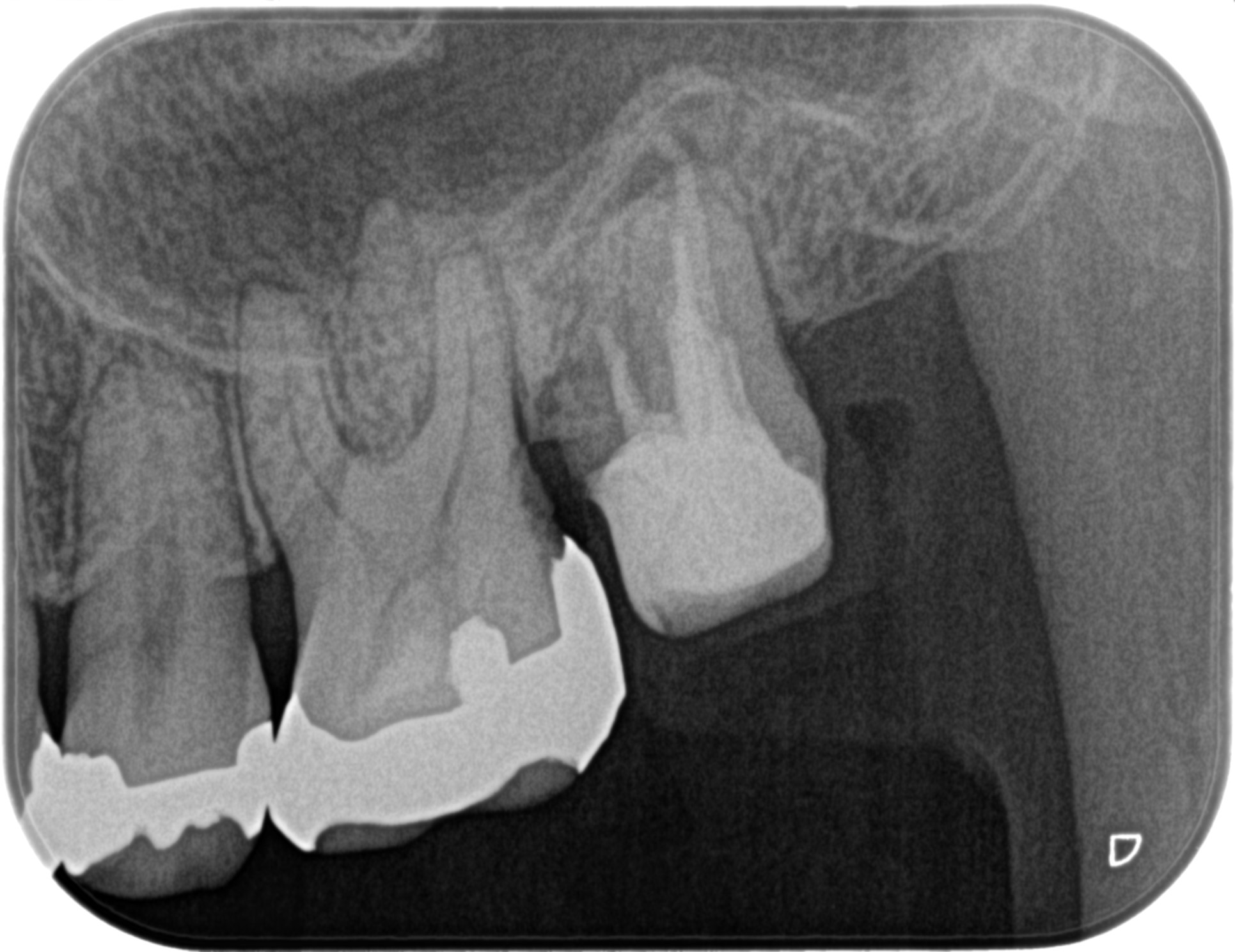
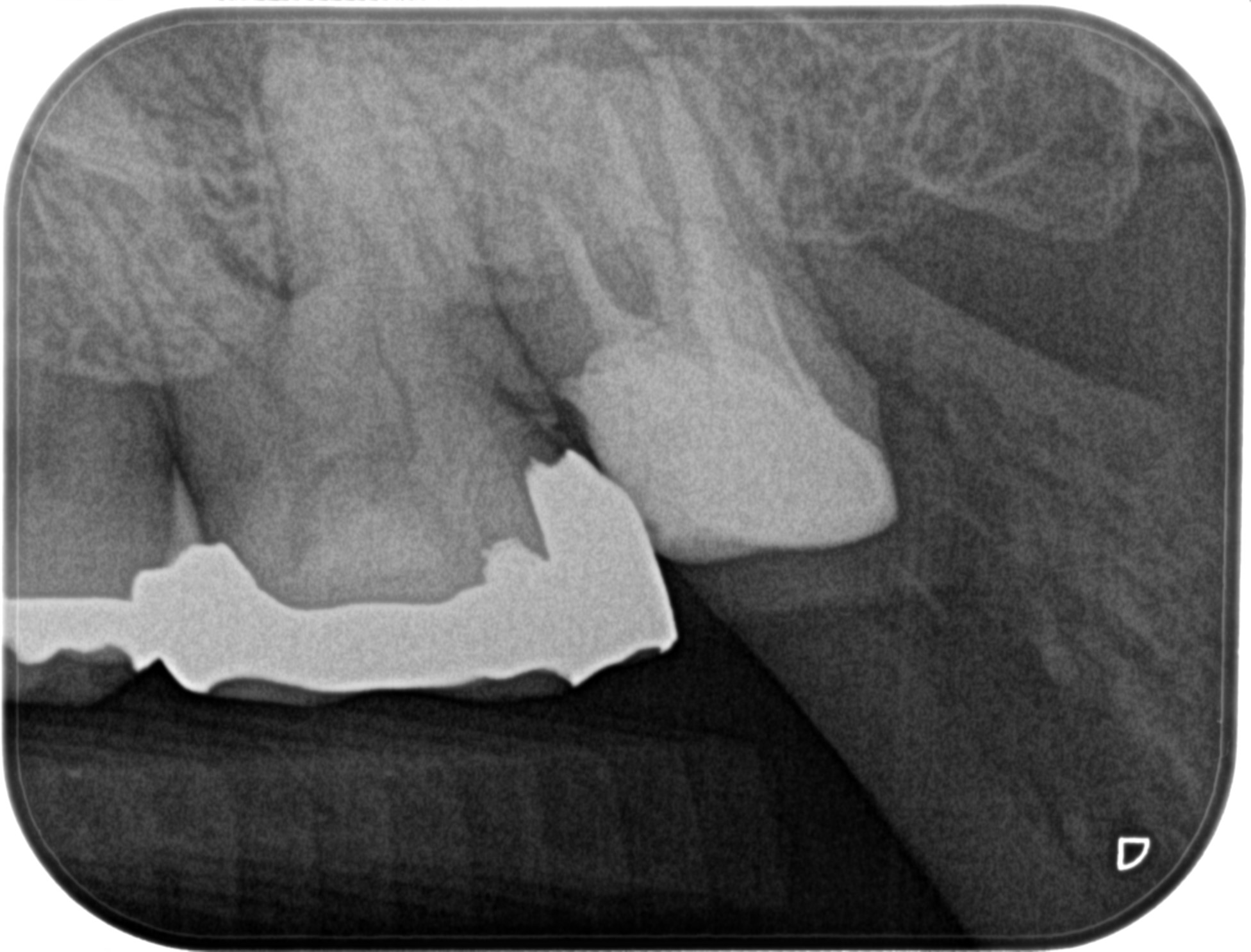
根尖病変は劇的に小さくなっている。
術前の見込み通りである。
ここで患者さんには最終補綴を行っていいというお話をした。
次回はまた半年後である。
問題がこの後出れば、Intentional Replantationとなる。(患者さんが残したい場合)
以下、患者さんの感想。
治療していただき、ありがとうございました!
押さえると痛かった歯ぐきはもうどうもありません。
こんなに一般歯科医師と歯内療法専門医で治療の結果が違うのか?ということに驚いています…
根管治療は専門医にしてもらうのが早いし、解決につながるということがよくわかりました。
これからも宜しくお願いいたします。
半年経過してPalp.(+)は消失した。
もっと早い段階からなくなっていたのかもしれないが、患者さんにはその記憶がない。
ということで再治療は無事に現時点ではおこなわれたと言っていいだろう。
次回は、半年後である。
その際にはCBCTを撮影していただいてそれをみなさんにも見てもらおうと思う。
次回までお待ちください。