紹介患者さんの治療。
この方も熊本の
けやき通り歯科・矯正歯科
さんからの紹介の患者さんである。
主訴は
右下の根の先に膿が溜まっている。治療が必要だと言われたのでお願いしたい
であった。
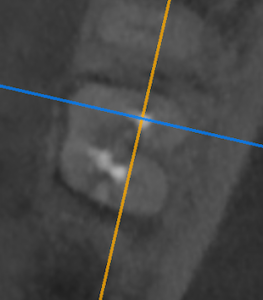
歯内療法学的検査(2023.4.24)
#30 Cold+8/3, Perc.(-), Palp.(-), BT(-), Perio Probe(WNL), Mobility(WNL)
#31 Cold NR/20, Perc.(-), Palp.(-), BT(-), Perio Probe(WNL), Mobility(WNL)
主訴はないので検査で特別な何かを再現することはできなかった。
PA(2023.4.24)
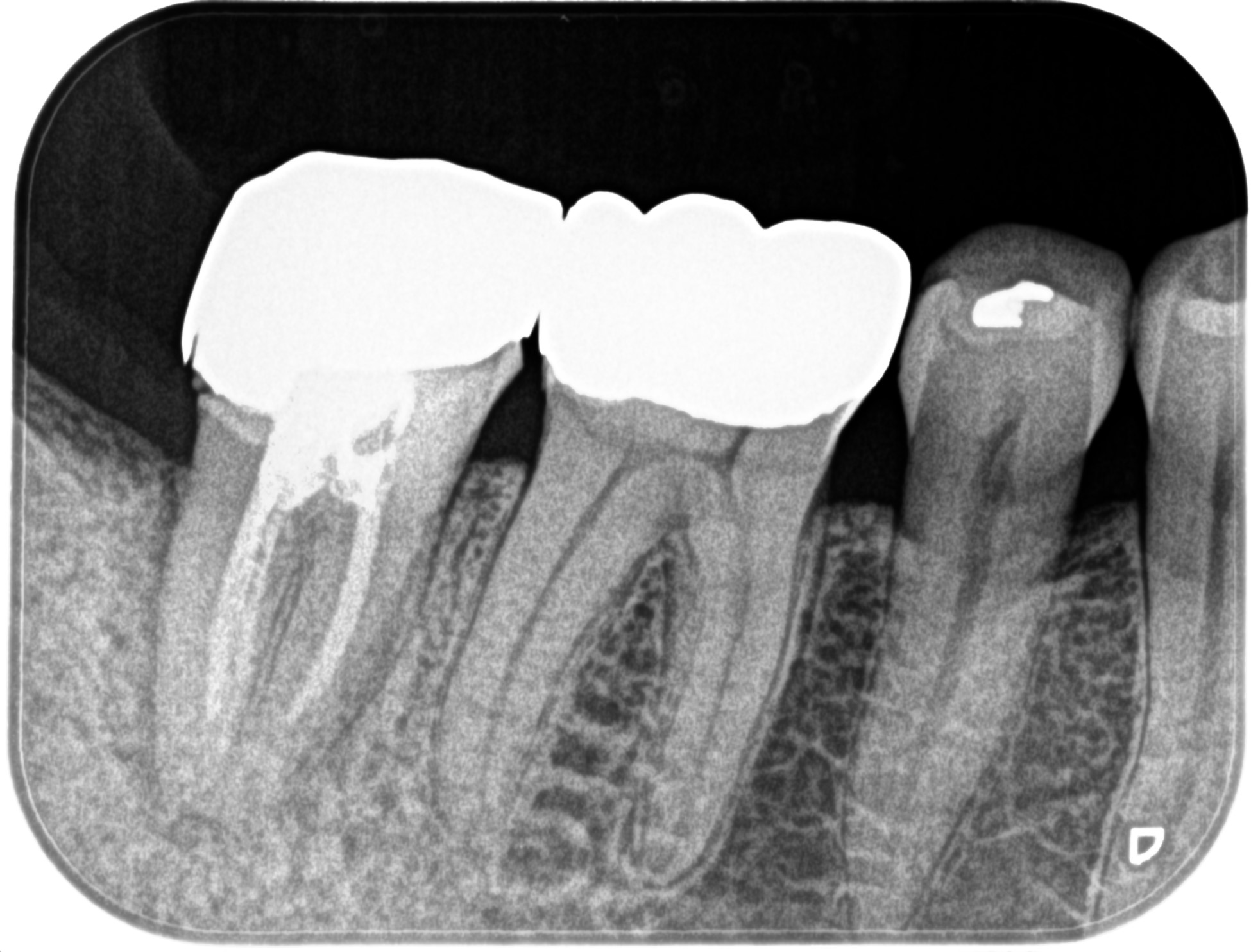

既に目一杯根管形成されている。
これでは再治療してもなかなか勝利は得られないだろう。
しかし、患者さんには臨床症状がない。
またこの根管充填の状態を見るに、前医はC-shapedの特徴を把握できていないようだ。
しかし…
それをGPに求めても仕方がないだろう。
そんなことを考えなくても、粛々と公金チューチューできるのが今の保険歯科医療制度なのだから。
そこには、
治療結果に責任を持つと言う医療者なら当然追わなければならない重責が排除されている
のだ。
この患者さんがどうなろうと、前医は知らないという姿勢だろう。
それでいいのだろうか?
それで増患するはずもなく、毎日毎日、経営コンサルタント(国家資格でもなんでもない)と何を協議するのだろうか?
インチキに振り回されるのではなく、
歯科診療そのもので患者さんの信頼を勝ち取ろうとなぜ思えないのだろうか?
治療内容に戻ろう。
PAを見た私の頭の中では、
Intentional Replantation
か
Re-RCT
か?
の二択
になっていた。
しかも、クラウンが全く適合していない。
治療するなら、
除冠
↓
歯牙内部の精査
↓
歯牙が保存可能であれば、
Intentional Replantation
または
Re-RCT
だろうなと瞬時に判断がつく。
が、PAからは
歯牙の破折も考慮しなくてはならないような画像(J-shaped lesion)
が見てとれる。
そこは治療の前に説明しなければならない。
いずれにしてもこれだけではわからないので、詳細はCBCTで判断することにした。
CBCT(2023.4.24)
M根
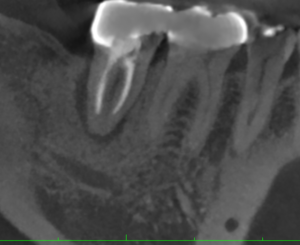
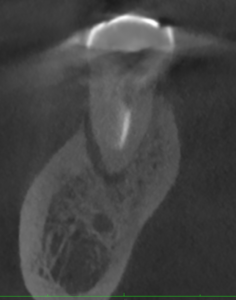
根尖部から歯根を取り囲むように病変が見られる。
歯牙が破折している可能性がある。
が、歯周ポケットは正常だ。
が、以前の投稿でそれはVRFの発見には意味をなさないことは説明済みである。
“直接見ないと”
わからないのだ。
そしてこれが最大の問題であるが、
VRFが存在してもCBCTには写らない
と言う臨床的事実である。
そうかもしれない…という“傾向”しかわからない。
DL根
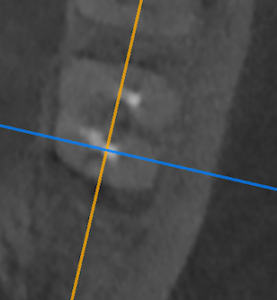

M根と同じような所見である。
破折しているかもしれない。
最後がDB根だ。
DB根
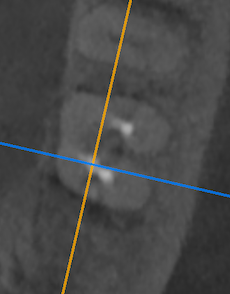
さて。
樋状根の解剖学的特徴は頭に入っているだろうか?
この話は昨年まではSkipしていたが、
今年からはBasic CourseのRe-RCTの項目や、マイクロエンドRe-RCTマンツーマンコースの中の話に入れた。(今年のAdvanced Course 2023受講者はコースの中のケースプレゼンの中に入れます。ご心配なく。)
セミナー受講生はお楽しみに。
歯内療法学的診断(2023.4.24)
Pulp Dx: Previously treated
Periapical Dx: Asymptomatic apical periodontitis
Recommended Tx: Re-RCTまたはIntentional Replantation
ということで推奨される治療は再根管治療かIntentional Replantationだ。
が、この時患者さんから
“抜いて戻すとか気持ち悪いし、絶対にしたくない。もし再根管治療でダメなら私は歯牙を保存することを諦めます。”
という意見があった。
なるほど。これは私と同じである。
私も樋状根が壊死して、根管治療をしてもらったが…Sinus tractが現状引かない。
いまだに口腔内に残っているし、Palpation(+)だ。
私の主治医からは、
2ヶ月待って改善しなければ、Intentional Replantationします!
と言われたが、いまだに全力で拒否している(笑)。
私は…
50歳まではなるべく天然歯を保存したいと考えている。(今年で私は48歳。)
が、それ以降はImplantでも抵抗はない。
が、それを実際に歯槽骨に埋入されるのは恐ろしいので(あのドリル音が…嫌です。。。)、
必ず鎮静の先生をCDACから呼んで処置してもらう予定である。
ということでこの日は話だけになり、別日に再根管治療が行われた。
☆この後、臨床的画像/動画が出てきます。気分を害する方は視聴をSkipしてください。
#31 Re-RCT(2023.6.9)
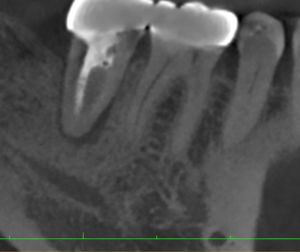
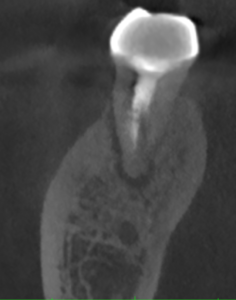
クラウン、メタルポストコアを除去してチャンバーオープンすると以下の光景が目に入ってきた。
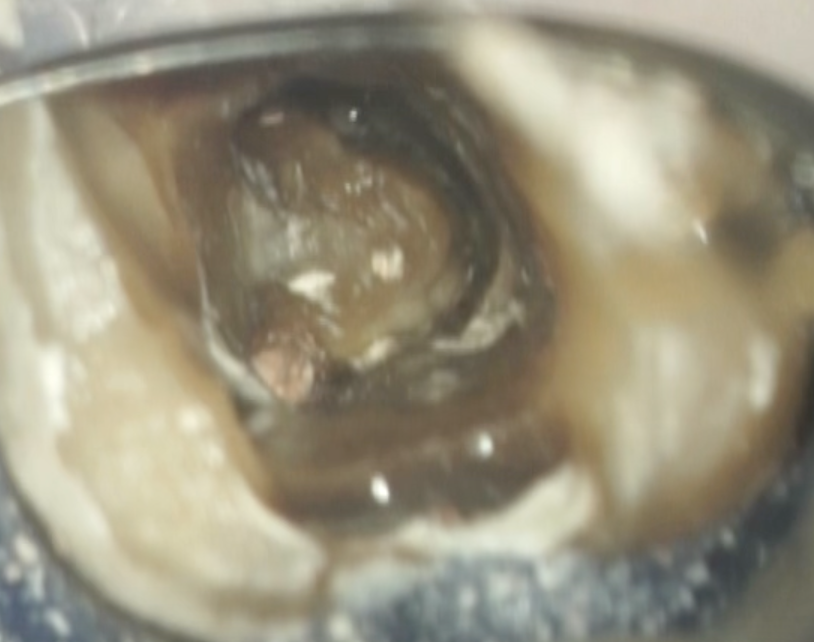
これとCBCTからこのCBCTにはどういう根管があるか?
把握できるだろうか?

私が思うに、臨床で重要なポイントは、
こうした絵を治療の周囲に貼っていつでも見れるようにしておくこと
だと思う。
すると、あとはどこに根管があるのか?予想ができるでしょう?
こうしたことが、私がUSCで習得した臨床的知識である。

M根から根管形成を完了させた。
次は、DL根の根管形成とDB根のコロナルフレア形成である。
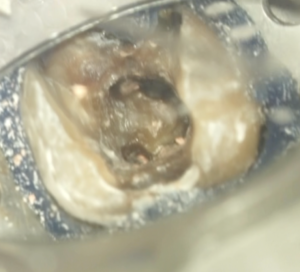
ということでこの時点で、
M根とDB根が合流していることは間違いないので、
M根にGutta Perchaを入れて、
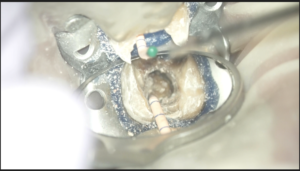
DB根にC+ File #10を入れてRoot ZXにつけながらグリグリやった。
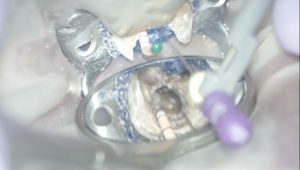
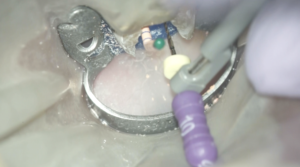
すると以下の動画のようになる。
ここから得られた作業長は以下である。

それぞれ、#40.04まで形成した。
合流があったことを考慮すると、この根管治療は事実上
単根管+2根管(しかも合流)の再根管治療
と言っていいだろう。
BC sealerを用いて、Single Pointで根管充填し、PAを撮影した。
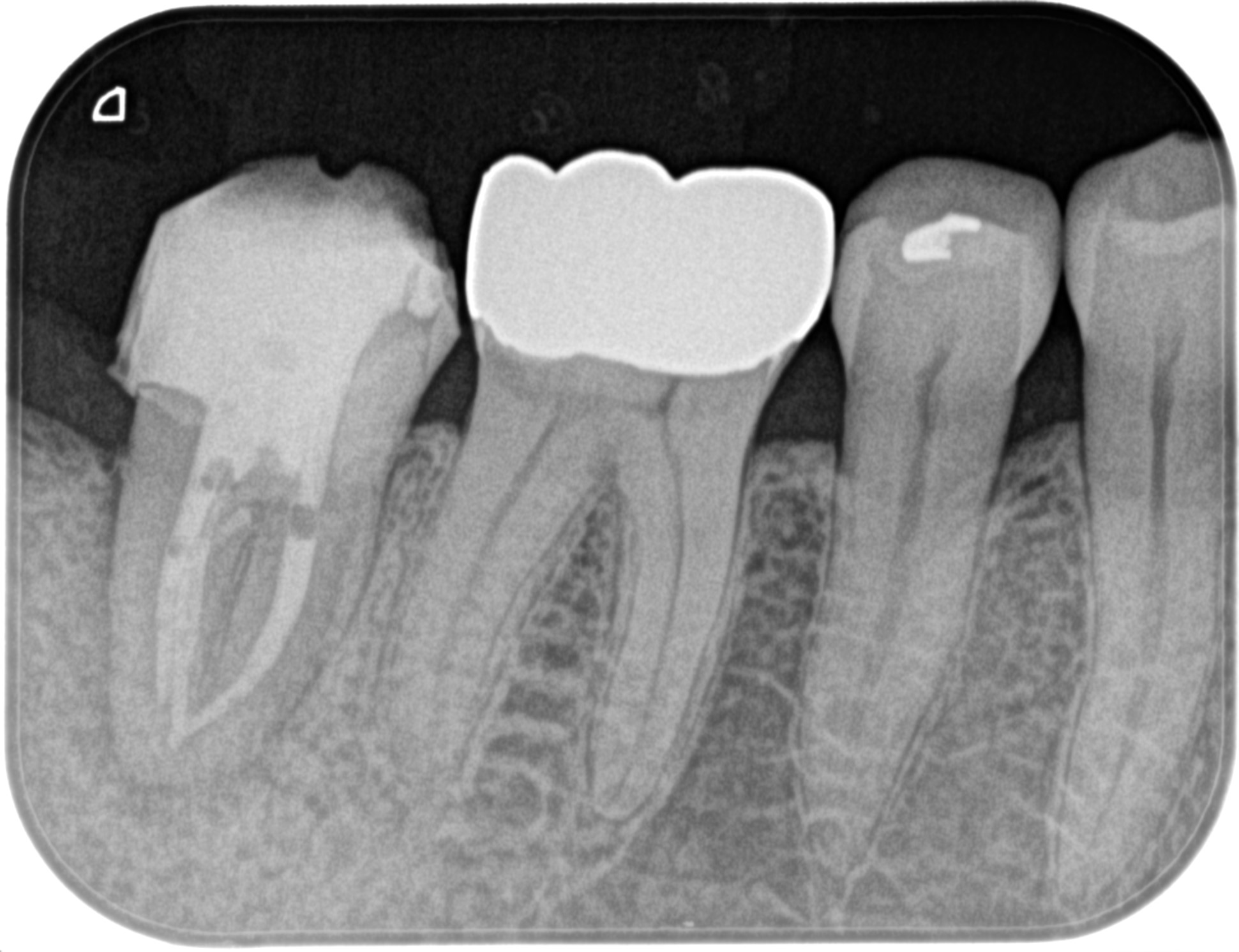

気泡まみれの根管充填だ。
が、それが臨床結果に影響しないことは過去の文献で明らかだ。
また、M根管からはシーラーパフが認められた。
根管を完全にパッキングできている証左だ。
が、尖通したはずのD根からはパフがない。
シーラーが足りなかったのか…?作業長のミスなのか…?
は、
誰にも答えはわからないのである。
我々は、結局臨床ではRoot ZXの正確性96%を信用するしかない
≒
Shabahang 1996 An in vivo evaluation of Root ZX electronic apex locator
のだから。
ということで再根管治療は終了した。
次回は1年後である。
また1年後にこの予後を皆さんにご紹介しよう。