週末日曜日はAdvanced Course 2023 第6回が行われた。
この日のテーマは、
Prognosis of Endodontic Surgery
Endodontic Re-Surgery
抜歯困難な歯に対するIntentional Replantationの方法について
CBCT解読の仕方とApicoectomyへの応用について
であった。

GBR>R in Endodontic Surgeryは時間の都合で次回の解説となった。
ということで、まず外科治療の予後とその評価方法に関して解説した。

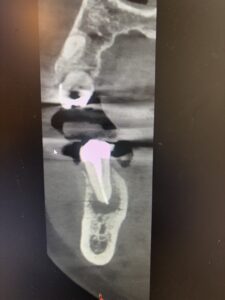
この研究の弱点はさておき、最大の特徴は何だっただろうか?
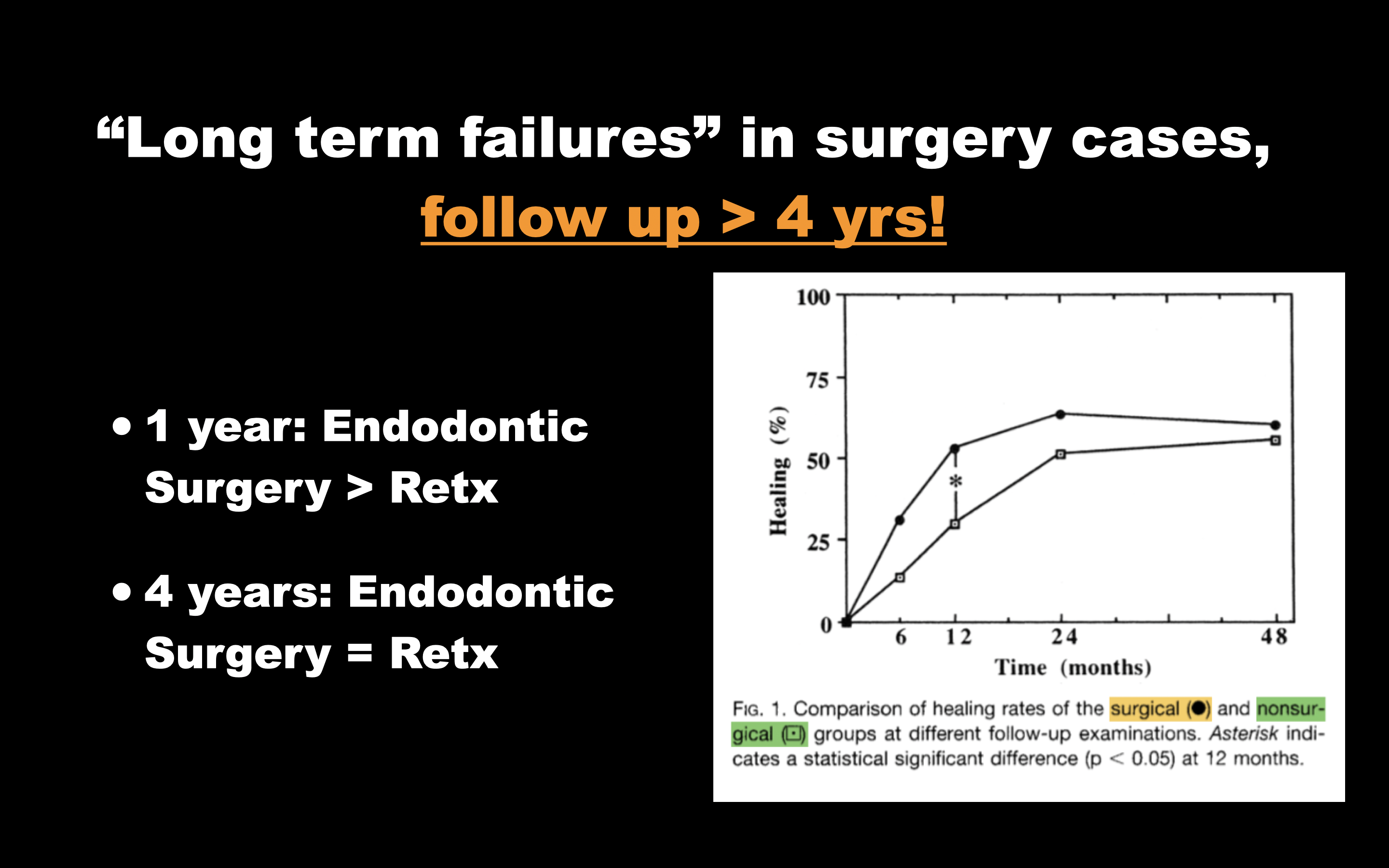
再治療は治癒に時間がかかるという特徴がある。
つい最近もこのコースの受講者からCBCTをいただいた。
私が教えた通りの方法で再根管治療を行っている。
再根管治療はAdvanced Courseでは扱わないが、上のグラフのどの辺りにこの状況は位置するかわかるだろうか?
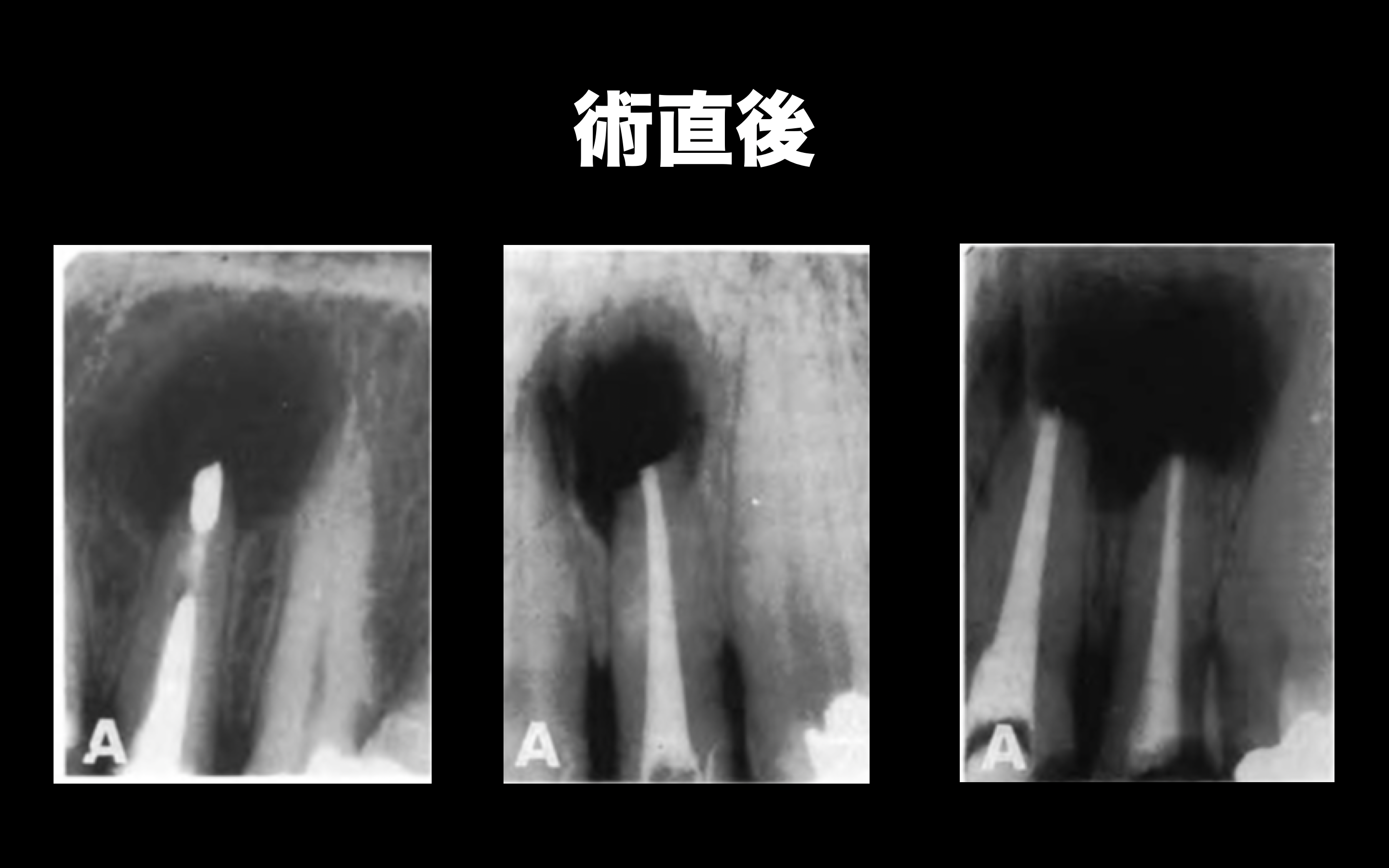
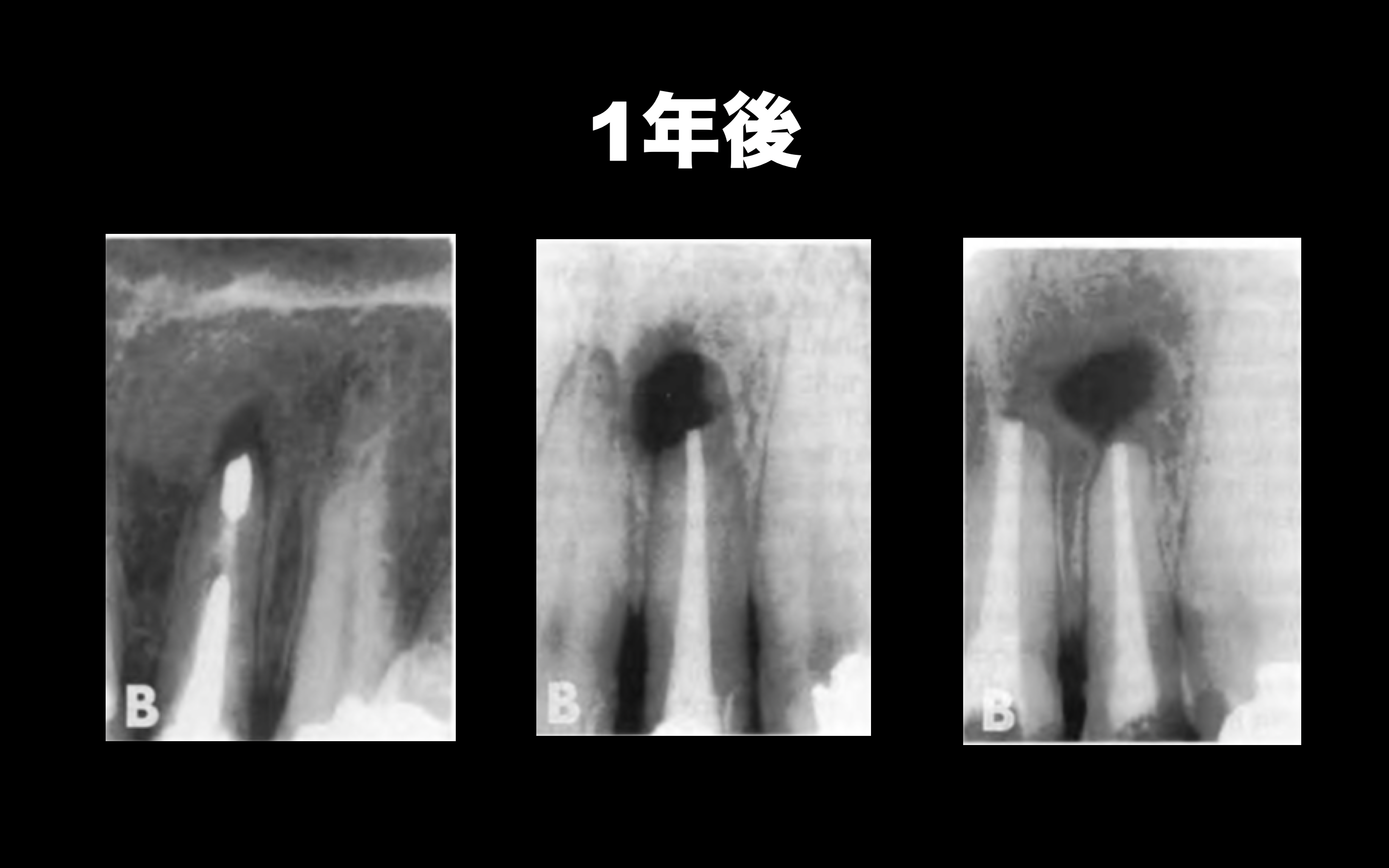
<術前>
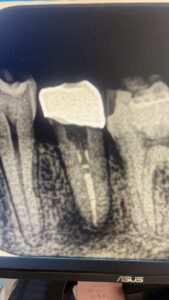
<術後4ヶ月>
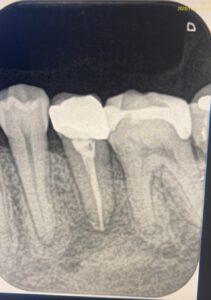
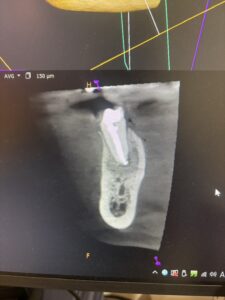
このように、
ルールを守ってその治療に意味があるか?ないか?を理解できたものがこの業界では勝利を手にすることができる。
ルールを知らない人は永遠に勝利を手にできないだろう。
このように、
保険診療で練習して、自信がついたら自由診療に切り替えればいい。それがこの受講者の現在位置だ。
こんなことは、わかっている誰かに指導してもらえれば誰でもできるようになるのである。
そのわかっている人が誰なのか?というのが研修会を選ぶ歯科医師の考え方になる。
GPに教えてもらうのか?
エンドが得意な歯科医師に教えてもらうのか?
米国歯内療法専門医に教えてもらうのか?
それはあなたの決断だ。
さて話を戻そう。
講義中、どうやって根切をおこなっているか?と受講者に質問したところ、
ほぼ全ての人(9/10)が、ルーペで切開・剥離・骨削除・根切して、
その後、
きちんと切れているか?マイクロスコープの8~10倍で精査し、
ルーペで逆根管形成して、逆根管充填し、縫合している
という回答であった。
なお使用している道具は、
MTA系のシーラーとMTA系のPuttyである。
なお私は、ご存知のように全ての工程をマイクロスコープ下で行っている。
私と彼らでは、“差”が出るだろうか?
そうした状況下と同じような研究を講義で紹介した。

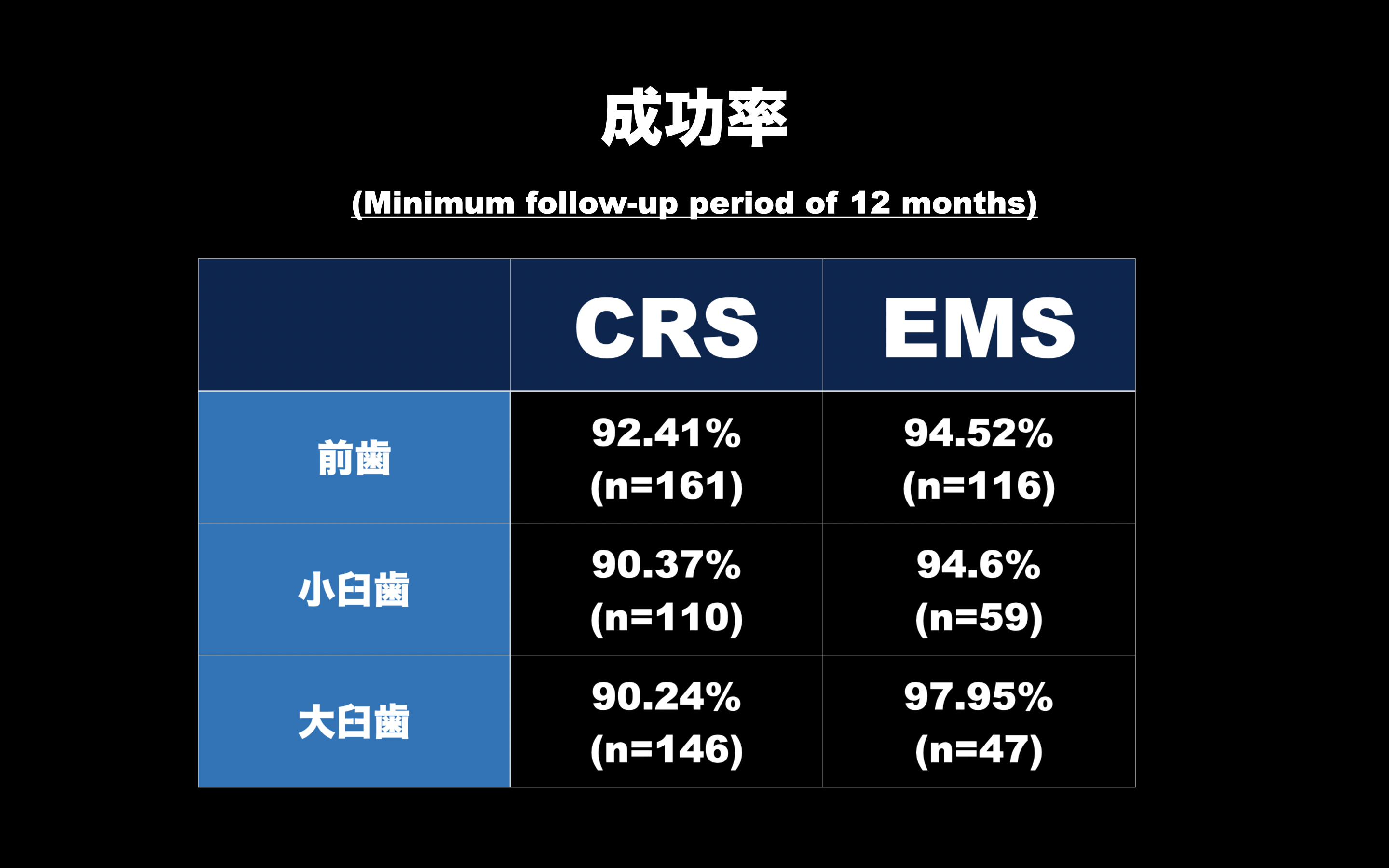


この結果から考えは二つに分かれるだろう。
一つは、ルーペのまま外科治療を行う道である。
もう一つは私のようにやるか?だ。
が、結果が変わらなければ、臼歯以外の外科治療は、そこまでやる必要はないじゃないか?と言われても私には何も言えない。
決めるのは受講者の先生です。
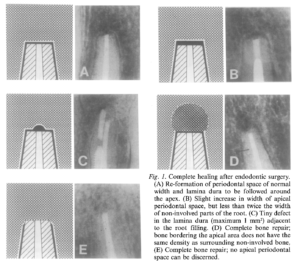
次にRud, MolvenのApicoectomyの治癒の形態について解説した。

この分類は、
CompleteなのにHealingという謎の分類
から始まっている。
とBlogに書いてある文章を見て笑えますか?笑えないあなたは…学習不足だ。
さておき、この分類は治癒をPAで評価しようというものである。
現代の歯科医療とは少しかけ離れた感じだ。
が、先人はこうも努力して一つの治療の成果を成し遂げようとしていたのである。
その試みは恐れ入るばかりだ。
さておきこの分類だが、Complete healingが複数個定義があり実は一番覚えにくい。

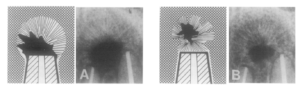
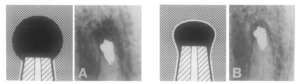
よく整理して覚えましょう!とは言い難い。
かつての定義だからだ。
現状、治癒したか否かは、AAEのSuccess Criteriaを遵守されるのでもはやこの考えは過去の遺産だろう。

また、レントゲン画像的な治癒の判断であれば、
PAよりもCBCTの方が一日の長がある
からだ。
PAはその存在価値がこれからもっともっと低下していくだろう。
使えるところは以前のBlog記事にあったようなことくらいだろうと考えられる。
メタルポストが外れる!と術前に予想できた理由=PAがCBCTよりも勝る点は?〜#21 Core build up with Fiber Post
CBCTは臨床には必須だ。
もし購入をお考えであれば、
ヨシダのCarestream社のものを推奨する。
話を戻そう。
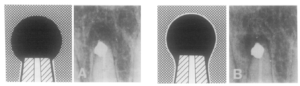
Incomplete Healingを長期で経過を見た場合、どのような変化が得られただろうか?

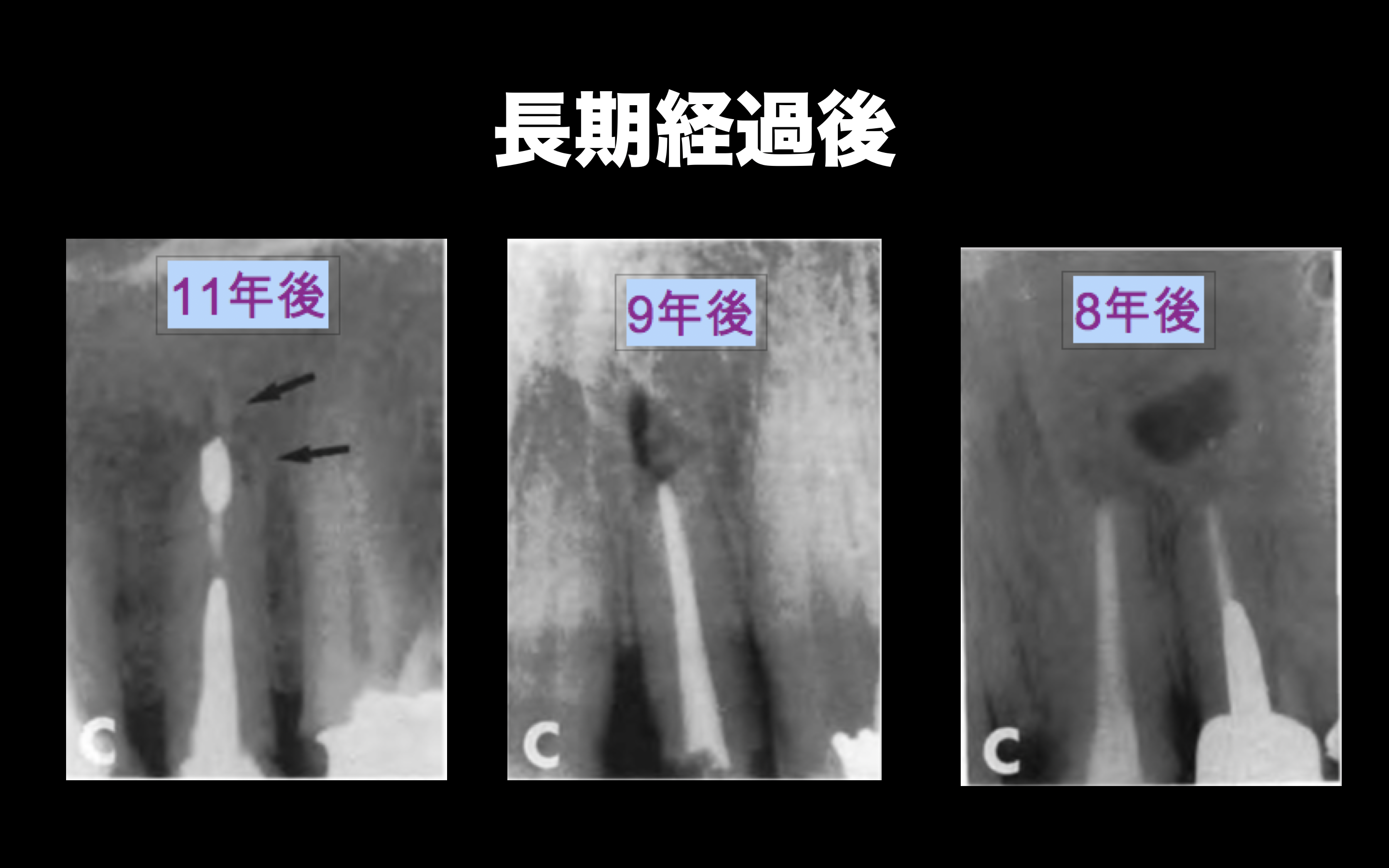
さて。
この根切しただけのどこかの誰かがやるようなApicoectomy
の長期的な臨床研究をどう臨床に取り入れるのか?と言えば、
Incomplete healingでも症状がなければそのまま経過を見てみよう
ということだろう。
欠損が大きな症例であれば、患者さんに症状がなければそのまま経過を見た方がいいとわかる。
Intentional Replantationへすぐさま移行するようなことはよくないのだ。
次に、再外科になるような場合について解説した。


Caseに基づいて一つ一つ解説した。
世の中で最も多いのは、3だろう。
その理由は何か?わかっただろうか。
次に、Intentional Replantationに関する臨床的なコツに関して説明した。
Blog記事の症例を基準にプレゼンしている。
これともう1症例が下顎だ。
根管治療してから咬合痛が長く続く患者さんの歯科治療〜#18 Core build up+Intentional Replantation
この症例は今日のBlogで公開している通りである。
最後にCBCTの分析の仕方を解説し、実習してもらった。
これが次回の症例検討会に必要な知識なので覚えていただきたい。
Dr. Schechterの教え通りである。
なおこの話はいかなる日本の教科書には存在しない。
が、
この話(CTの分析方法)は、
来年の2月に、
ヨシダで話します。それが配信される(もちろん、編集してだがw)そうなので興味がある方はそちらへも?どうぞ。
ということで1日は終了した。
次回は、第7回 12/10(日)今日解説できなかった話(上顎のIntentional ReplantationとGTR,GBR in Endodontics)と外科治療の治療計画の立案とその発表(各人2~3ケースづつ発表し全員でディスカッション)
を行います。
1日、お疲れ様でした。