以前の治療の経過観察。
治療から時間が空いて1.6yr経過していた。
患者さんに状況を聞くと、治療した歯に、たまに、違和感がある時があるという。
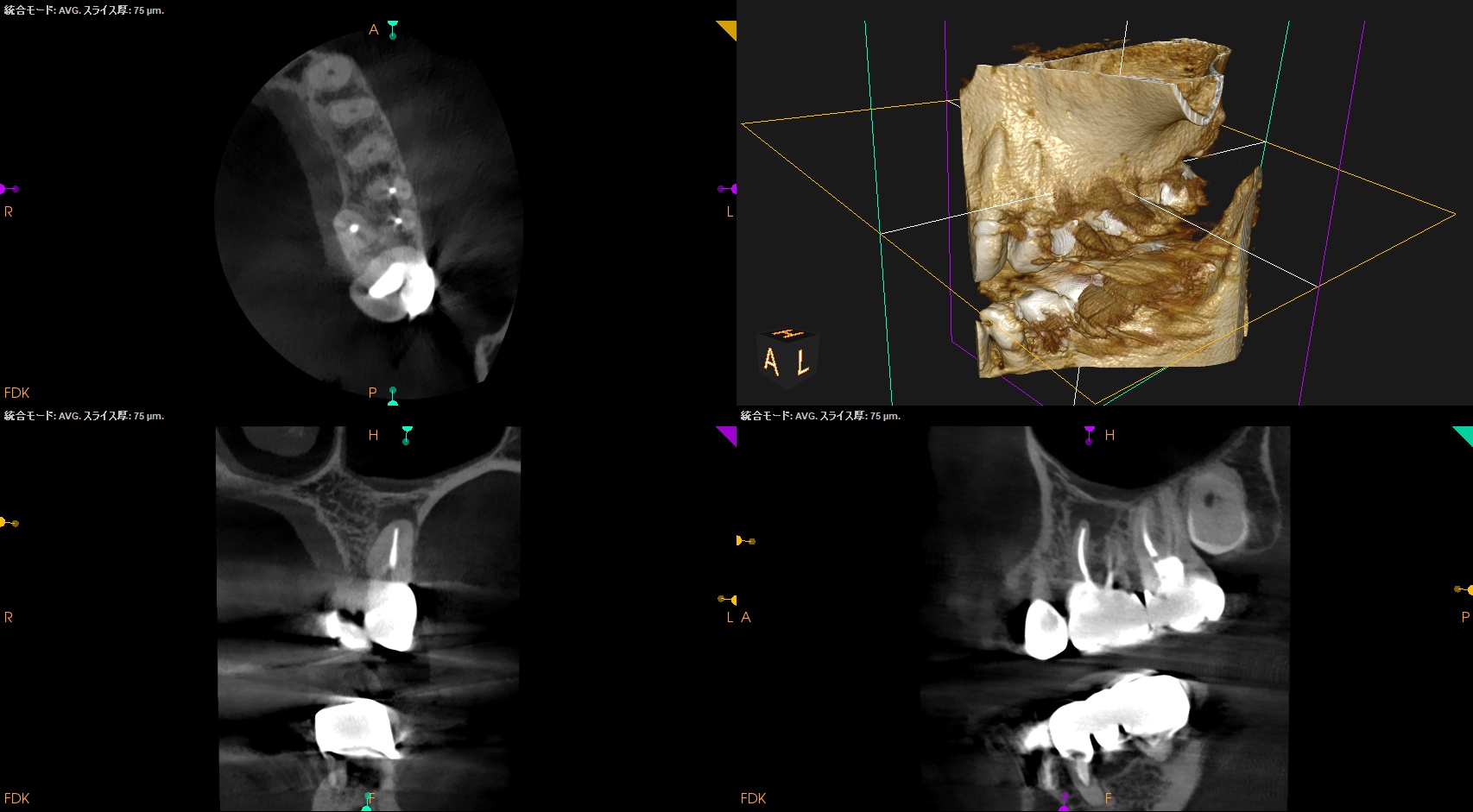
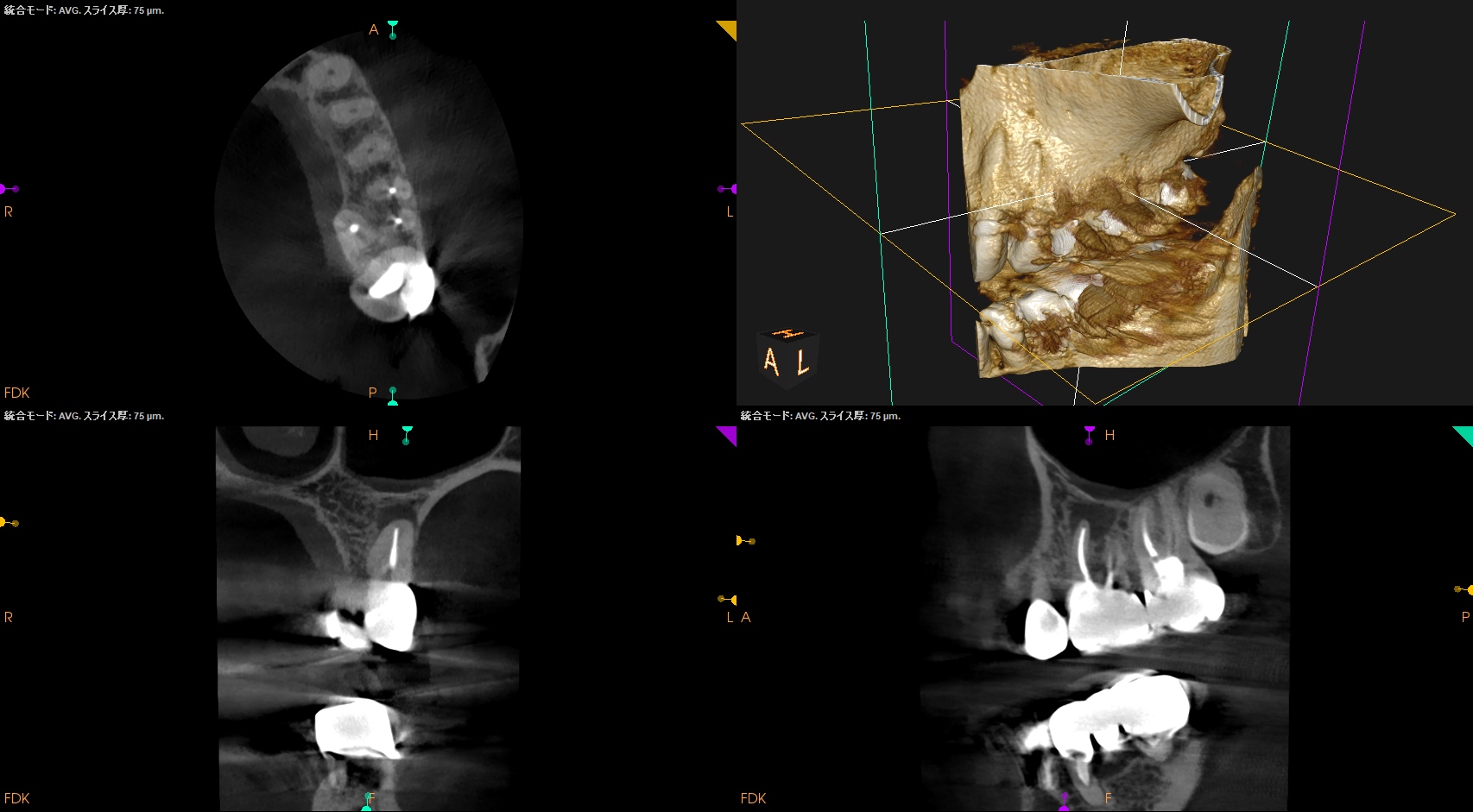
#14 RCT 1.6yr recall(2025.3.31)
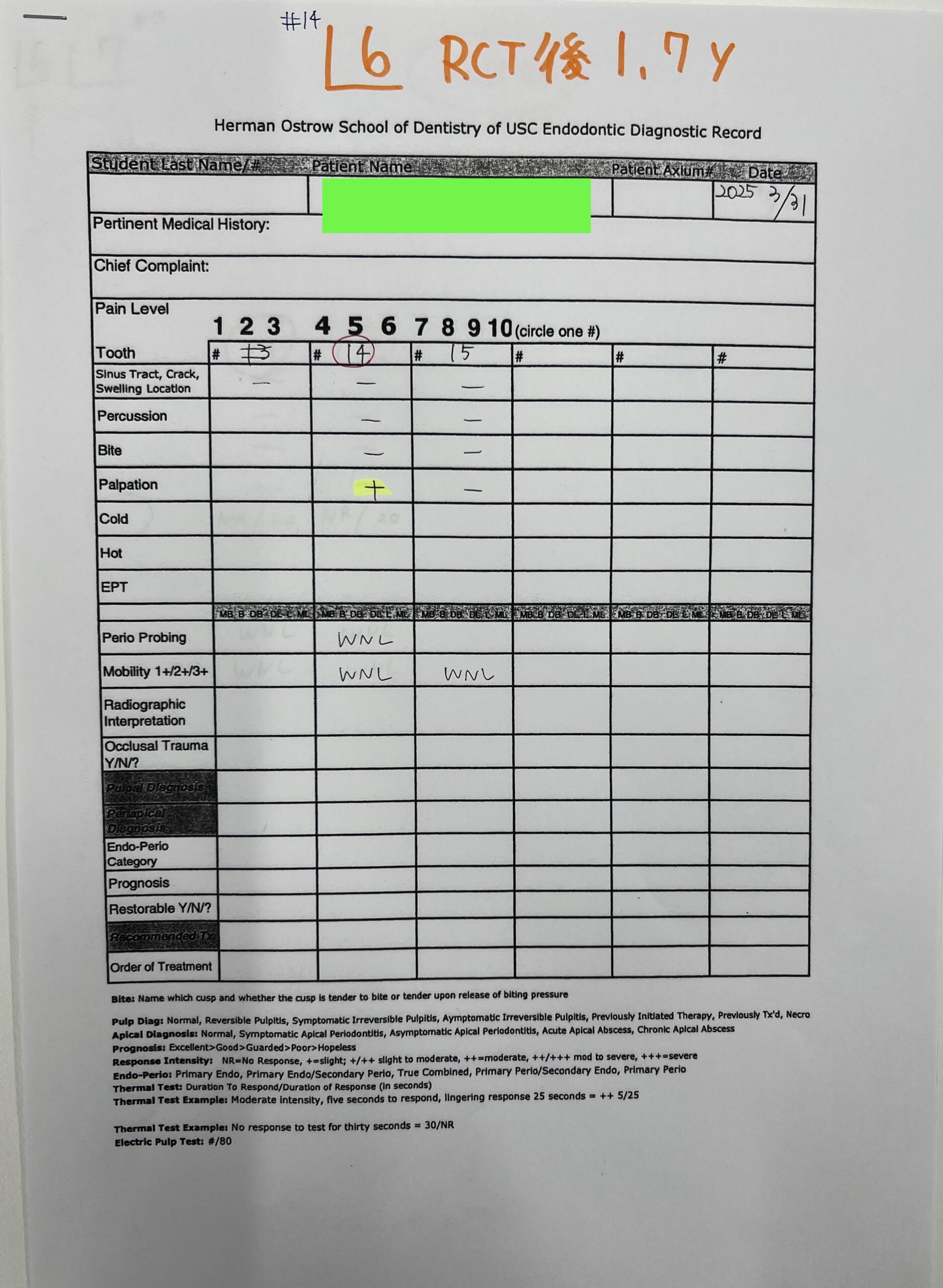
#14に圧痛が認められる。
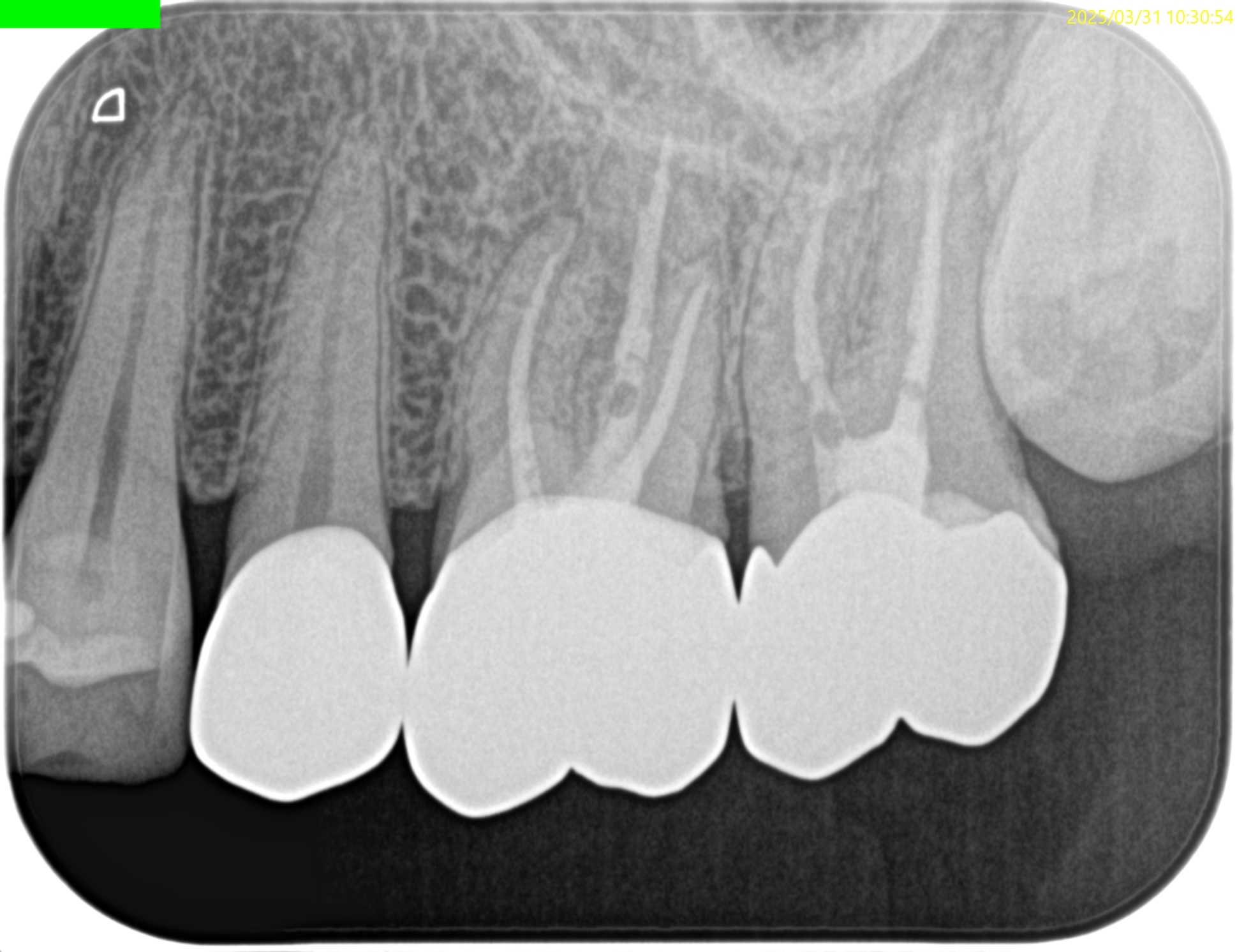
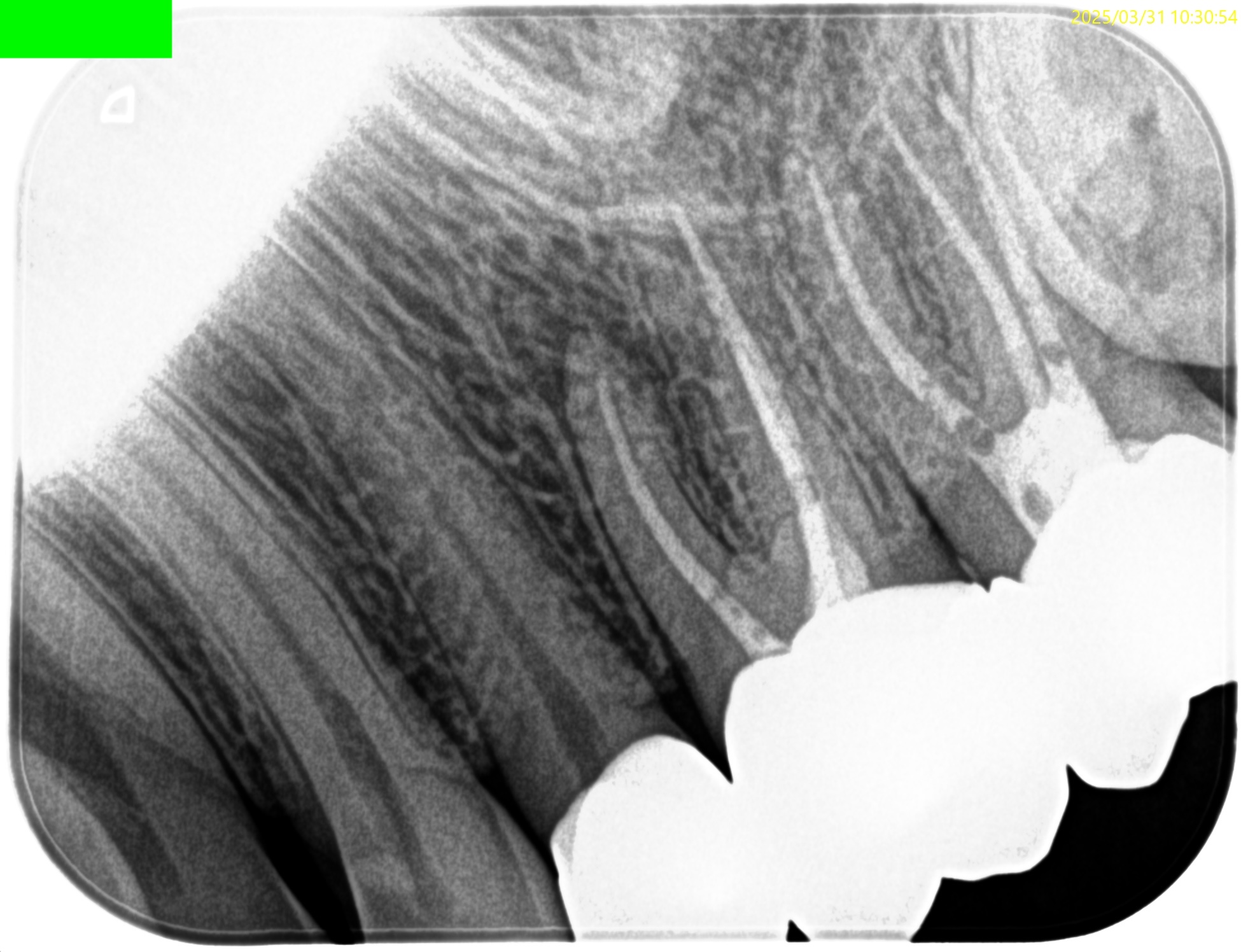
#14 MBに病変と思しきものがある。
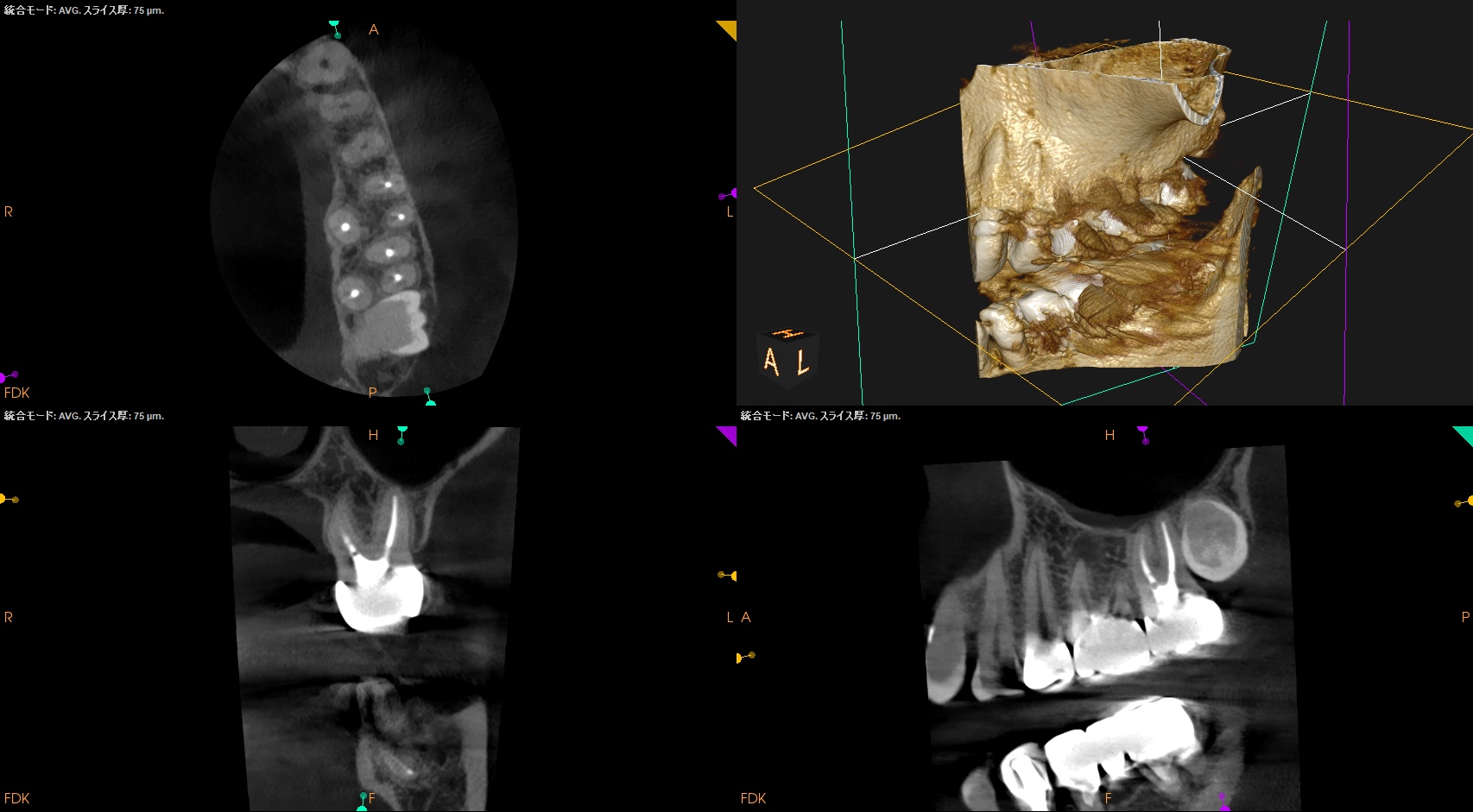
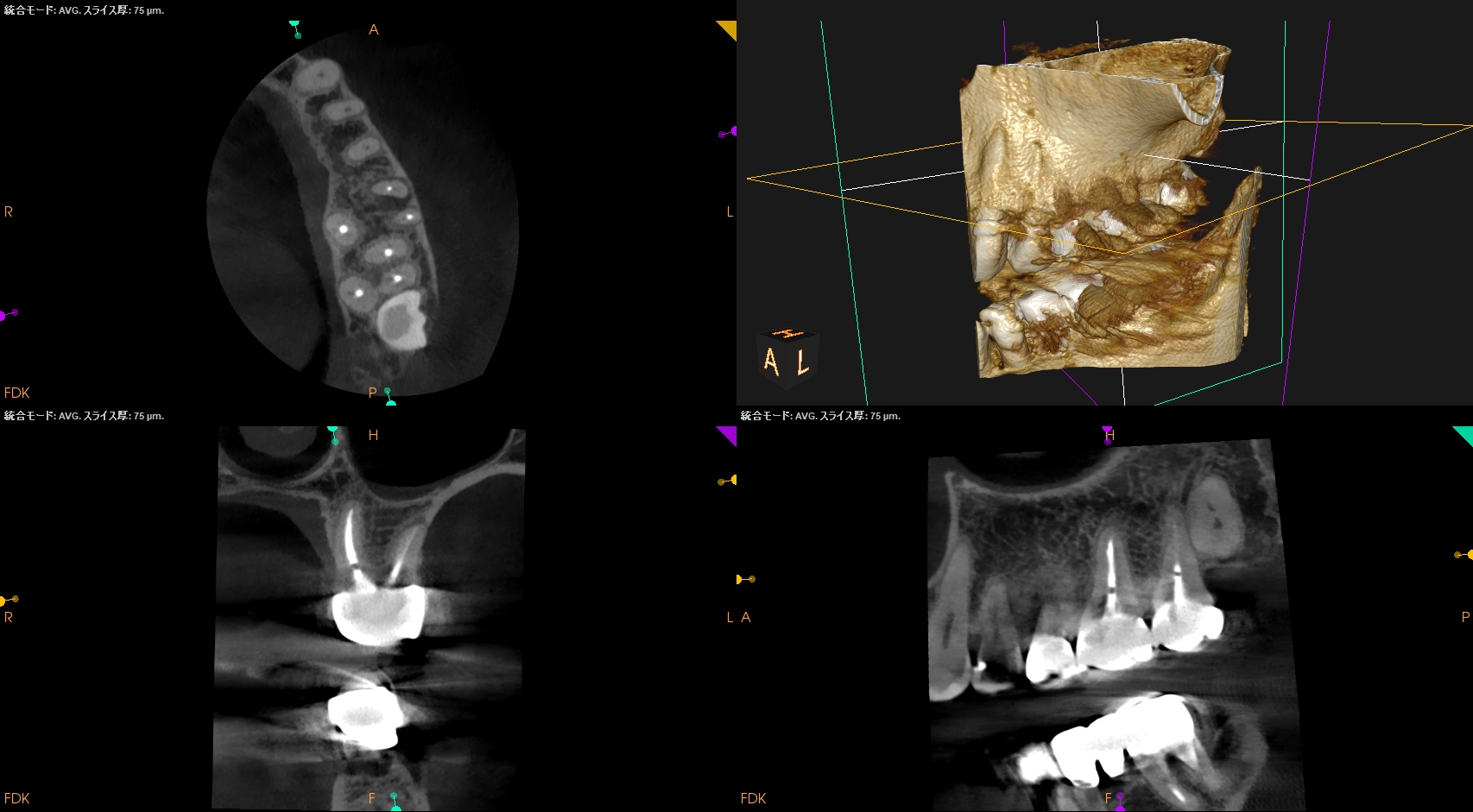
#14 CBCT(2025.3.31)
MB
DB
P
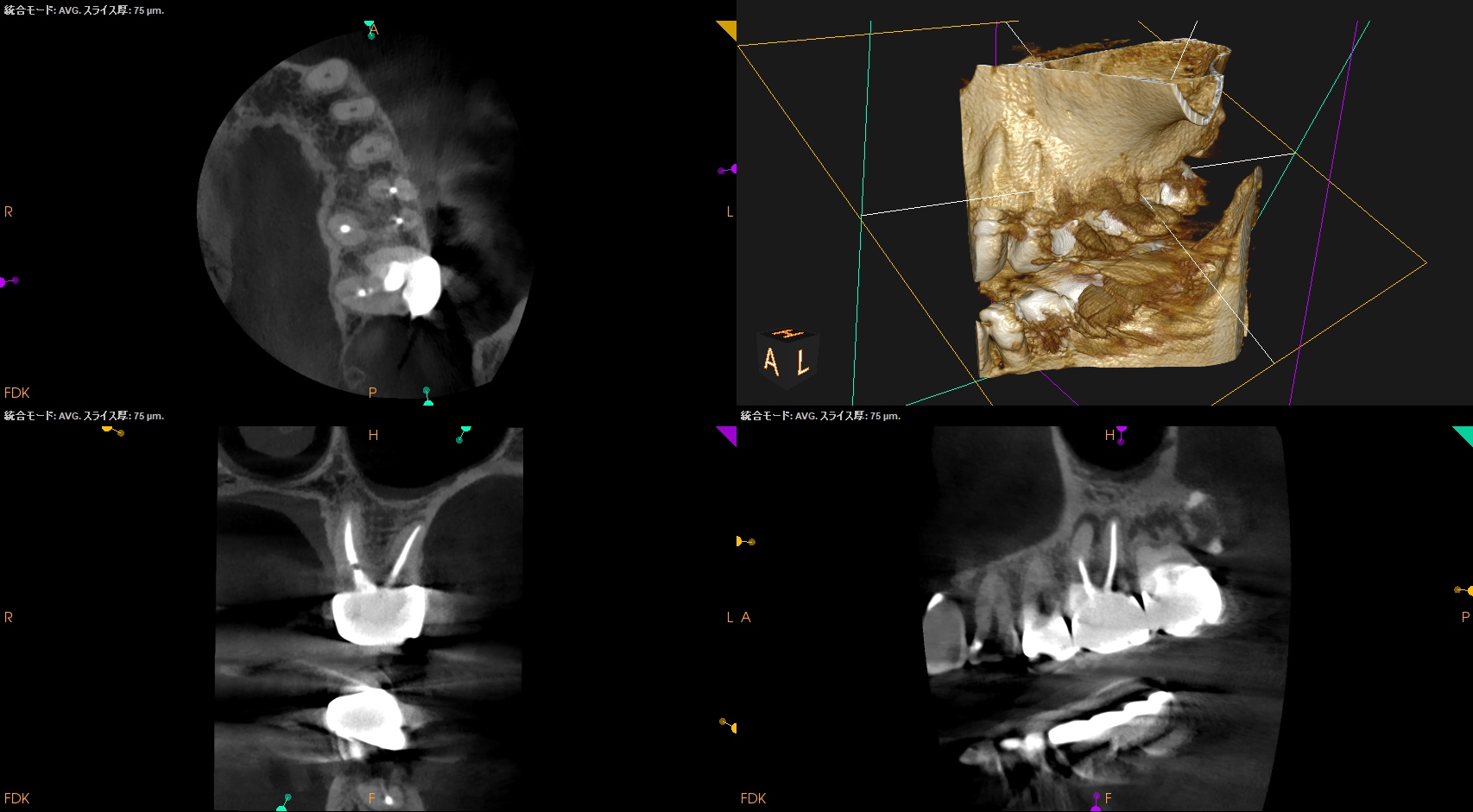
#15 2.2yr recall CBCT(2025.3.31)
MB
DB
P
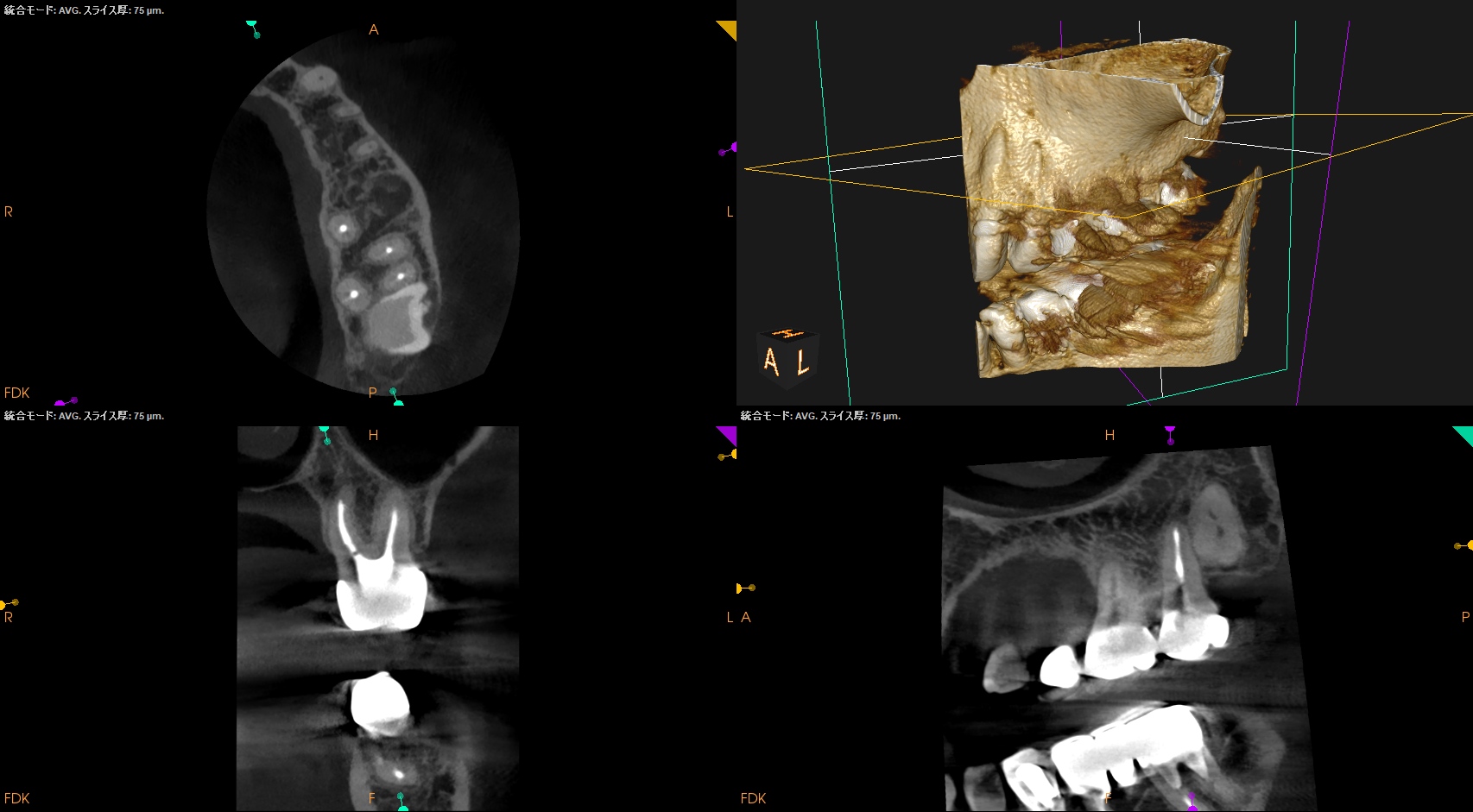
#15も当歯科医院で依頼されてInitial RCTを行っていたが、そこには病変が形成されていない。
が、
#14のMBには根尖病変ができていた。
全く同じ治療内容をしたのに、だ。
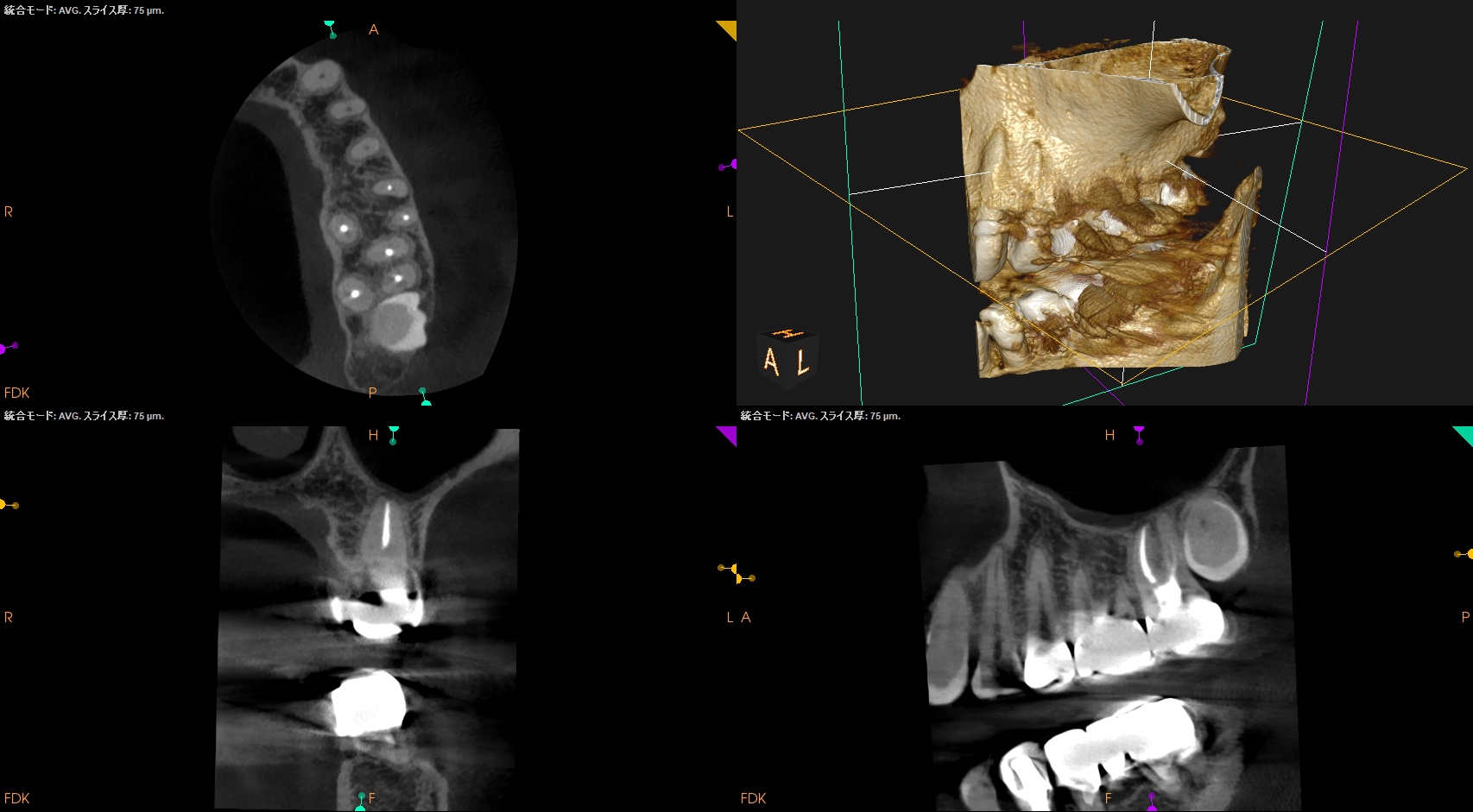
#14だが術前のMBは、
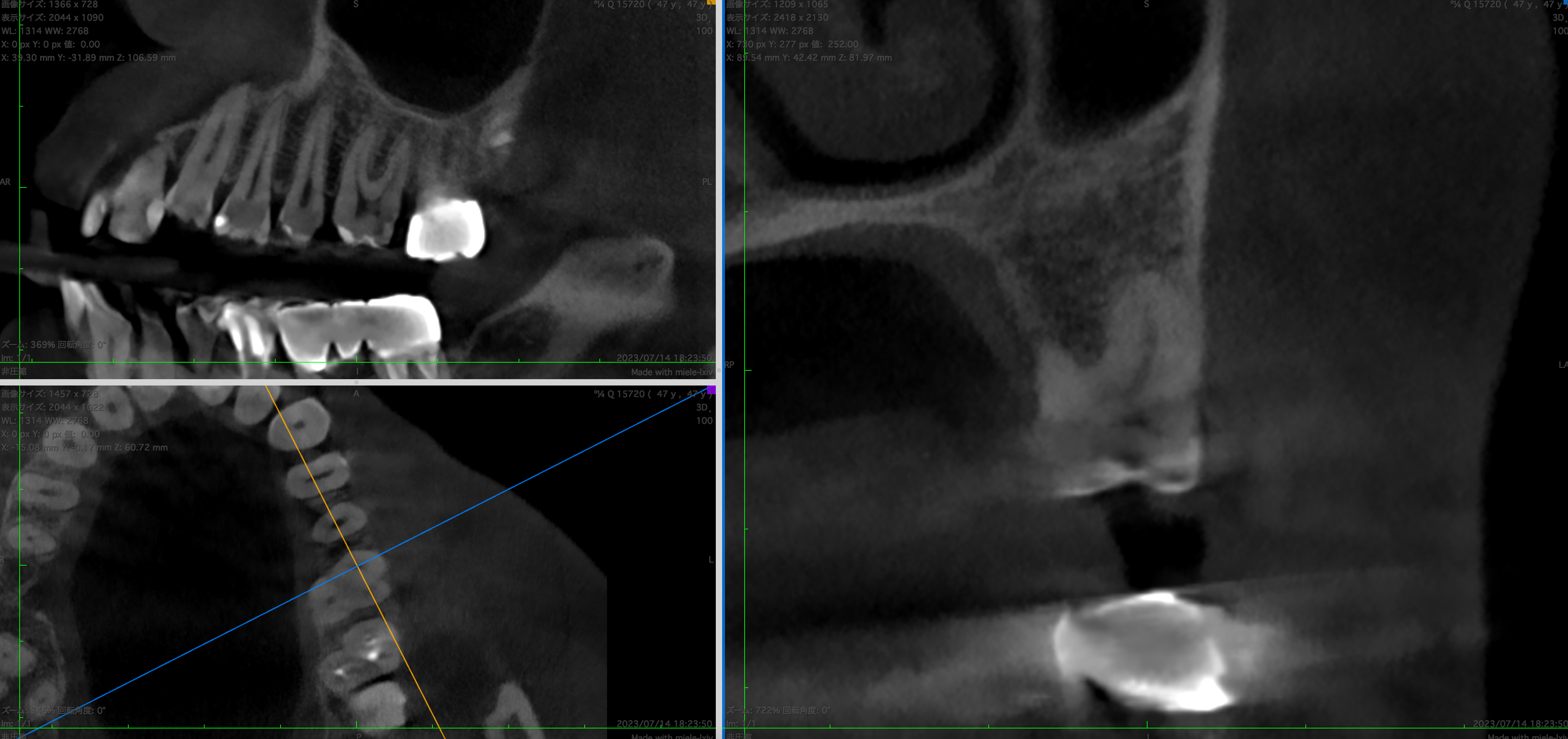
そこには何もなかったのにも関わらず、である。
何がこれを起こしたのだろうか?
過去治療を振り返ってみた。
#25.V→#40.04までそれぞれの根管拡大している。
細菌を除去させる最低号数(#35)以上の拡大がすでに1.7yr前に行われているにも関わらず、治療は奏功していない。
根充の仕方が悪いのだろうか?
Gutta Percha Pointはヒポクロに1分間浸けている。
BC sealerを使用して根管充填している。
唯一の懸念点は、洗浄時にMBのみ出血があったことだ。
そして初診時から治療まで実に7ヶ月経過している。
この間に歯髄が壊死したのか?それとも、根尖病変ができたのか?が、歯髄は生活性を担保しているような状況だ。
まとめれば、このように
可及的無菌的に根管治療を行ってもうまく行かないこともケースによってはある
ということがわかるだろう。
では、これを非外科的に治癒させるのであれば、再根管治療だが
MBはすでに前回の治療で#40.04まで形成されている。
これが、拡大できても#60.02だ。
#40→#60までそれほど大きな拡大率ではないだろう。
#10→#15程度の拡大と同等だ。
また、前回の記事にもあったように、
#14は初診検査前に強い痛みがあったが、検査時にはその痛みがなくなり、そのため治療が半年先に伸びている。
そして、半年後にCBCT撮影をしていない。
この間に病変ができた可能性もあるだろう。
だが、前回の治療で根管からは出血が認められている。つまり、そこにあったのは生活歯髄だ。
このことからも、その間に根尖病変ができた可能性は否定されるだろう。
ということで、やはり、
歯内療法は可及的無菌的根管治療を行ってもうまくいかないこともある
ということがわかるだろう。
では、その時、あなたはどうするだろうか?
再根管治療だろうか?
いや、この状況を解決するには、Apicoectomyが必要だ。
それを私は初診時に以下のように説明していた。
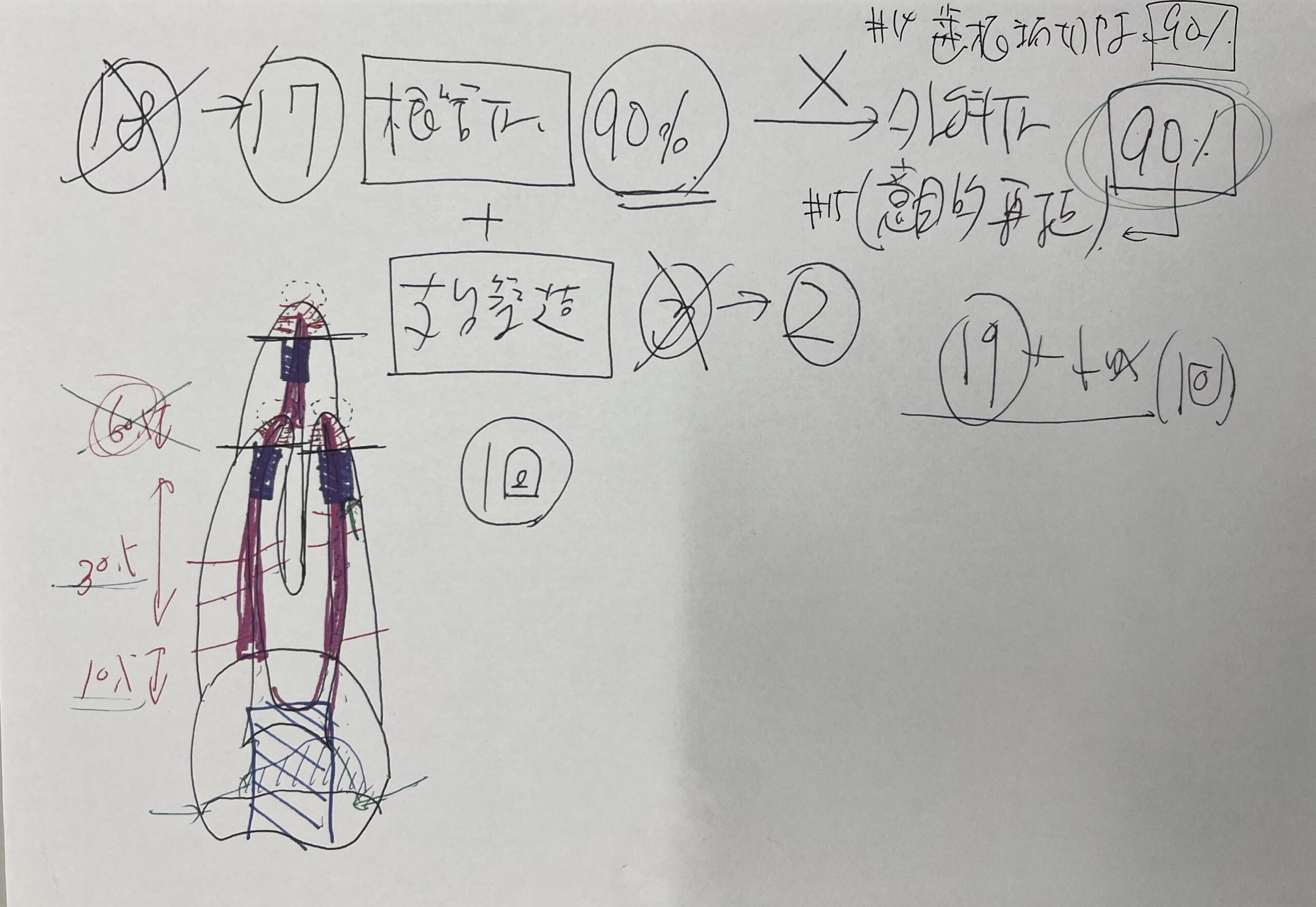
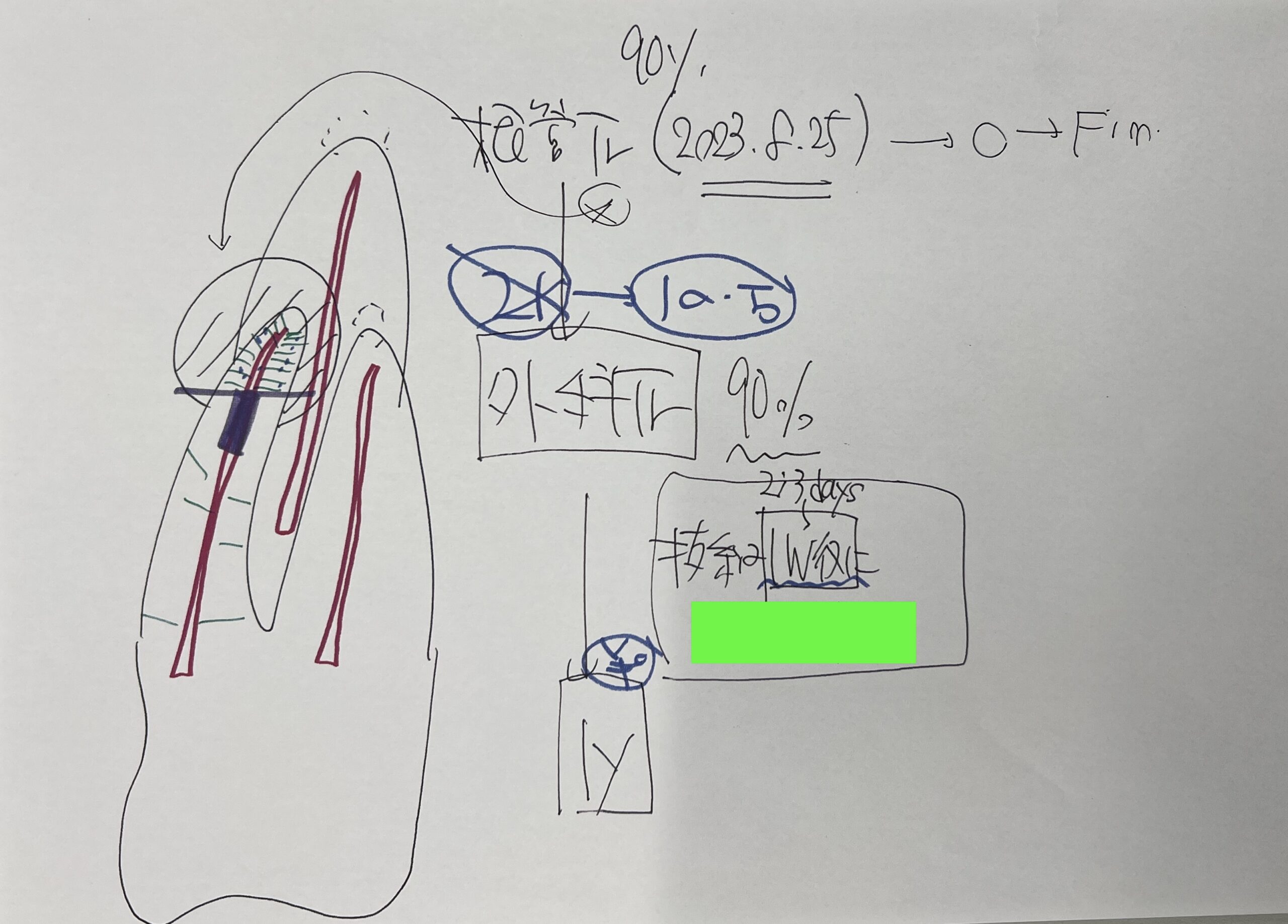
ということで、この日にApicoectomyへ移行した。
ではどう治療するか?だが、
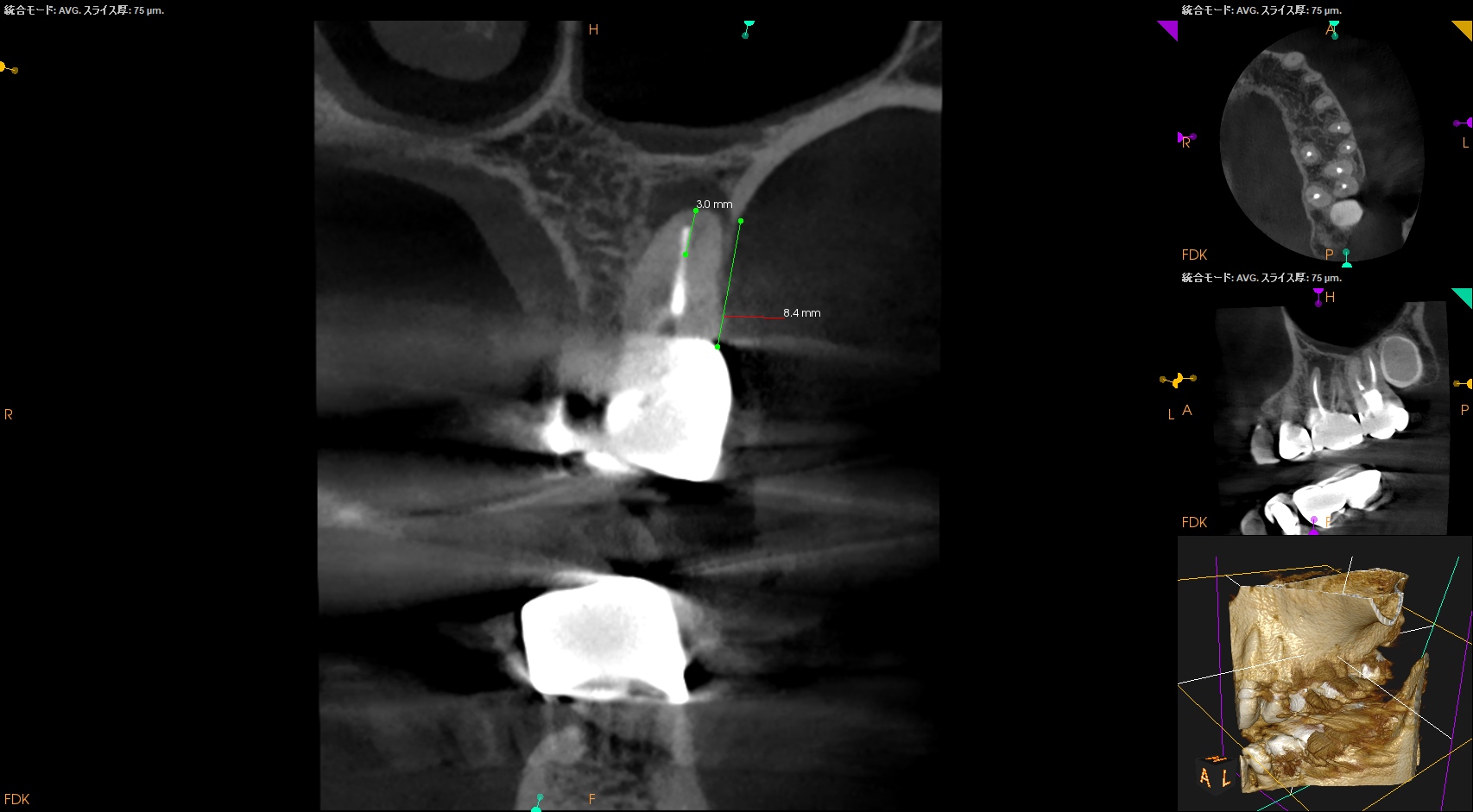
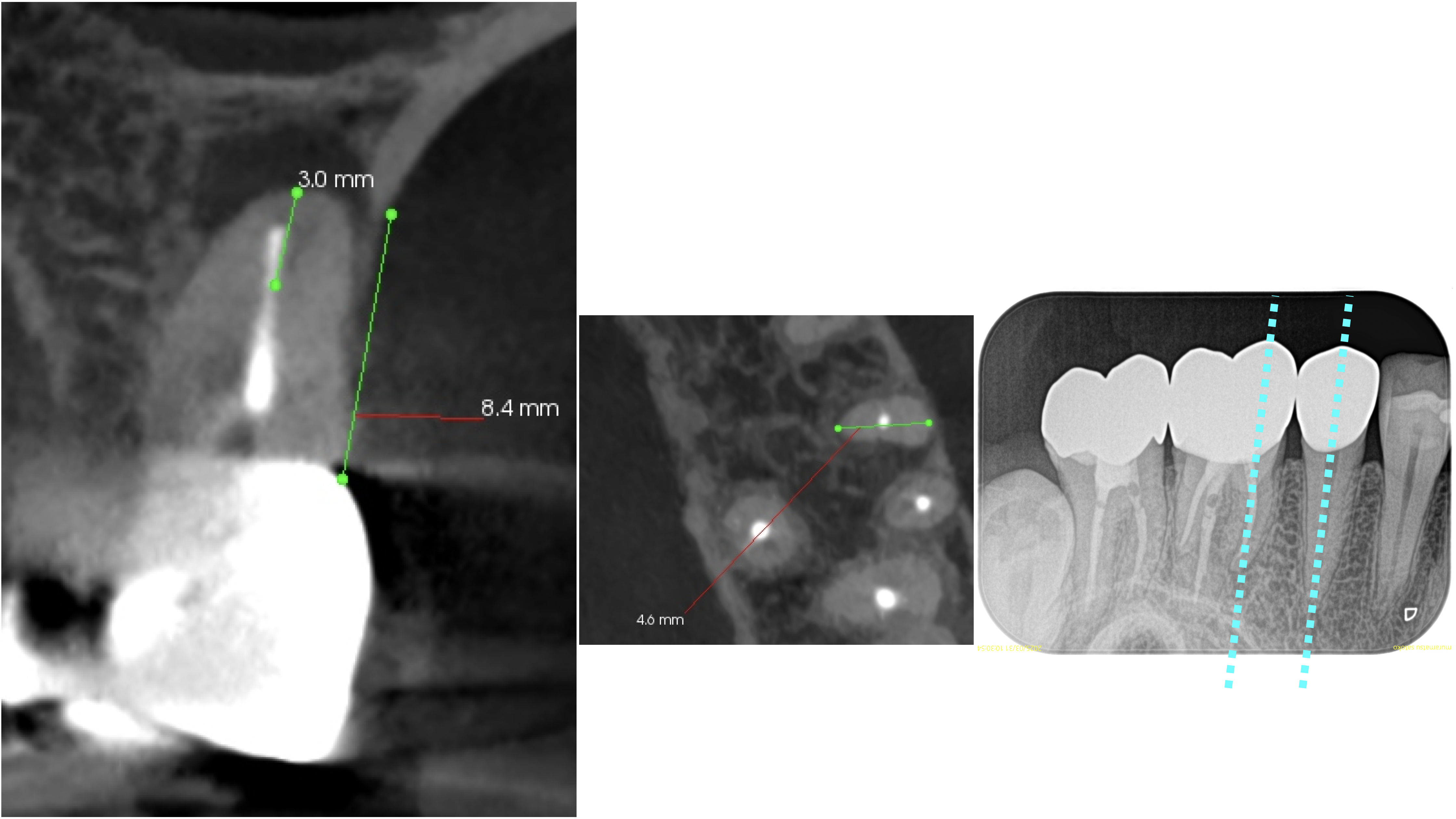
#14 MBのApexはクラウンのマージン部から8.4mm先にあり、そこを3mmで切断するには、
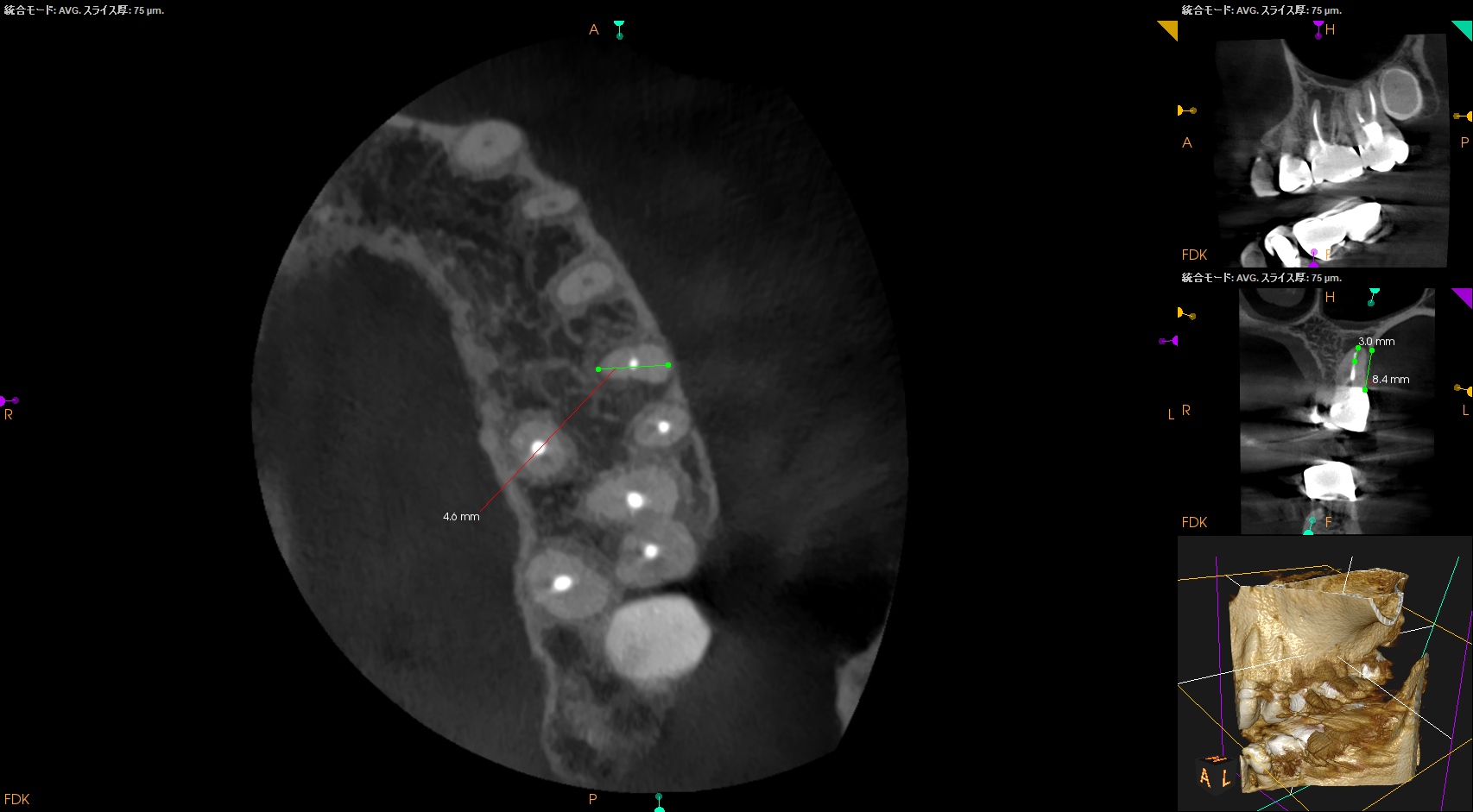
頬舌的に4.6mmの切断でいい。
これが、
簡単か?難しいか?あなたはどっちだろうか?
それは、
Advanced Course 2025
に出席すると理解・納得ができます。
さておき、以下のような絵をユニット横に貼り付けて、Apicoectomyは行われた。
☆この後、外科動画が出てきます。不快感を感じる方は視聴をSkipしてください。
#14 MB Apicoectomy(2025.3.31)
私には上記動画でどこにApexがあるか?シルエットでわかる。
Apexと思しき部位をOsteotomyし、Root resectionし、メチレンブルーで染色した。
このような形状になっている↓
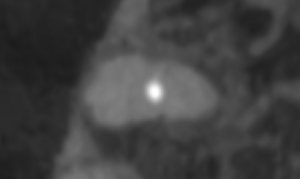
ことがわかるだろう。
適切に切断できていることの証左だ。
逆根管形成した。
この時のポイントは、逆根管形成チップ(3.5mm)が全て形成内に埋まることであった。何度ベベルが付こうとも、だ。
問題はないことを確認し、逆根管充填した。
この後、PAとCBCTを撮影した。
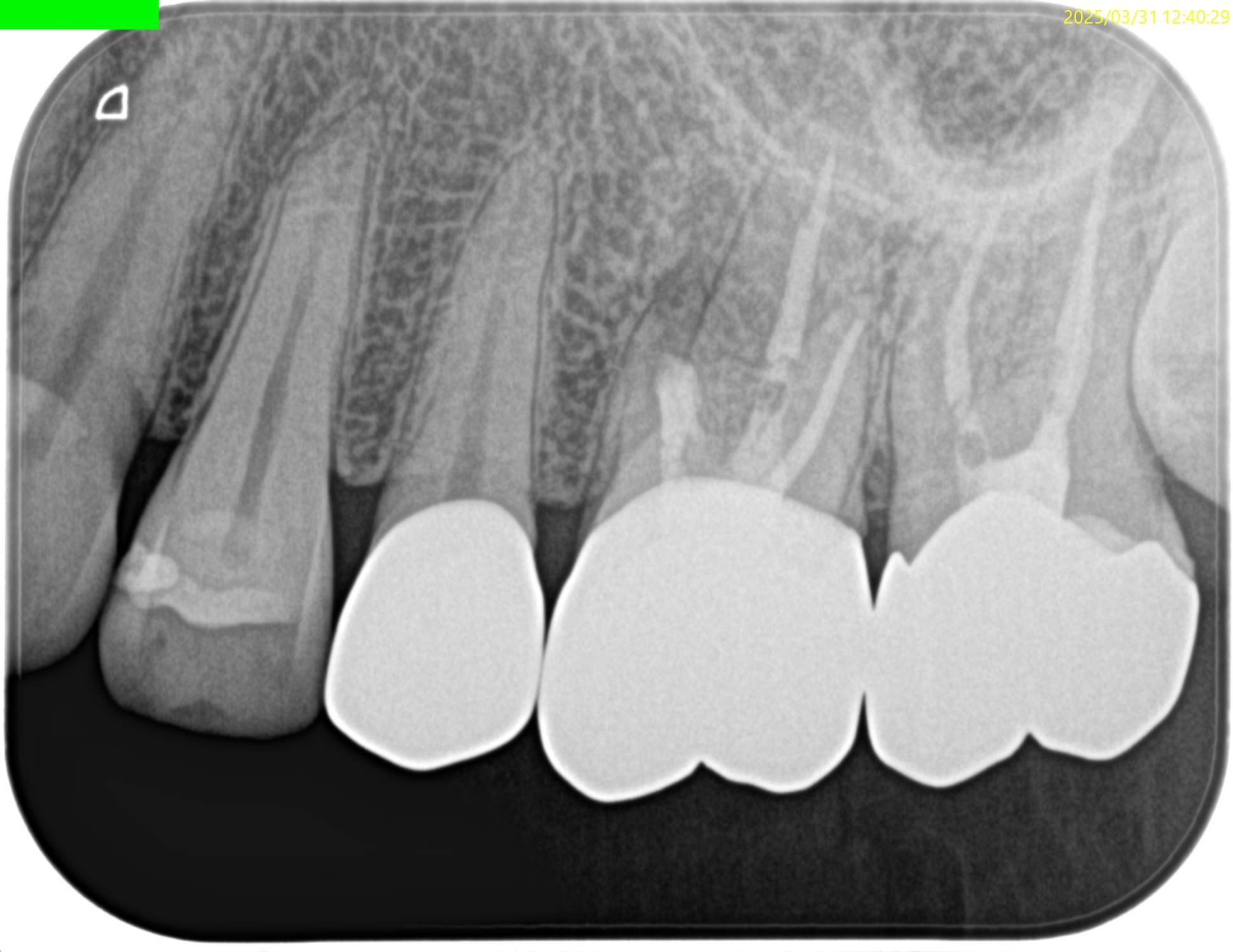
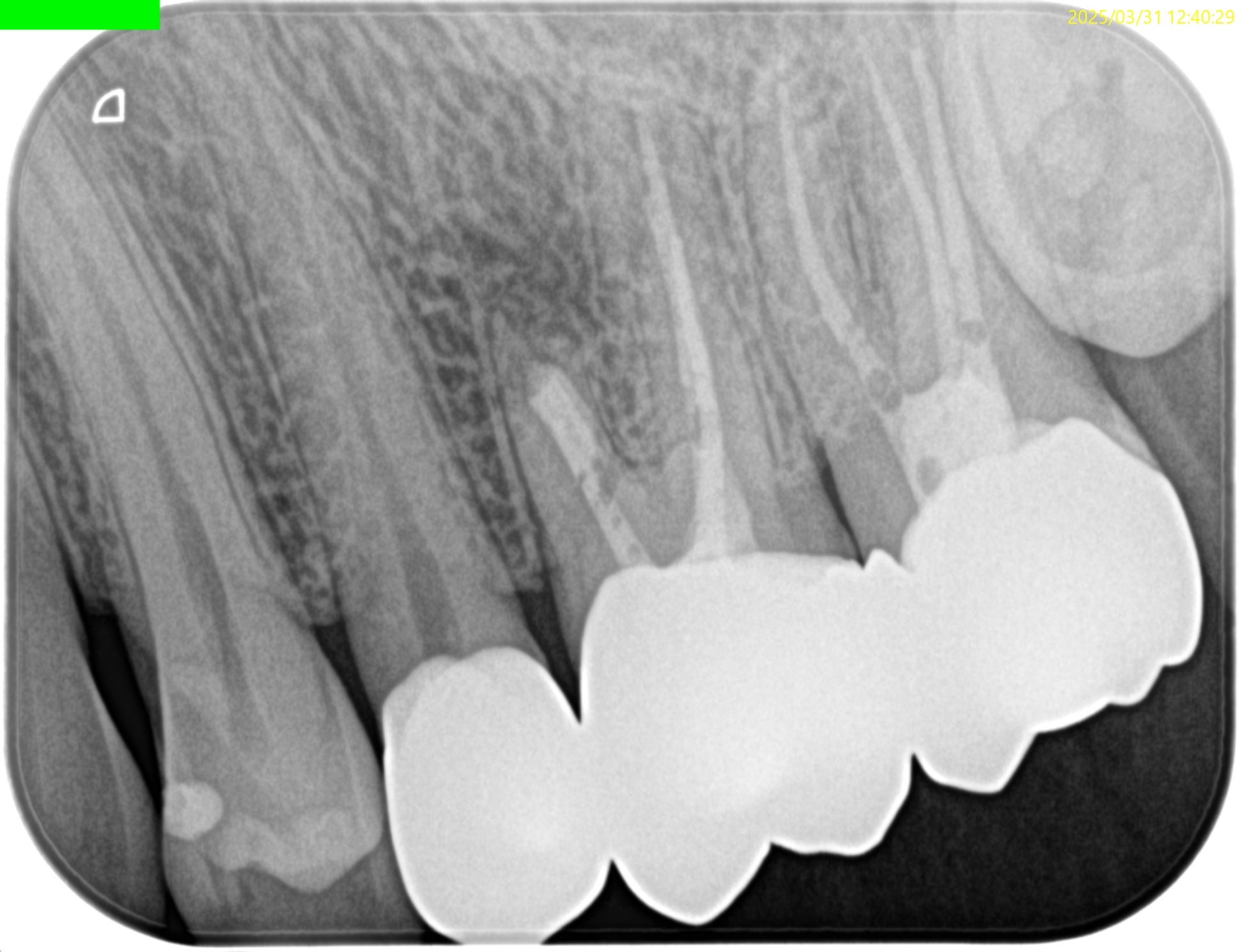
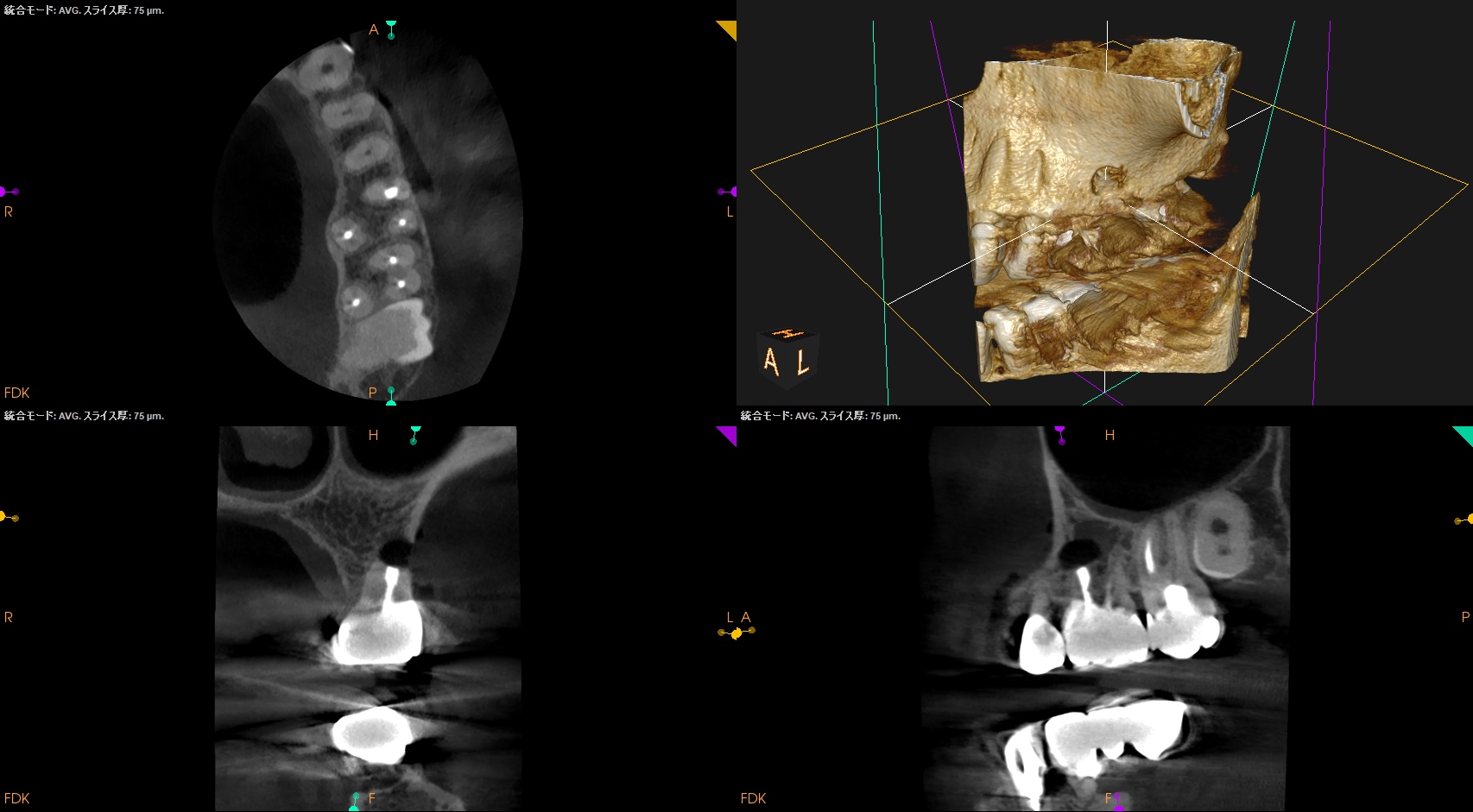
問題はないだろう。
縫合して終了した。
次回は1年後である。
またその模様をお伝えしたい。