紹介患者さんの治療。
主訴は、
神経を保護した歯が沁みる…
である。
歯内療法学的検査(2025.4.30)
#18 Cold++1/5, Perc.(+), Palp.(-), BT(+), Perio Probe(WNL), Mobility(WNL)
#19 Cold N/A, Perc.(-), Palp.(-), BT(-), Perio Probe(WNL), Mobility(WNL)
#30 Cold+3/1, Perc.(-), Palp.(-), BT(-), Perio Probe(WNL), Mobility(WNL)
#31 Cold+5/3, Perc.(-), Palp.(-), BT(-), Perio Probe(WNL), Mobility(WNL)
#18に咬合痛、打診痛、強い冷水痛がある。
ということは、この歯牙は歯髄炎である可能性が惹起される。
が、刺激に対して、5秒で元に戻っている。
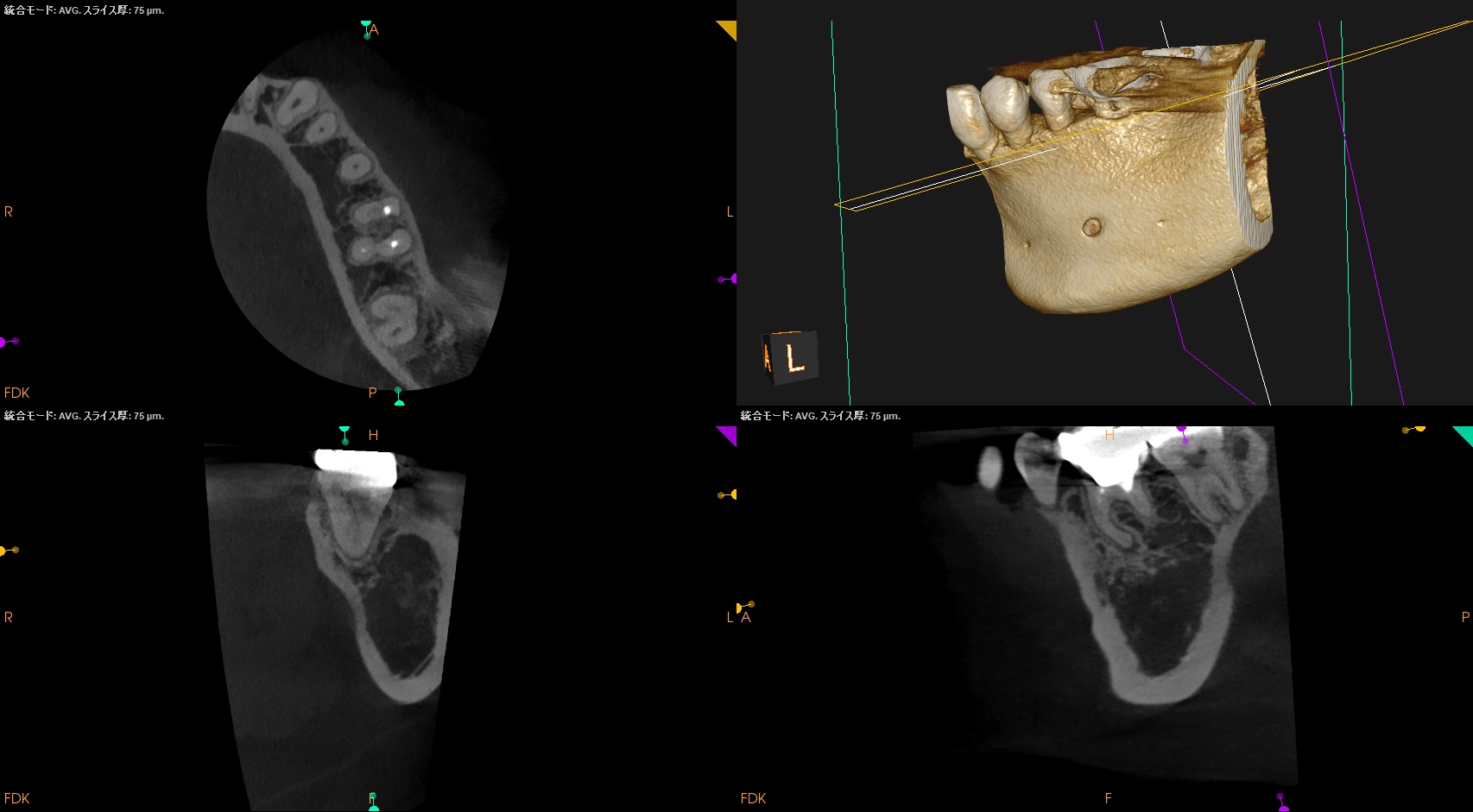
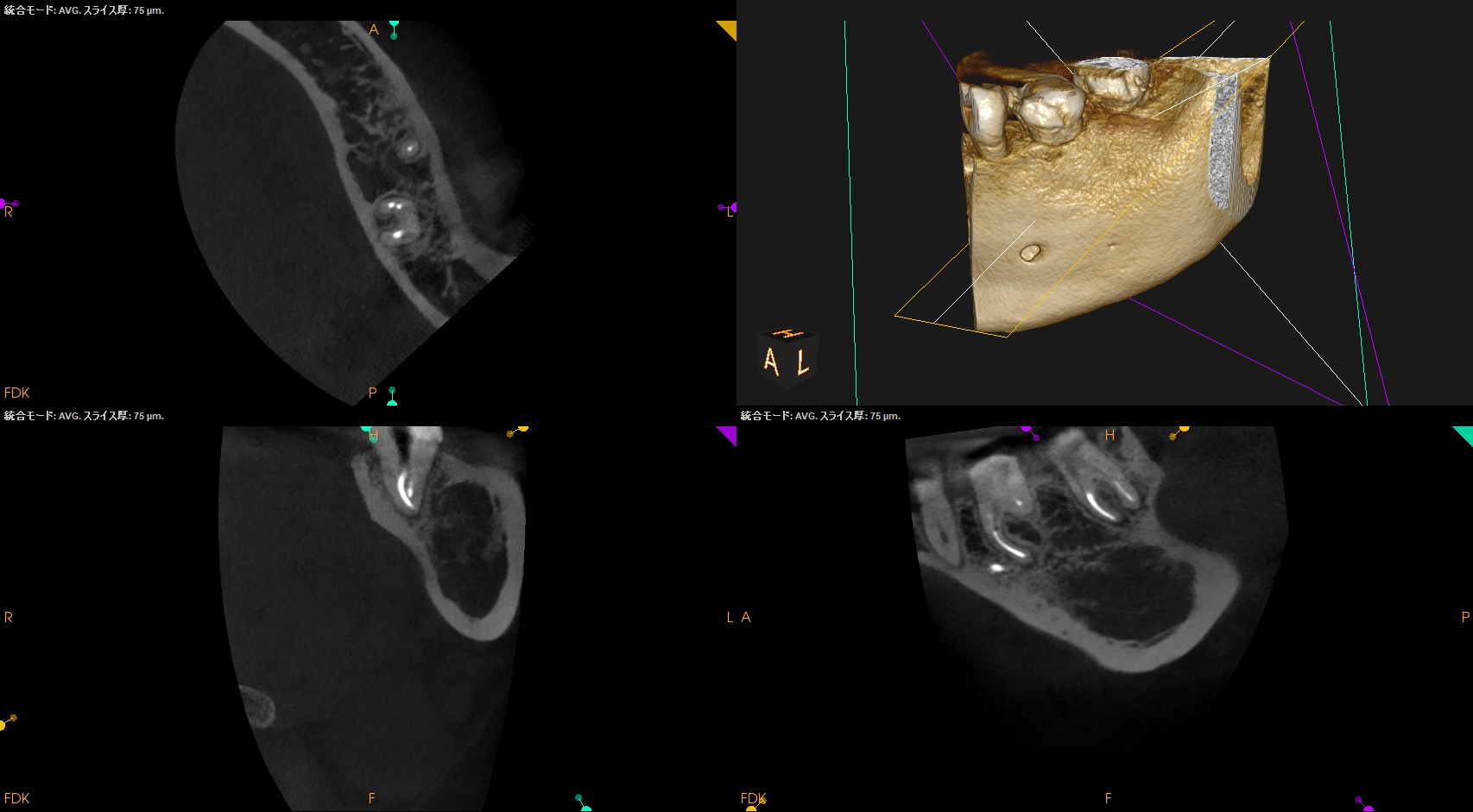
パノラマ、PA、CBCTを撮影した。
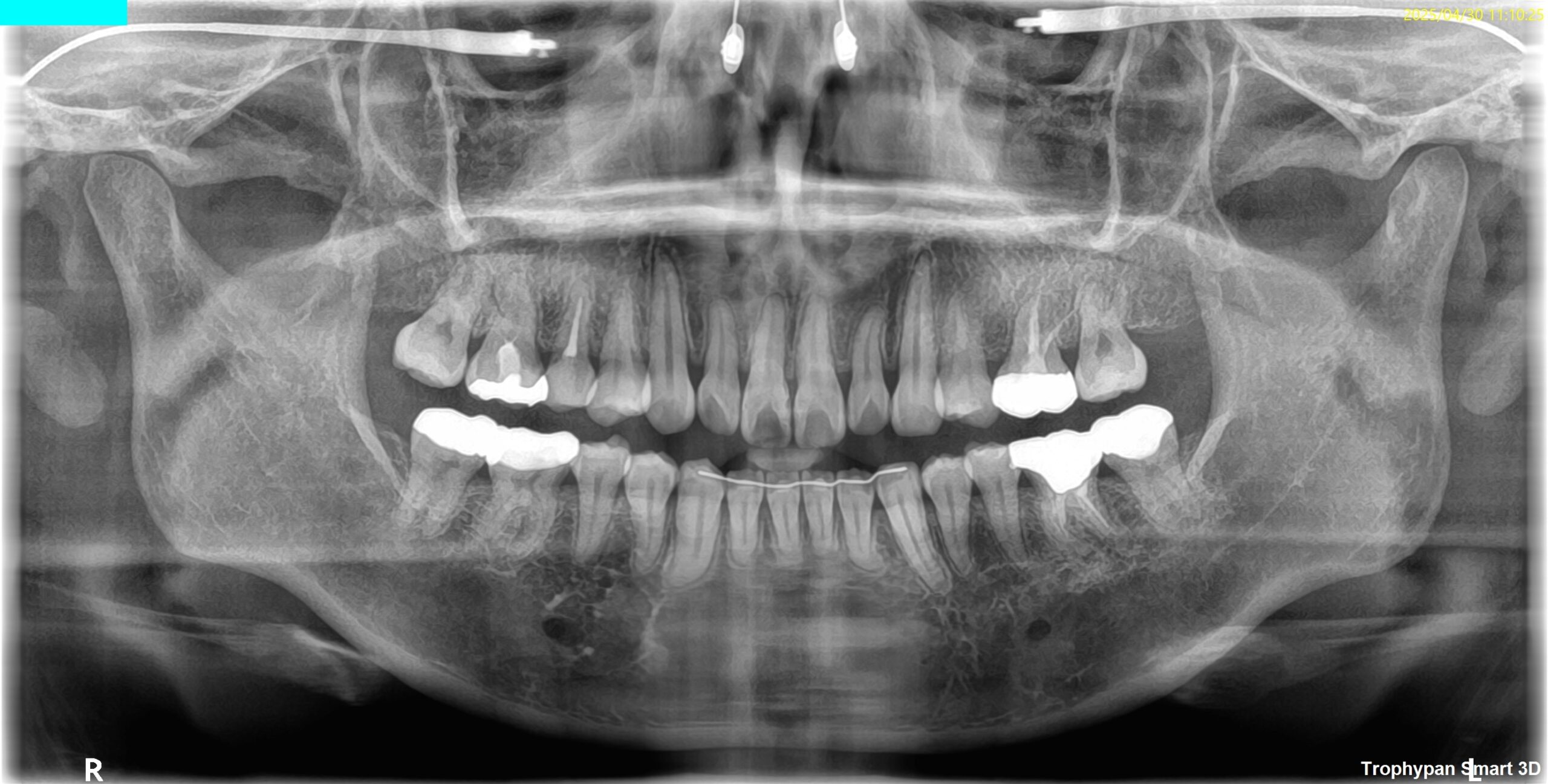
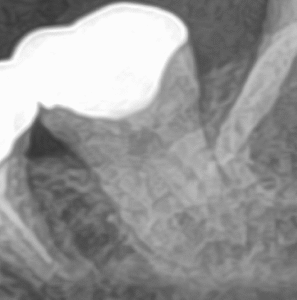
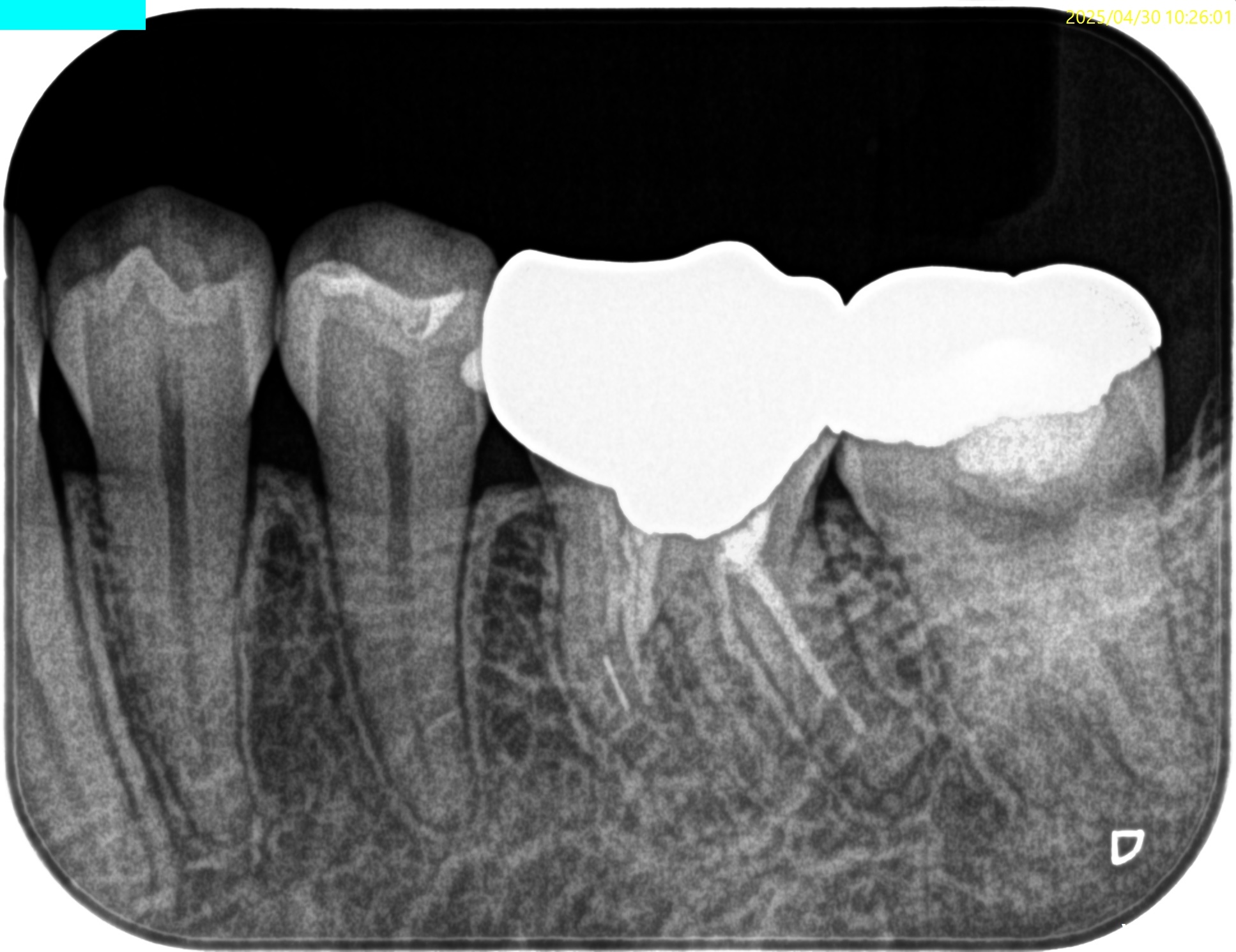
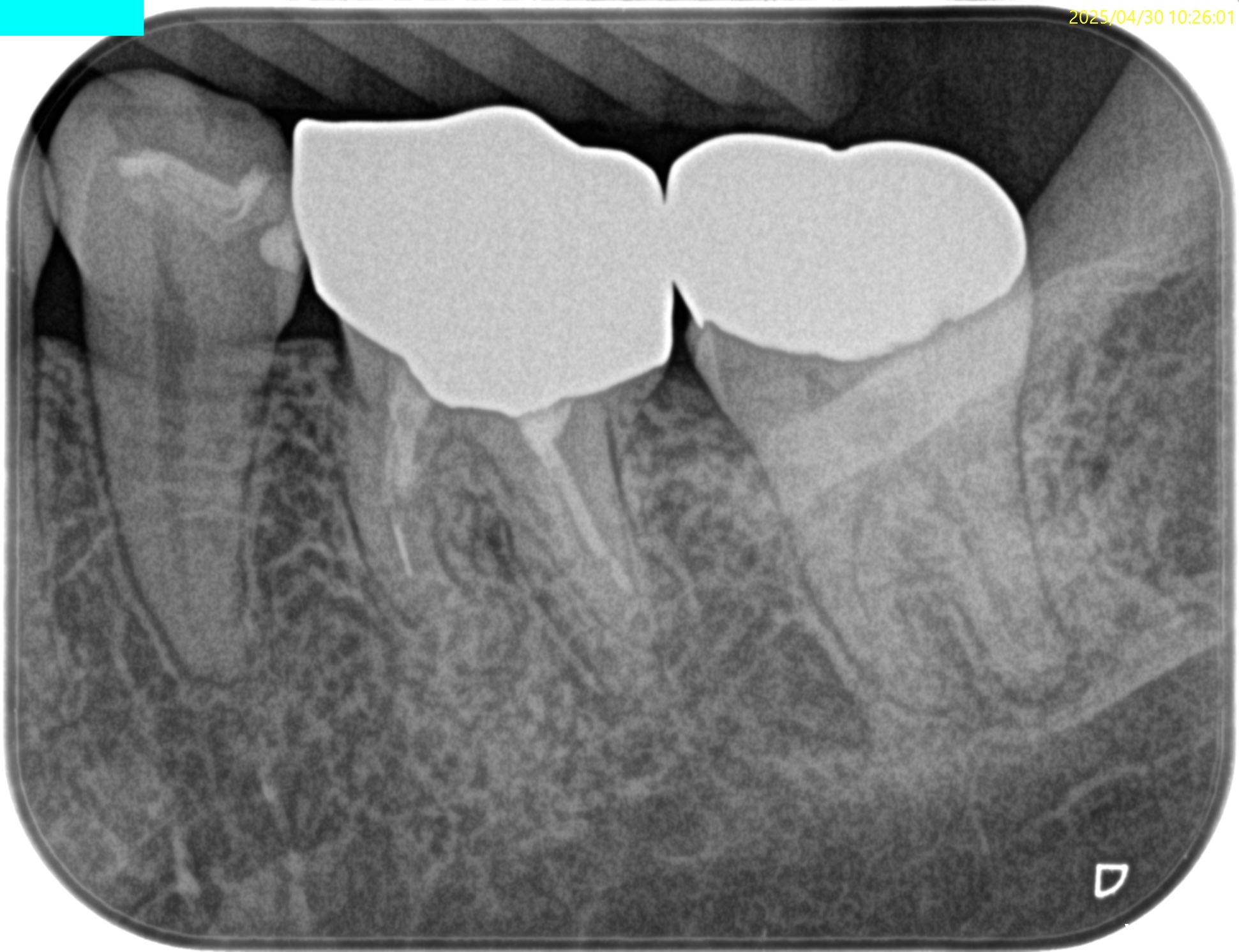
咬合痛がある#18は深い=歯髄に近接する修復治療がなされている。
そして、#18の遠心の根尖部に透過像があるように見える。
根尖病変だろうか?
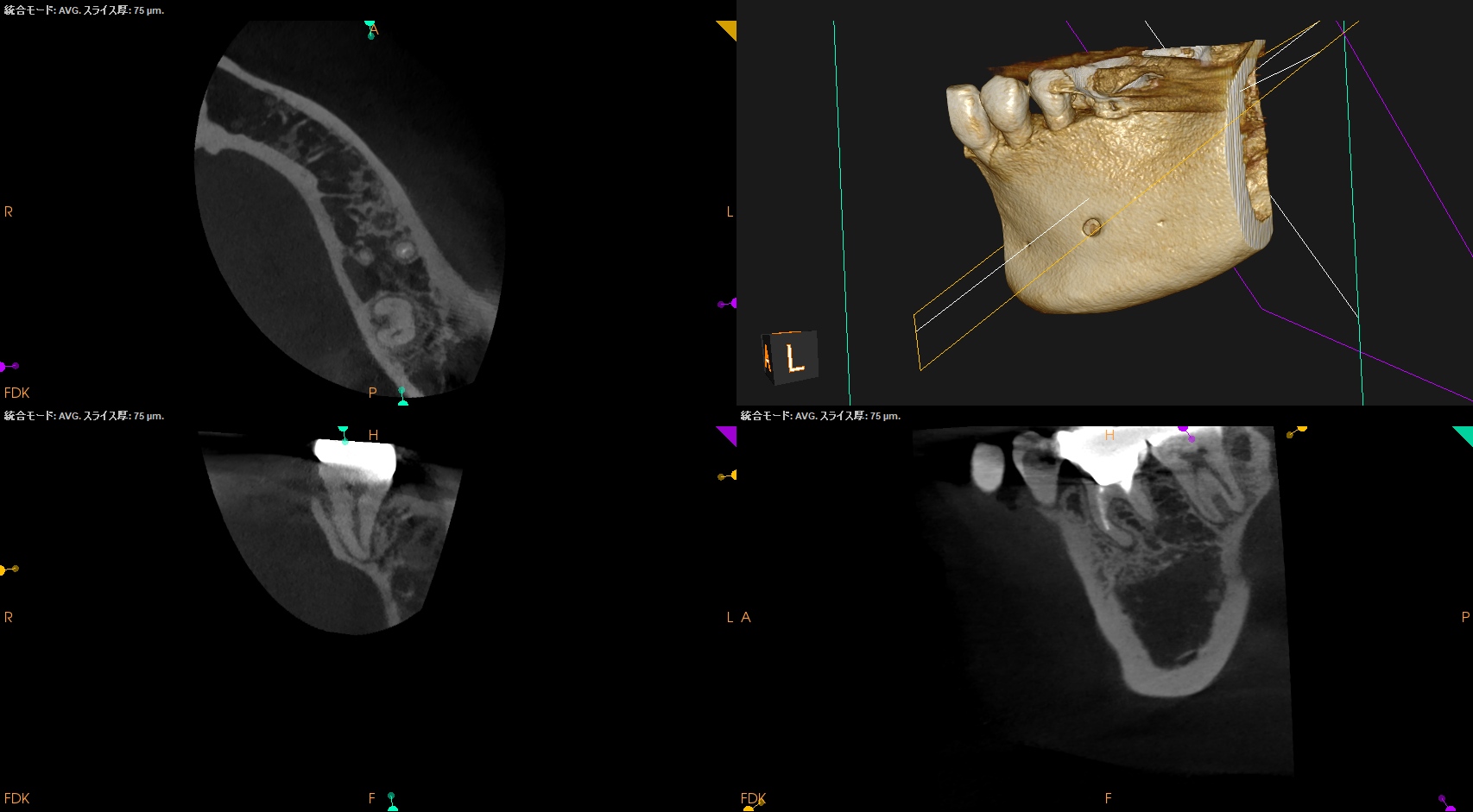
CBCTも撮影した。
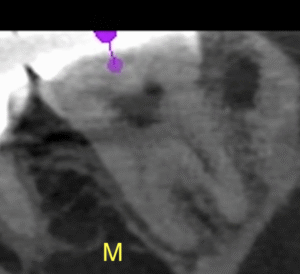
#18 MB
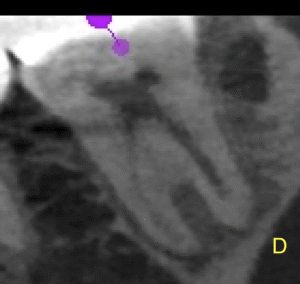
#18 D
が、PAやパノラマで見られたような初見はCBCTでは得られなかった。
むしろ、近心根の根尖部に病変があるように見える。
ともあれ、#18は樋状根であるということがわかる。
であれば、MBがMLかDと合流する可能性が高い。
それはCBCTで判別できるか?と言えば、
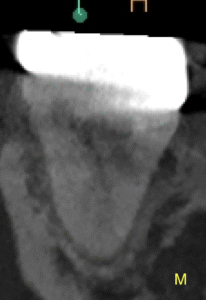
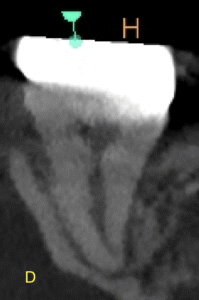
そこまでは分からないようだ。
つまりこのことからも、
CBCTで歯牙の根管の解剖が全て分かるわけではないという事実がわかるだろう。
つまり、
個々の歯牙の解剖学的知識はやはりある程度頭に入れる必要性がある
という事実がわかる。
それ無くして、歯内療法は無理である。
歯内療法学的診断(2025.4.30)
Pulp Dx: Asymptomatic irreversible pulpitis
Periapical Dx: Symptomatic apical periodontitis
Recommended Tx: RCT/Observation
治療するかどうか?だが、
強い冷水痛があるが、すぐ元に戻っている。それを支持するなら、
この歯牙は
PulpDx:Reversible Pulpitisという診断になる。
つまり、この歯髄は残せますという判断になる。
が、その場合は打診痛はどう説明がつくのだろうか?
歯髄炎である場合の特徴的な症状は以下だ。
⭐︎Symptomatic Irreversible Pulpitis時の一般的な症状
① Spontaneous pain – occurs without a trigger.
② Lingering pain – pain lasts for several minutes after exposure to hot, cold, or sweet stimuli.
③ Severe, throbbing pain – often described as intense and difficult to localize.
④ Pain that worsens at night or when lying down.
⑤ Difficult to relieve with painkillers.
⑥ Possible referred pain – discomfort may radiate to the ear, jaw, or adjacent teeth.
⑦ Tooth may be tender to percussion (tapping) – especially if inflammation has spread to surrounding tissues.
⑧ No visible swelling in early stages – swelling may appear later if it progresses to a periapical abscess.
以上の症状の中、今回は
打診痛が該当している。
が、冷水痛に対する反応が数分も持続していない。
ということは、Reversible pulpitisだろうか?
だが、そうであるとしても生活歯髄療法を成人では選択できない。
理由は歯髄が老いているからだ。
血流も乏しく、神経繊維も枯れ木である。
このような状態の歯髄を残すとのちに歯髄壊死を起こし、自発痛という名の厳しい痛みが惹起される可能性を残してしまうし、その際に根管が石灰化していれば根管治療もできなくなる。
つまり、患者さんはここで考えなければならない。
このまま様子を見るのか?
治療へ踏み入れるか?
の二択である。
この患者さんは
のちに歯髄壊死を起こし、自発痛という名の厳しい痛みが惹起される可能性を残してしまうし、その際に根管が石灰化していれば根管治療もできなくなる
ということのリスクを嫌がったので治療へ移行した。
こういう判断は、臨床家ではなく患者さんに判断させなければならないだろう。
⭐︎この後、治療動画が出てきます。不快感を感じる方は視聴をSkipしてください。
#18 RCT(2025.4.30)
この治療の最大のハイライトは、合流の確認の方法だろう。
MBはMLもしくはDと合流している可能性が高いので、以上のように当該Gutta Percha Pointを形成した根管(ML,D)に挿入して、MBにC+ Fileを入れてグリグリやった。そしてMLのGutta Percha Pointをまず抜いている。Dはそのままにしている。さて。傷がついているだろうか?

Gutta Percha Pointに傷がついていることがわかるだろう。
MBはMLに合流している
ということがわかる。
ということは、
MBはDには合流しない
という事実もこれでわかる。
こうして#18の作業長を決める一連の動きは終了した。
あとは、根管形成+根管充填をするだけである。
術後にPA,CBCTを撮影した。

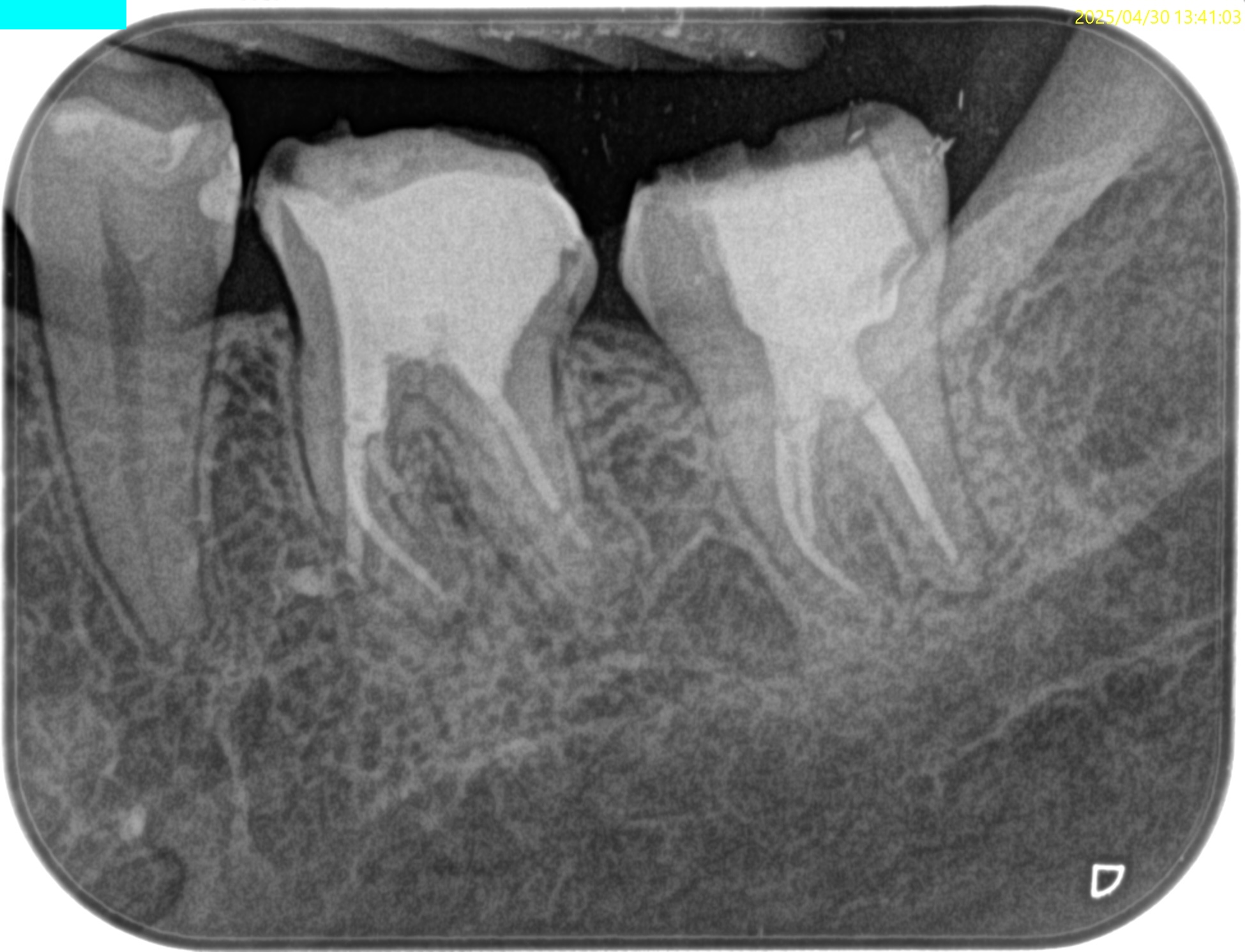
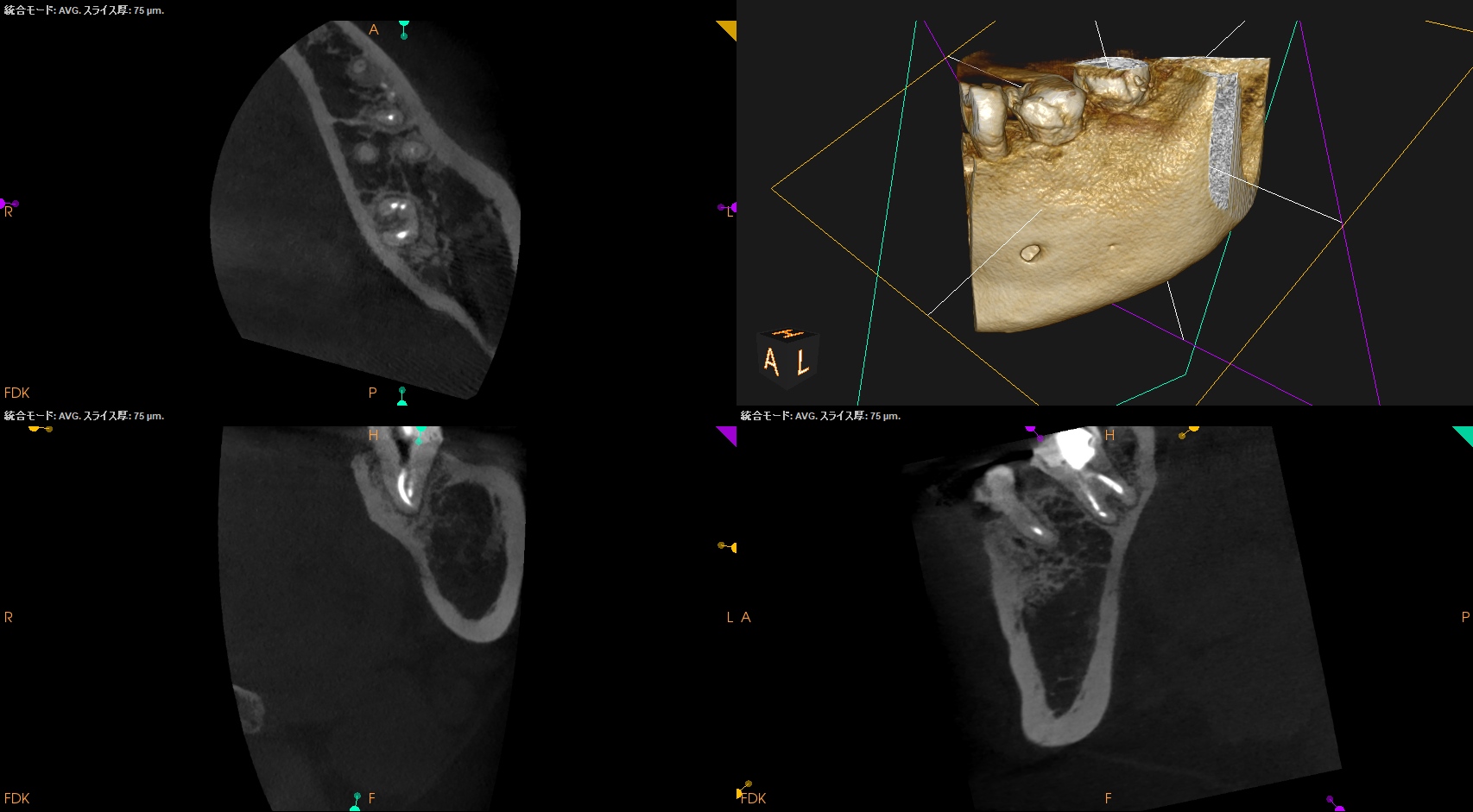
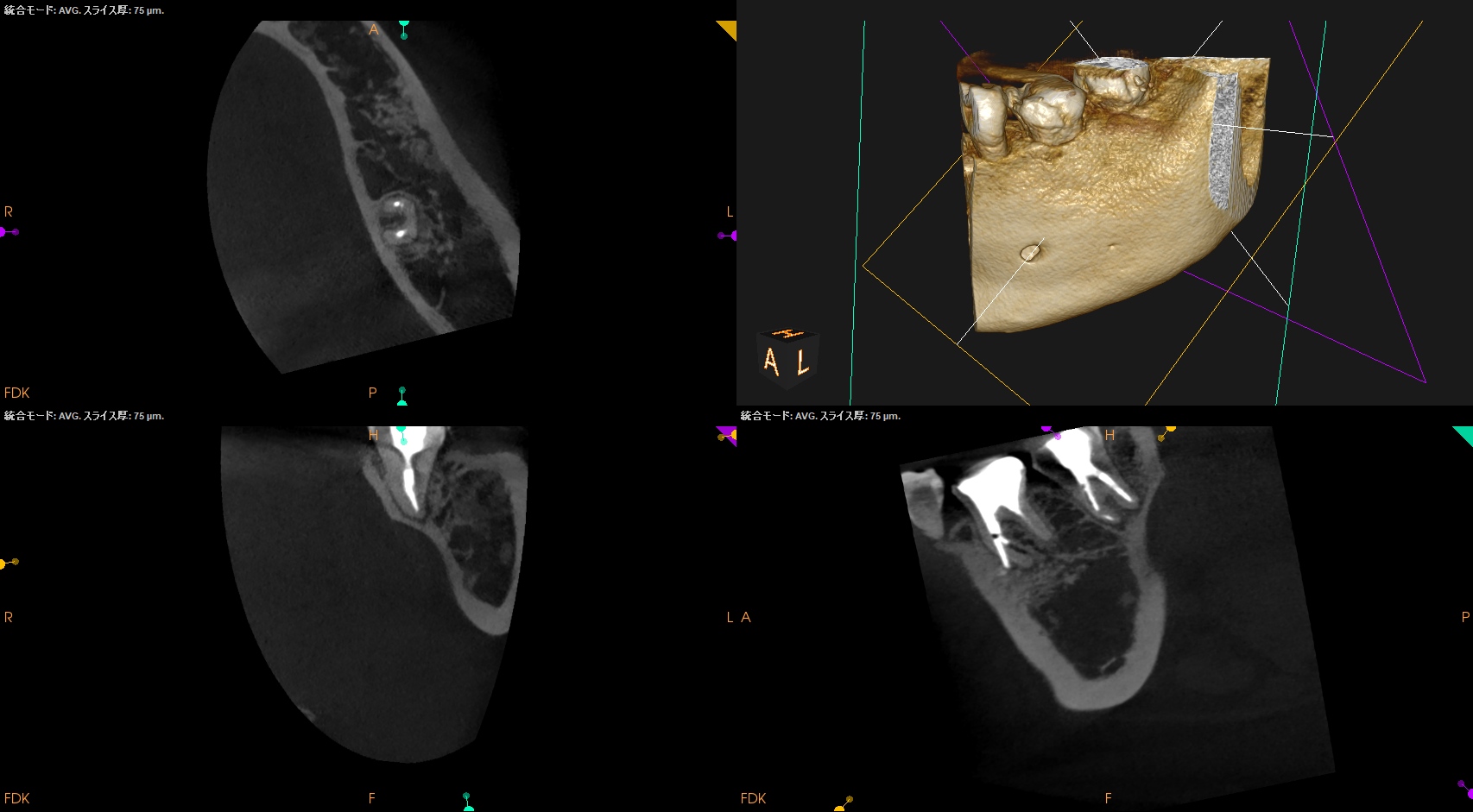
ということで、明日はその1つ近心の歯である#19のPreviously initiated therapyの根管治療の模様をご報告しよう。
ここも非常に厄介であった。
非外科的歯内療法ではPreviously initiated therapyのCaseが最もHardであるという法則を字でいくような治療であった
ことは今日の時点でお伝えしておこう。
この件については後日。