バイト先の治療。
主訴は、
左上奥歯の歯茎が腫れて痛い…
である。
歯内療法学的検査(2024.4.15)
#14 Cold N/A, Perc.(+), Palp.(++), BT(-), Perio Probe(WNL), Mobility(WNL), Abscess(+)
#15 Cold+2/2, Perc.(-), Palp.(-), BT(-), Perio Probe(WNL), Mobility(WNL)
主訴は#14だろう。
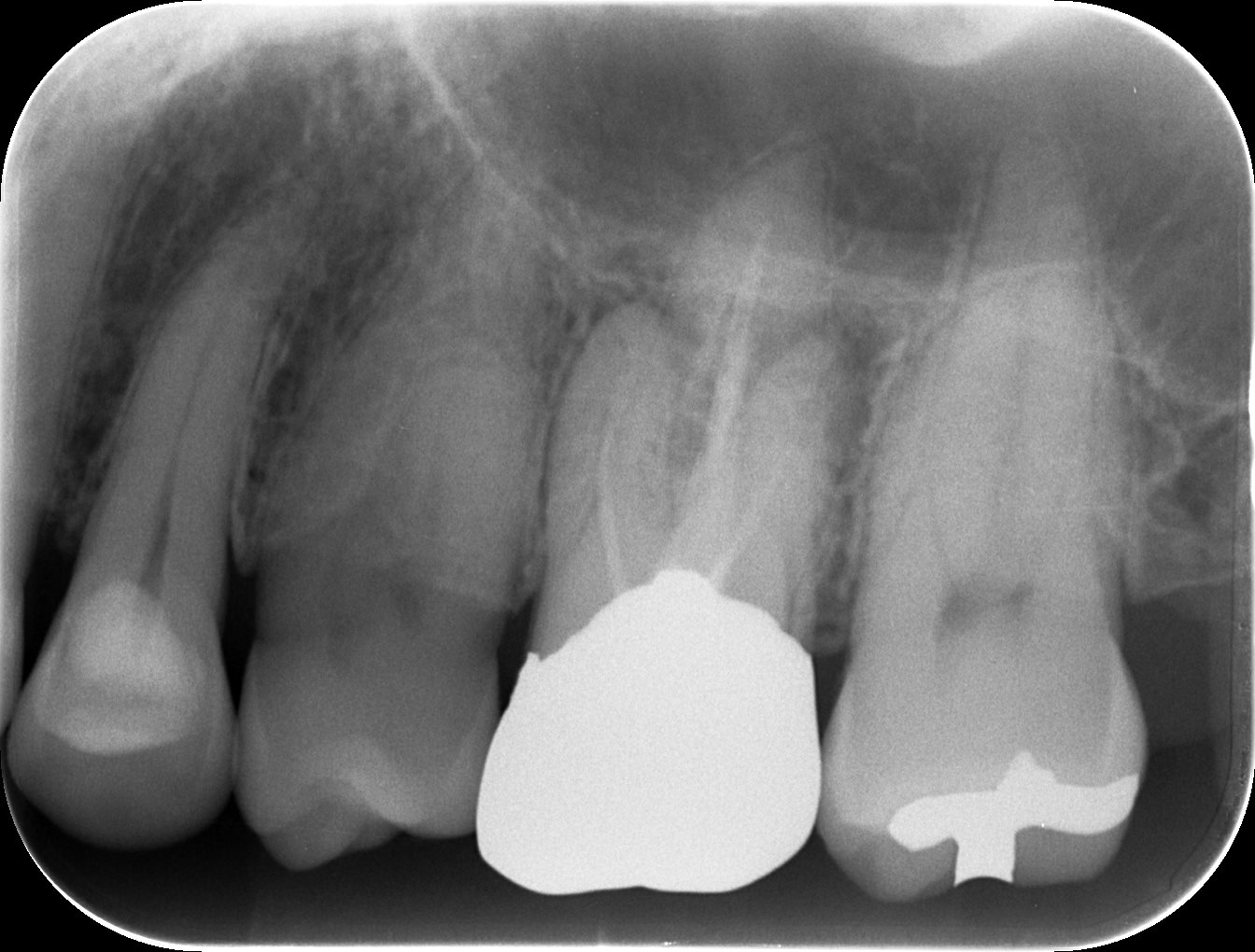
PA(2024.4.15)
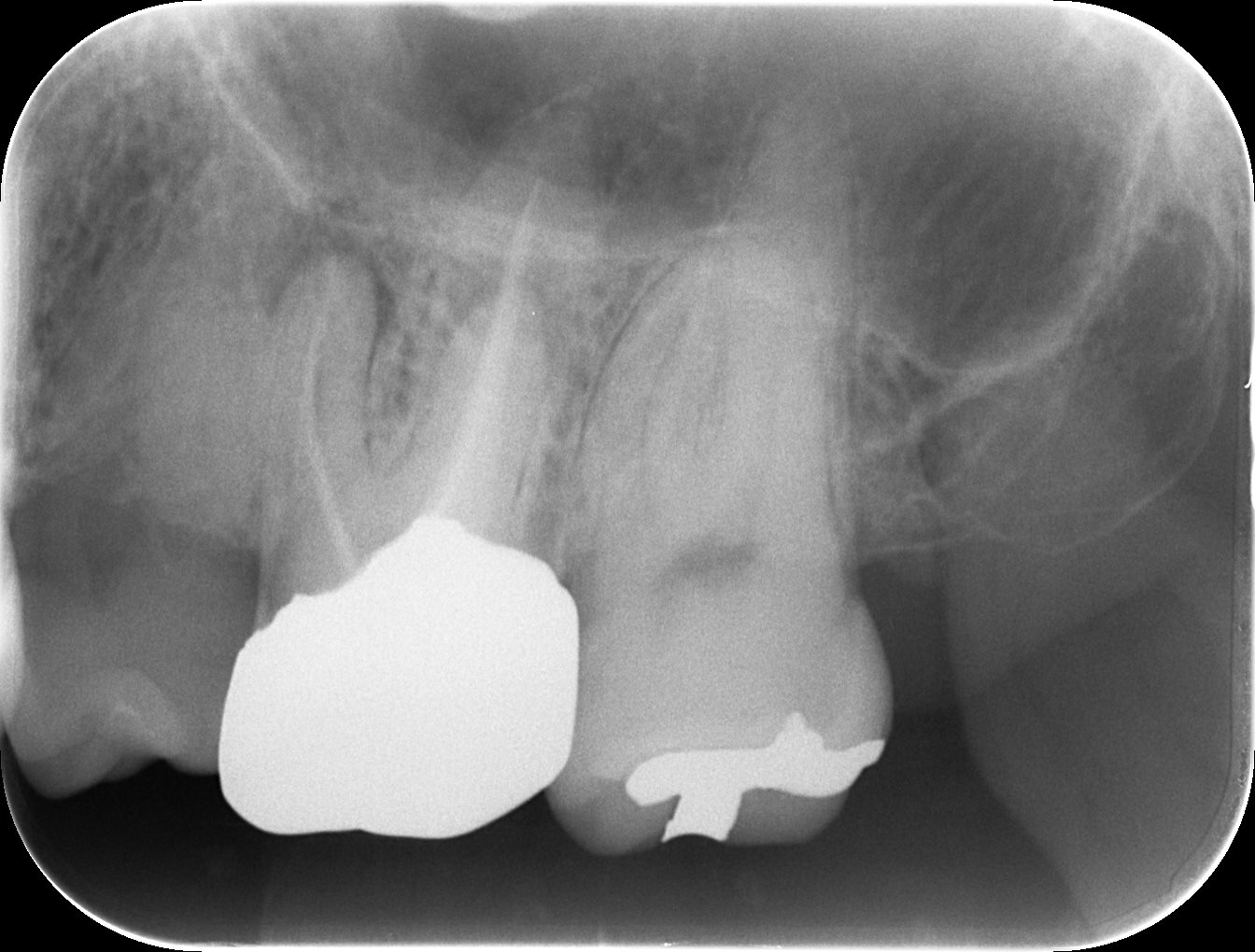
全く根管形成されていない。
再根管治療に意味はありそうだ。
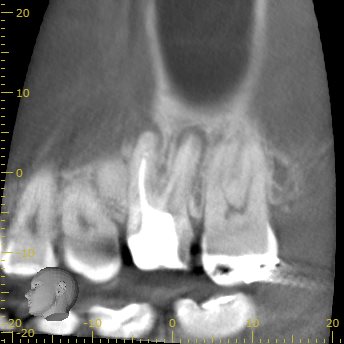
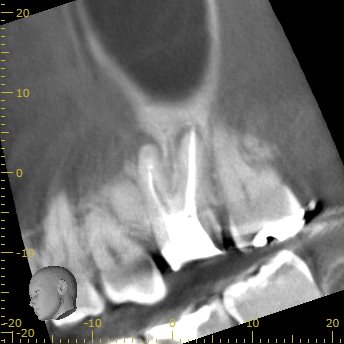
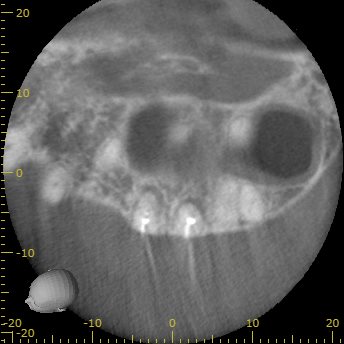
CBCT(2024.4.15)
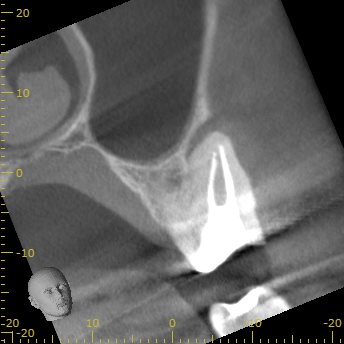
MB
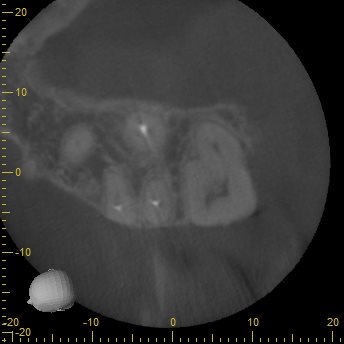
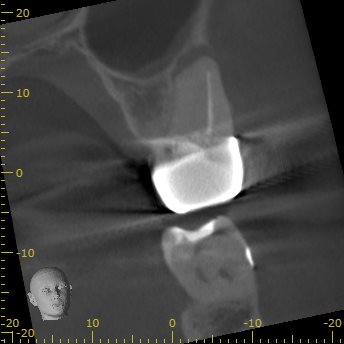
MBの頬側にしかGutta Percha Pointがない。
ということは…
MB2が未発見・未形成
であるということがわかる。
MB2のシルエットはあるが、
形成できるかどうか?は実際着手しなければ、わからない。
それが、
非外科的歯内療法だ。
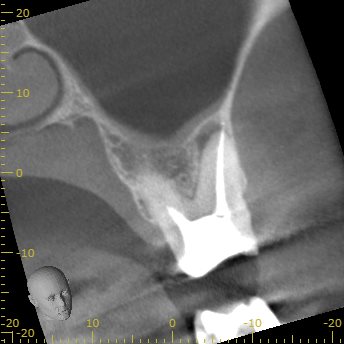
DB
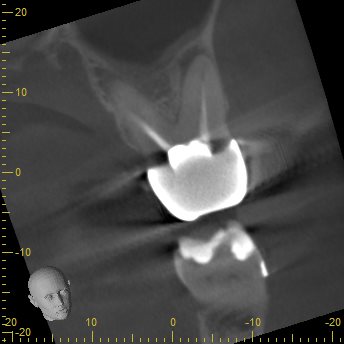
DBは1根管だが、やる気がなかったのだろう。
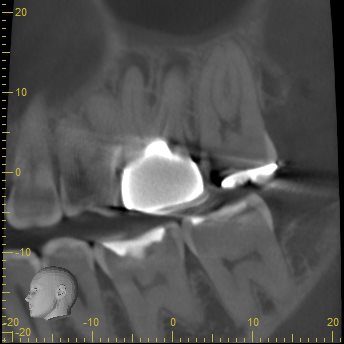
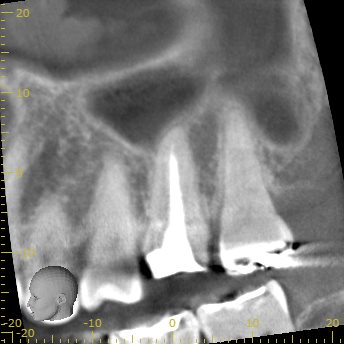
P
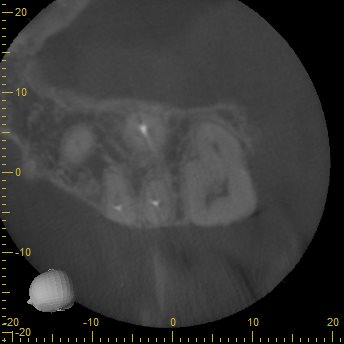
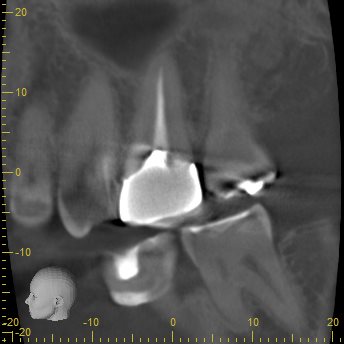
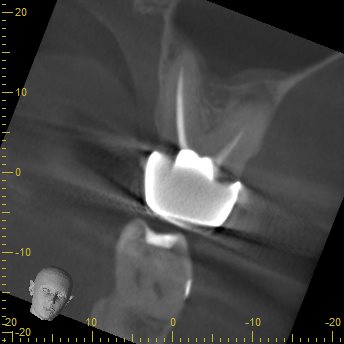
Pもほぼ根管形成をした形跡はないが、根尖病変もない。
が、この治療内容からは、このままでいいと言う訳にはいかないだろう。
ここで最近の文献を紹介しよう。
再治療で根尖病変がある根管だけ再根管形成した場合と、全ての根管を再形成した場合でその成功率を比較した研究だ。
Martins 2023 Outcome of selective root canal retreatment A retrospective study
これによれば、PA, CBCTで根尖病変がある根管のみを再根管形成した場合と、全てを再根管形成した場合でその予後を比較している。経過は1年以上置いている。やったことを振り返る、Retrospective studyで、2018~2021までに行われた再根管治療をピックアップしている。治療の結果を以下のように分類している。
Favourable: complete absence or reduction in size of PAR and the absence of symptoms.
Unfavourable: when a PAR appeared after retreatment, or a pre-existing PAR remained unchanged or increased/ enlarged in size, and/or the presence of any clinical signs and/or symptoms.
予後はその歯の根管で最も経過が悪い部分をその歯の診断として採用している。
その結果分かったことは以下だ。
Results
再根管治療した93%の歯がfavourableとなった。再根管形成をしない場合、その根の3.5%に根尖病変ができたという。失敗した歯の失敗原因だが、根管充填の質、シーラーの逸出、再根管治療時のミステイク、最終修復の質は再根管治療の結果に影響しなかったという。
また、再治療後の生存率であるが、1~4年で91.5%であったという。
ここからえられる結論としては、
Conclusions
①根尖病変がある部位だけ再根管治療する医療行為は正当化される
②術前に根尖病変がない歯根の再根管治療しなくてもそこに新たに根尖病変ができる可能性は低いと考えて差し支えない
という2点だ。
この結果は、再根管治療をやりやすくするものになるだろう。
が、この歯の場合は当てはまらないが。。。
歯内療法学的診断(2024.4.15)
Pulp Dx: Previously treated
Periapical Dx: Symptomatic apical periodontitis
Recommended Tx: Re-RCT
別日に治療へ移行した。
☆この後、治療画像が出てきます。不快感を感じる方は視聴をSkipしてください。
#14 Re-RCT(2024.8.27)
再根管形成を容易に行う方法は以下だ。
C-solutionを髄床底に浸し、鋭い短針で根管を突く。
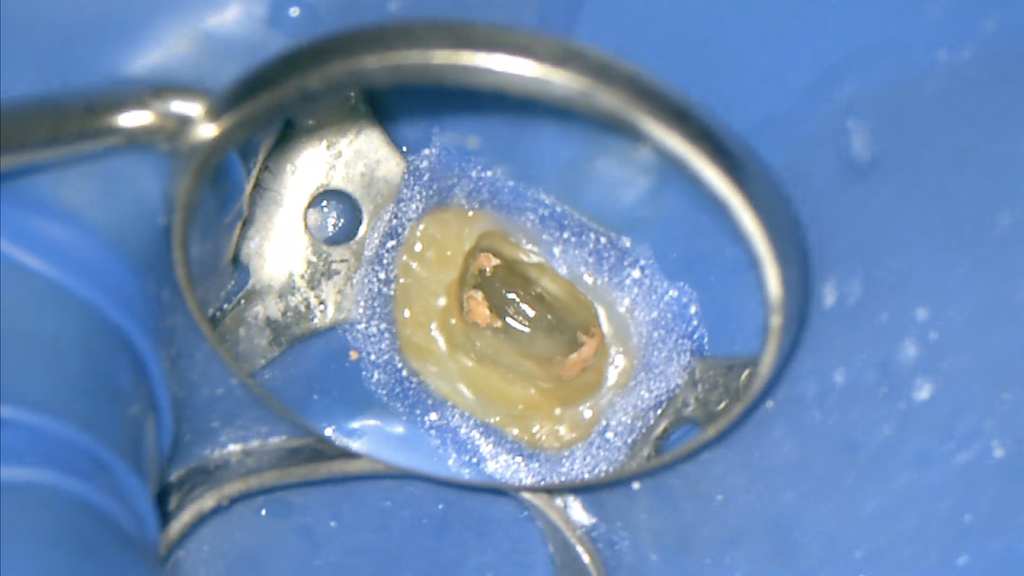
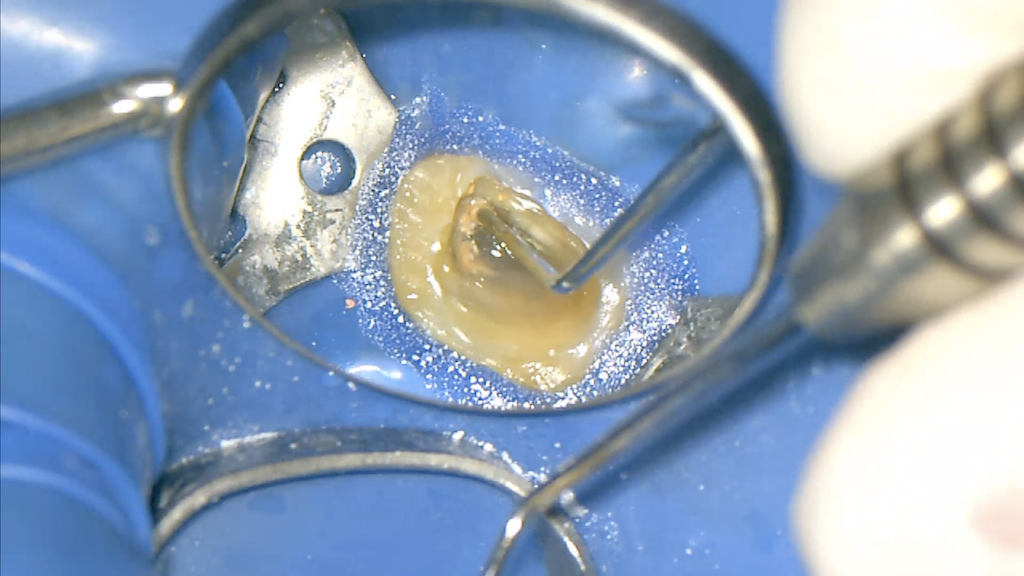
経路を作成した後、SXもしくは超音波でで根管上部を拡大する。

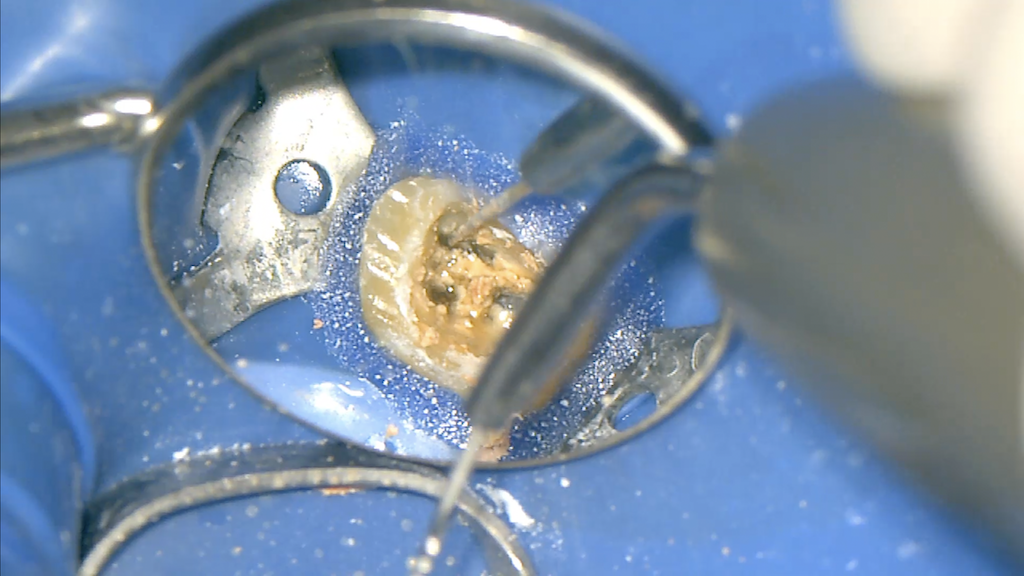
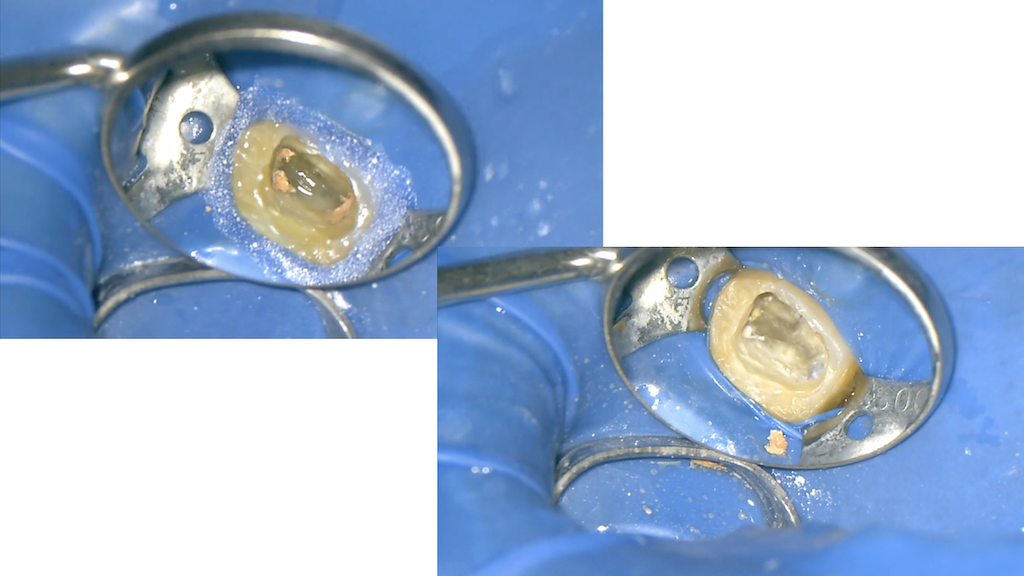
MB2も発見しそれぞれ再根管形成した。
すると再根管充填前にはここまで綺麗になる。
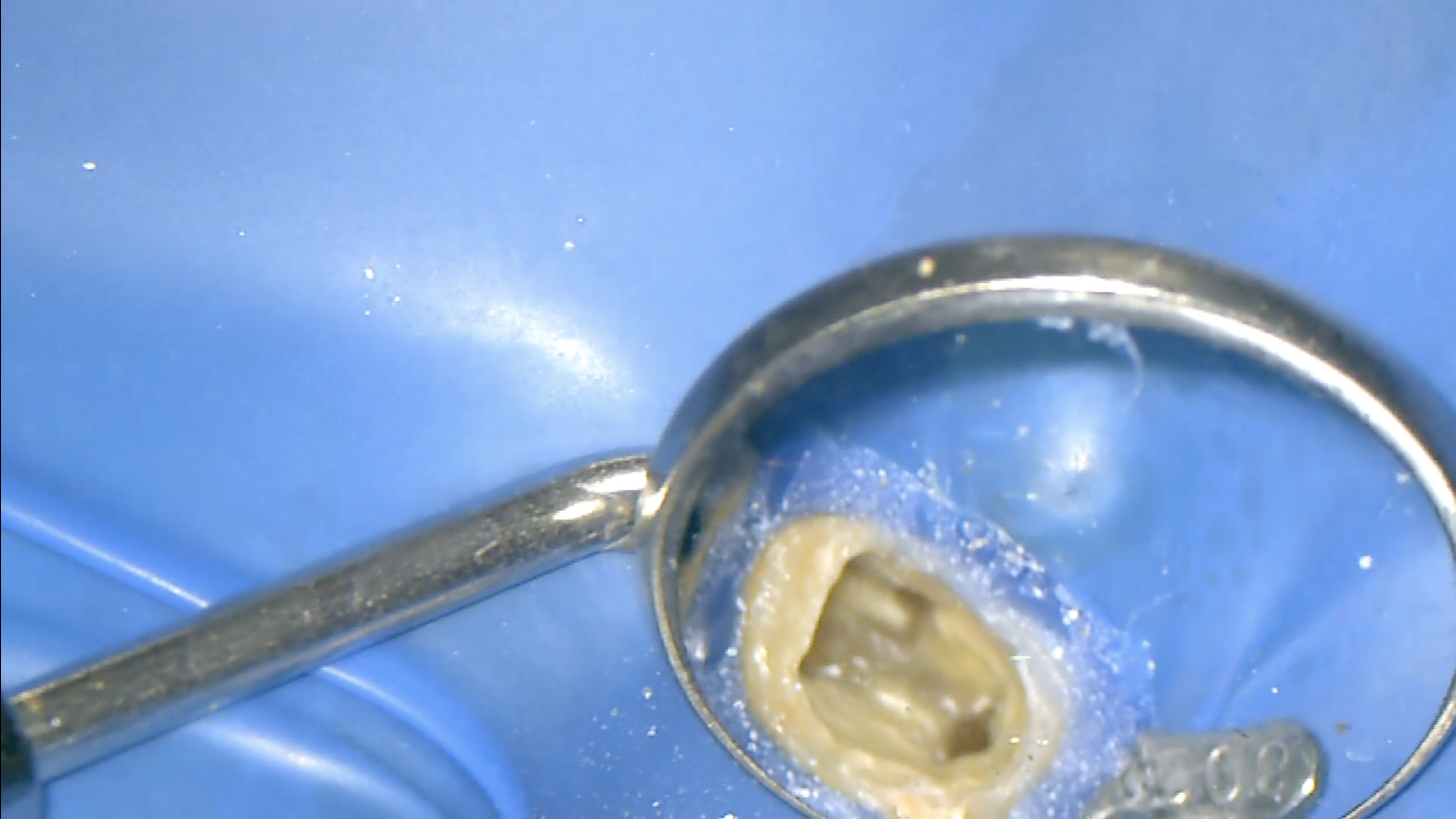
BC sealerを用いてSingle Pointで根管充填した。
するとここまでCleanになる。
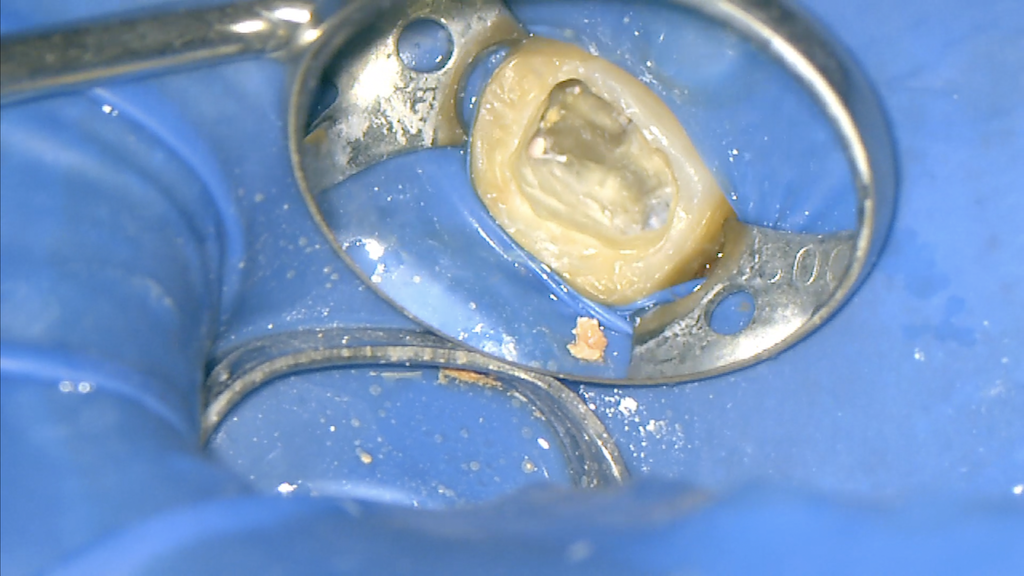
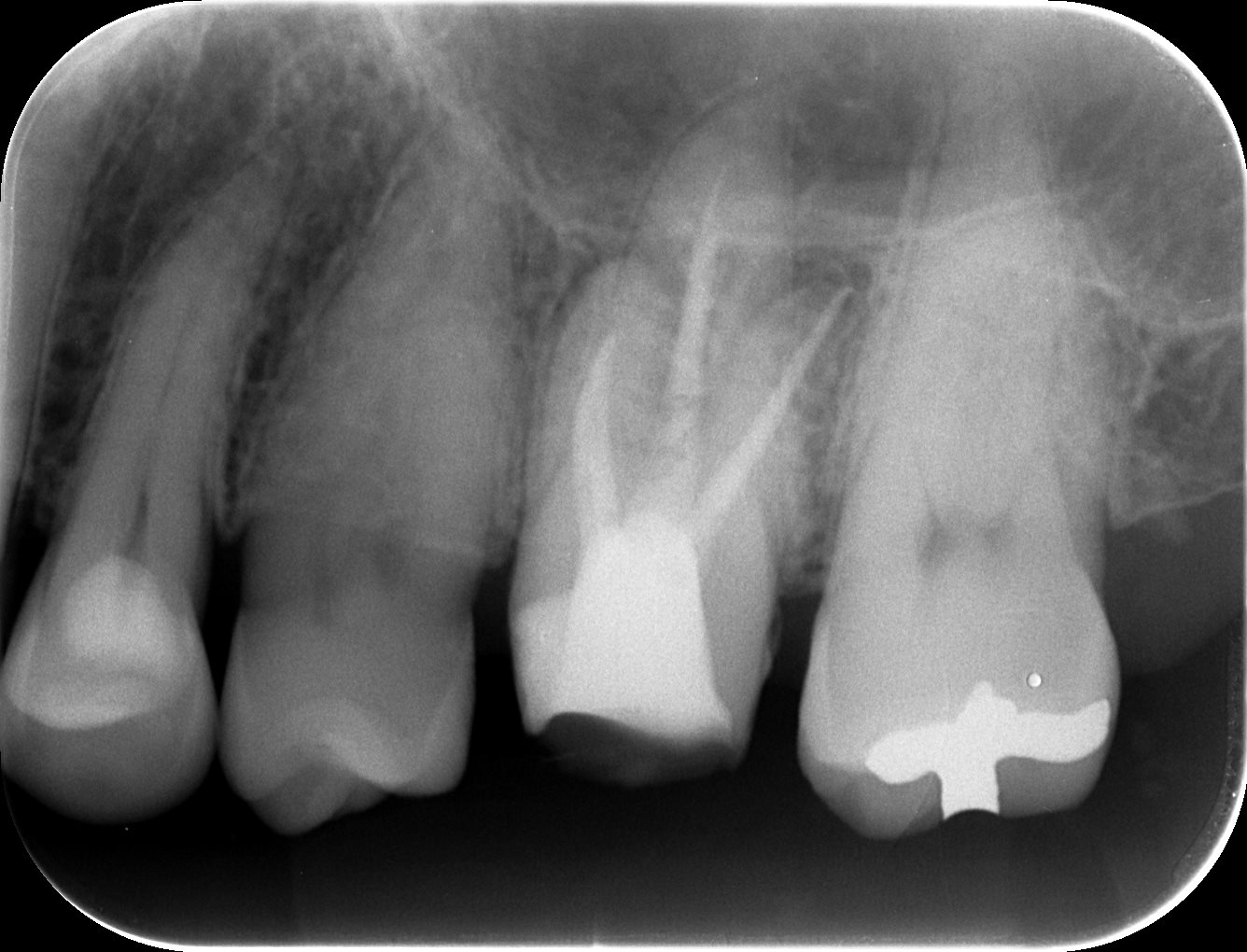
築造して、治療後にPAを撮影した。
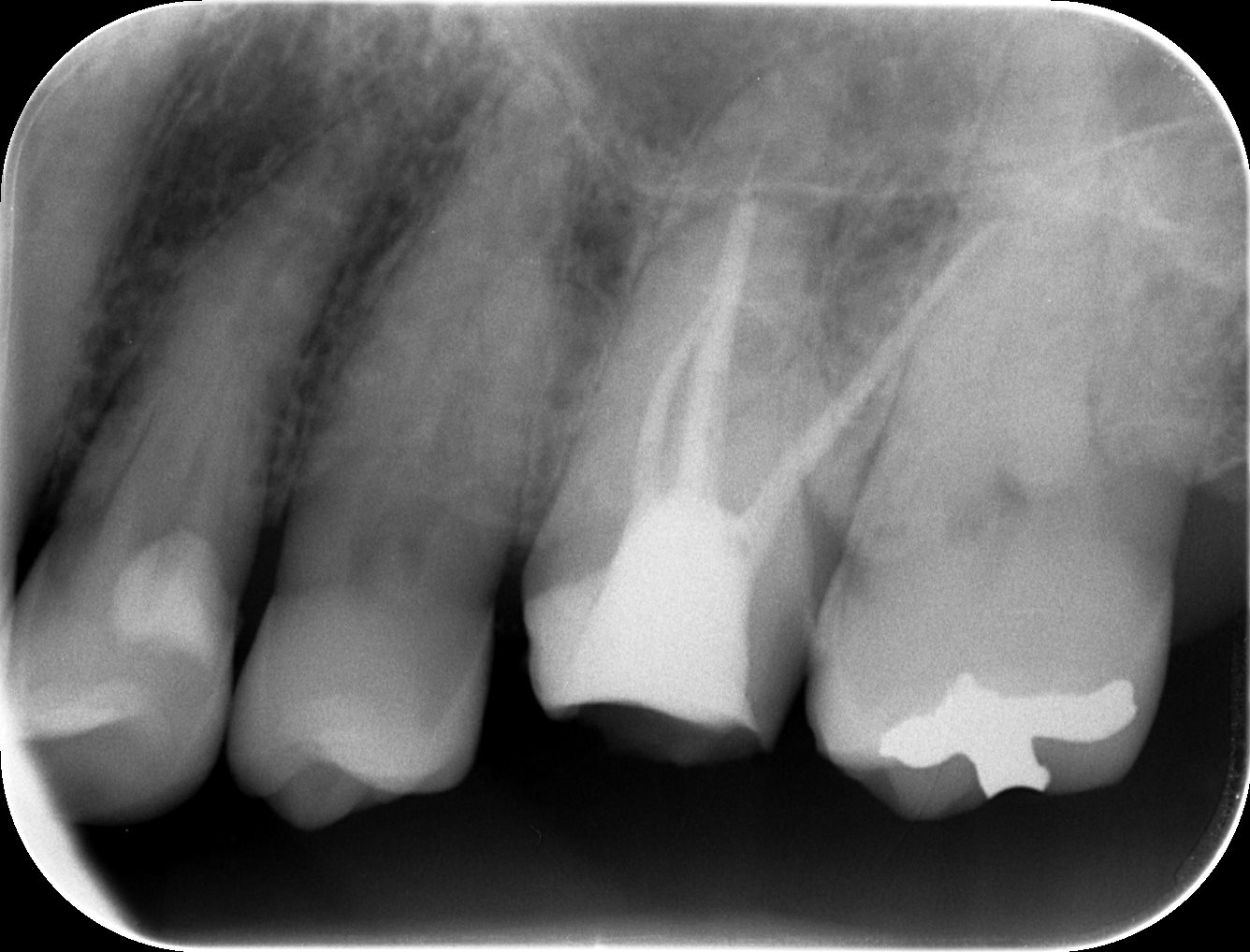
MB
DB
P
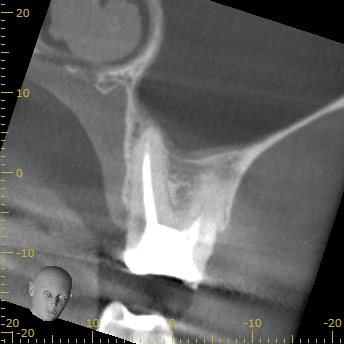
MB, DBのシーラーパフは根管が密閉できていることの証左だ。
P根はNi-Ti Rotaryファイル(HyFlex EDM #10.05)がメカニカルペイテンシー実施時に根尖部で破折した。
が、この根管には術前に根尖病変がない。と言うことは理論的に問題がないはずだ。
と言うことで次回は1年後である。
またその経過をお伝えしたい。