紹介患者さんの治療。
主訴は
左下奥歯の咬合痛。物が噛めない…
であった。
歯内療法学的検査(2023.6.2)
#18 Cold N/A, Perc.(-), Palp.(-), BT(-), Perio Probe(WNL), Mobility(WNL)
#19 Cold N/A, Perc.(+), Palp.(-), BT(++), Perio Probe(WNL), Mobility(WNL)
#20 Cold+2/2, Perc.(-), Palp.(-), BT(-), Perio Probe(WNL), Mobility(WNL)
主訴は再現できた。
打診痛もみられる。
PAを撮影した。
PA(2023.6.2)

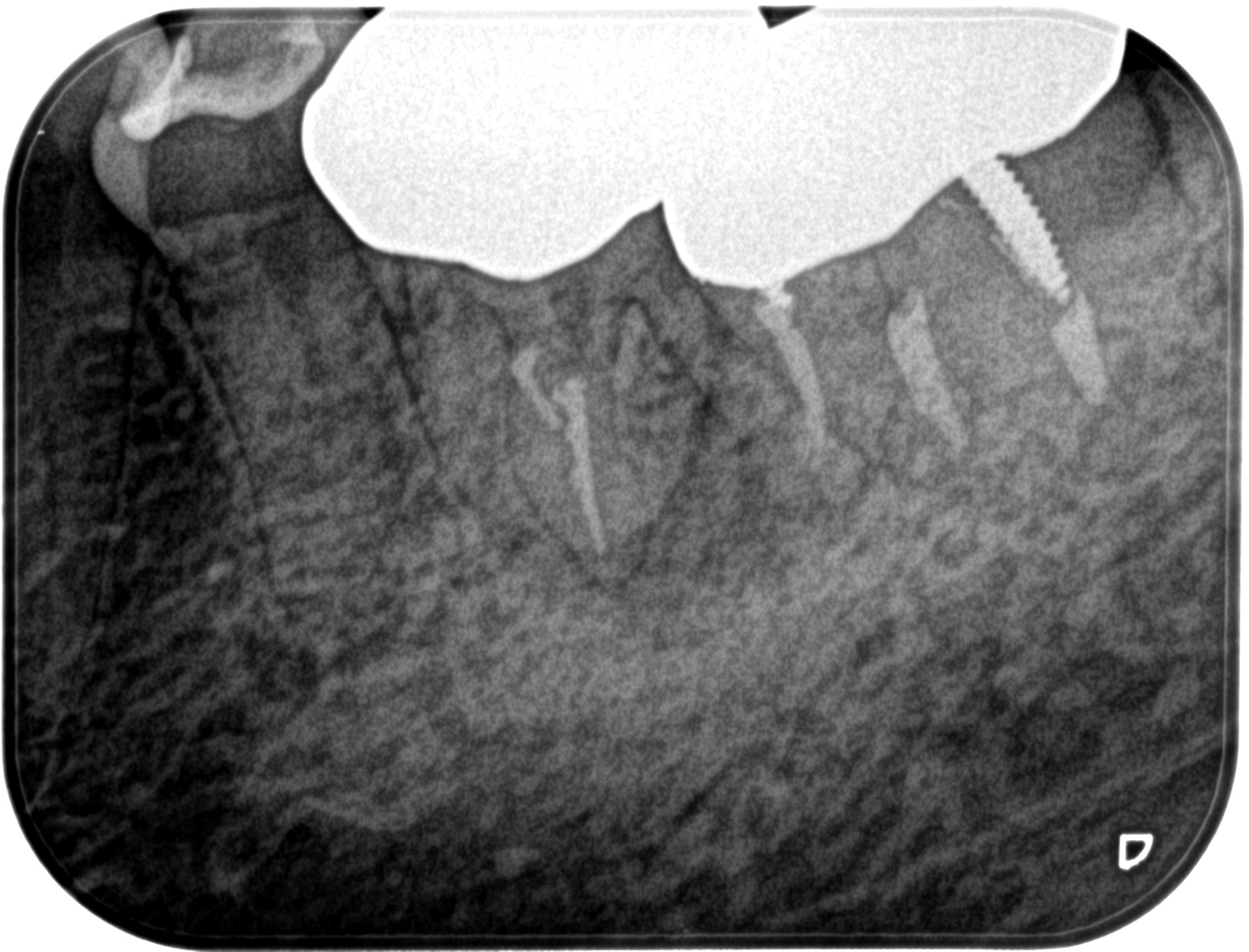
#19の近心根に大きな病変が見られる。
ここに何らかの問題があるに違いない。
CBCT(2023.6.2)
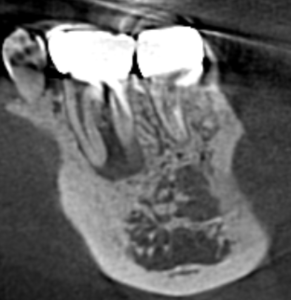
近心根に大きな病変がある。
遠心根までに及んでいそうだ。
根管形成もされているようだ。
いわゆる、
Previously Initiated Therapy
の状態になっている。
何を言っているのか???な人は歯内療法臨床を行う資格がないと言っていいだろう。
Basic Course 2024を受講してください。
根尖部からの絵を見てみた。

するとここからわかることが、
遠心根というよりは…この病気の原因は近心根だろう。
この患者さんの治療歴は以下だ。
近所の歯科医院で根管治療を受ける。
9:00に予約も院長は9時には現れず。
30分程度待つとあくびをしながら院長が登場。
見るからにやる気がない。
大丈夫か?と不安になるものの、ここまできてキャンセルはできない…と治療を任せるものの今に至る。
(再)根管治療には数ヶ月通院した
というのが患者情報である。
この患者情報から考えるに、
面倒臭いM根に時間を割くつもりはなかっただろう。
それか形成だけして根充は忘れたのだろうか?
そんなことあるか?!って??
はいありますよ。
私自身がかつてそうでした。
当時住んでいた長崎市の某・歯科医院でいきなり抜髄されて(断髄されて)、キャビトンで仮封されてそのまま放置された記憶が。
その体験からすれば、
こういう歯には何かがある。とてつもない爆弾が
である。
治療を放棄しなければならない理由が何かあったはずだ。
続けて分析する。
M根
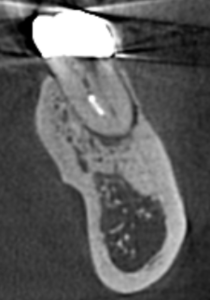
MBは根尖部まで形成してあるような、ないような…わからない。
D根

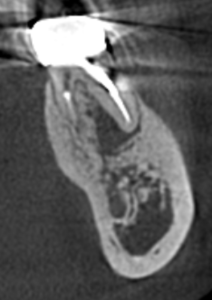
根尖病変が見える。
が、これはおそらく原因はM根からだろう。
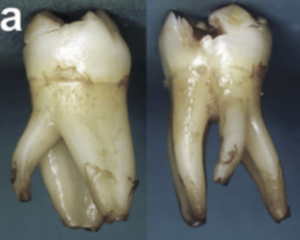
この歯にはRadixもあった。
Radixに関しては以下の内容や過去記事を参考にされたい。
Radix Entomolaris
Calberson 2007 The Radix Entomolaris and Paramolaris: Clinical Approach in Endodontics
穿通の必要性?根管治療の問題??修復治療の問題???〜#30 Re-RCT+Core build up with Fiber Post
#30 M, D, Radix Entomolarisにそれぞれ根尖病変を有する歯のInitial RCT(1回法)+Core build up
#30 M, D, Radix Entomolarisにそれぞれ根尖病変を有していた歯のInitial RCT, 6M recall
歯内療法学的診断(2023.5.2)
Pulp Dx: Previously treated
Periapical Dx:Symptomatic apical periodontitis
Recommended TX: Re-RCT, 根管形成が奏功しなければApicoectomyへ切り替える
という治療内容になった。
ここで重要なのは、
治療がうまくいかなかった場合は再根管治療ではなく、外科治療へ移行するという事実を治療前に告げるかどうか?
である。
それがなければ、そういう治療計画は詐欺と言っていいだろう。
責任を取れないのであれば、治療をすべきではないのだ。
ということで、患者さんは治療計画に同意し、再根管治療へ移行した。
その日は歯科医師の先生が二人、見学に来ることになっていた。
#19 Re-RCT(2023.6.2)
この再根管治療で重要なポイントはM根の取り回しだ。
ここが十二分に形成できれば…
勝利することができるだろう。
が、負ければ…Apicoectomy一直線だ。
ピンを使用してレジンで支台築造してある。
ピンコアの除去方法はメタルポストコアとほとんど変わらない。
つまりピンコアの周囲のレジンを除去し、VPチップを当てるという作戦である。
Pinは数十秒で脱離した。
このように治療は準備して行うものである。
個人のテクニックなど不要だ。
こんなことは、Pathways of the Pulpに書いてあるのだから。
Radixを埋めているレジンは通常厄介だが、ここは不思議の国日本なので容易に除去できる。
この時使用した方がいいものはFEEDでも購入ができるという。
もはや海外業者はいらないのか?!
と錯覚する。
MB根管は排膿が見られた。
これを止めるには拡大形成しかない。
C+10で穿通したので、最終的には#40.04まで形成する予定であった。
が、である。
MBに何が見えただろうか?
といえば、漿液が上がってきている。
排膿はストップしたが漿液が出ている。
こういう状況であれば、貼薬すればいいのではないか?と質問してくる人がいる。
が、残念ながら水酸化カルシウムには抗菌効果はあまりない。
歯根を破折させる効果ならあると言われているが…
以下のように形成していく予定であったが、
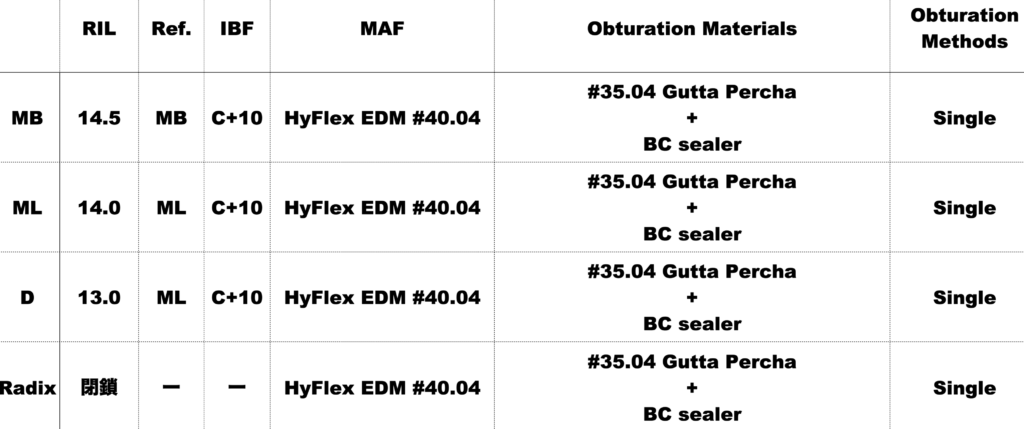
結局こうなってしまった。

が、#60.02になってもMBからの漿液は出続けていた。
ということでここで何がわかるか?
といえば、
これが
非外科的歯内療法の限界である
ということである。
C+10で穿通したのに、それを#60.02まで拡大したのに漿液がストップしないということはもはや外科治療である。
この時、治療の後
なぜ貼薬しなかったのか?という質問を見学の先生からもらったが、
貼薬しても細菌は減らない、1回法でもそれ以上法でも予後も同じ
という話をしてあげると納得していた。
支台築造して、PAを撮影した。
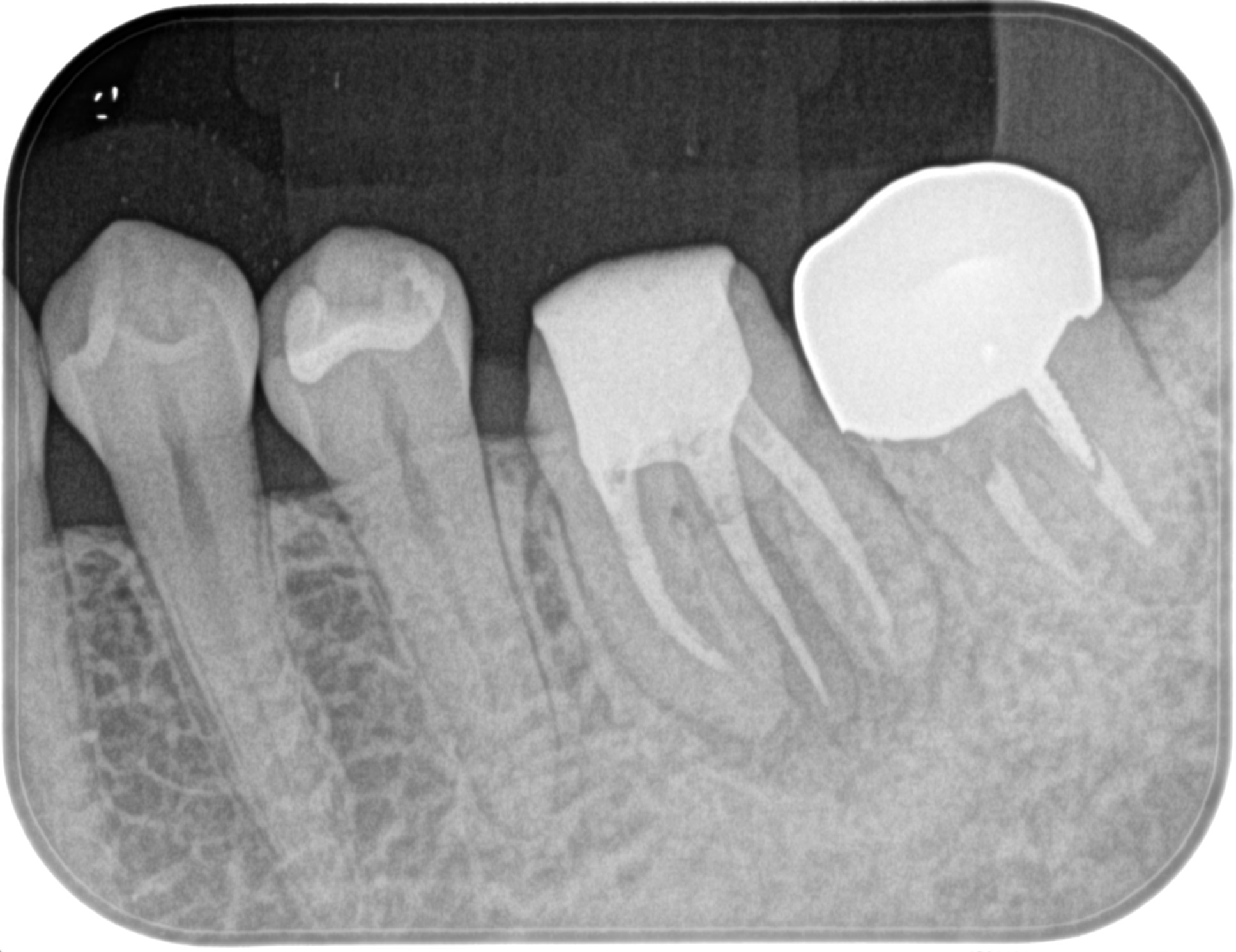

実はこの1週間は私は意図して、根管治療の症例ばかり挙げていた。
が、このように
非外科的歯内療法には限界がある
ということも同時認識しなければならないのである。
そして、
どういう場合がその限界点なのか?
また、
非外科的歯内療法ができなければ次に何が必要か?
言い換えれば、
外科治療ができなければ歯内療法のマネージメントは不可能
ということがわかっていただけただろう。
ということで次回、2023.6.8(木)11:00~にApicoectomyを行うことになった。
その模様は、来週にお伝えいたします。